人工授精(AIH)は、不妊治療の初期段階として行われることが多い治療の一つです。「人工」という言葉から特別な治療を想像されることもありますが、実際には自然妊娠に近い方法で行われます。
この記事では、人工授精がどのような方法で行われるのか、通院のスケジュール、妊娠率の目安、費用などについて、初めての方にもわかりやすく解説します。
人工授精(AIH)とは
人工授精(AIH:Artificial Insemination by Husband)は、採取した精子を洗浄・濃縮し、子宮の中に直接注入する不妊治療です。精子を子宮の中まで届けることで、精子が卵子に出会う確率を高めることを目的としています。
自然妊娠では、精子は腟 → 子宮頸管 → 子宮 → 卵管へと進んでいきますが、人工授精では精子を子宮内に直接注入するため、腟や子宮頸管を通過する過程を省くことができます。
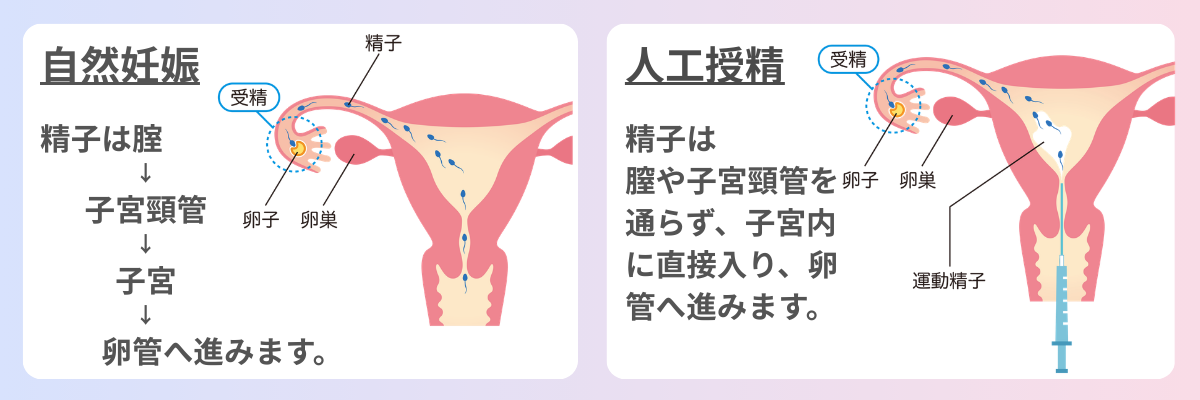
人工授精は、排卵のタイミングに合わせて行う点ではタイミング法と同じですが、精子を洗浄・濃縮して子宮内に注入する点が異なります。一方、体外受精のように体外で受精させる治療ではないため、自然妊娠に比較的近い方法といえます。
人工授精の方法
人工授精は、排卵のタイミングに合わせて行う治療です。処置自体は短時間で終わりますが、その前後にいくつかの工程があります。一般的な人工授精の流れは次の通りです。
- 【精液の採取】人工授精当日は、まず精液を採取します。自宅または医療機関で採取し、専用の容器に入れて提出します。
- 【精子の洗浄・濃縮】提出された精液は、そのまま使用するのではなく、培養士が洗浄・濃縮の処理を行います。これにより、運動性の良い精子を集めることができます。
- 【子宮内への注入(人工授精)】洗浄・濃縮した精子を、細いカテーテルを用いて子宮内に注入します。処置は数分で終了し、一般的に人工授精の痛みはほとんどないことが多いです。
- 【人工授精のあと】人工授精後は、必要に応じて投薬があります。日常生活は基本的に通常通りお過ごしください。
スケジュール
人工授精は、排卵のタイミングに合わせて行うため、月経周期に合わせて通院し、卵胞の成長や排卵の時期を確認しながら治療を進めていきます。人工授精のスケジュールは次の通りです。
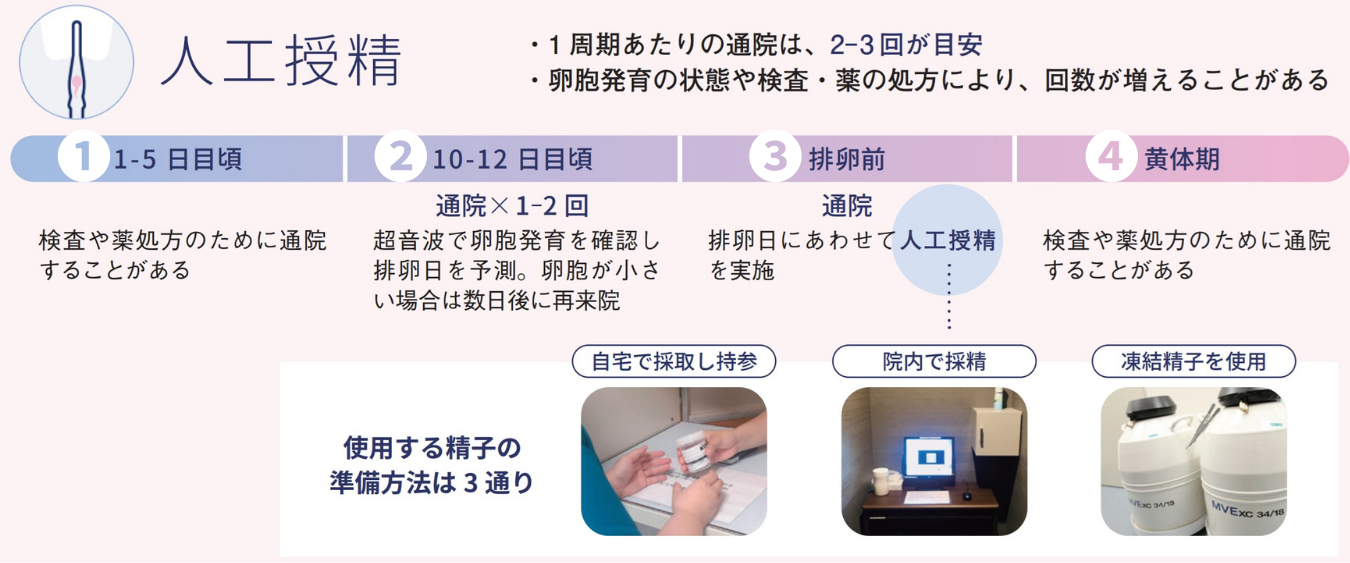
①排卵誘発の検討(月経1-5日目)
検査や薬処方がある場合はご通院ください。必要ない方はこの時期の通院は不要です。
②超音波検査(月経10-12日目頃)
超音波検査で卵胞発育を確認し、排卵日を予想します。卵胞がまだ小さい場合は数日後に再度ご来院いただきます。
③人工授精当日(排卵前)
排卵日に合わせて、排卵する前に人工授精を行います。人工授精に使用する精子の準備方法は3通りあり、「自宅で採取し持参する」「院内で採精する」「予め凍結した精子を使用する」のいずれかになります。

④黄体補充(排卵後)
黄体機能不全や、不成功を繰り返している場合などは、黄体補充を検討することがあります。
⑤妊娠判定(予定月経開始日以降)
予定月経開始日を過ぎても月経が来ない場合は、まずはご自分で市販の妊娠検査薬を実施していただきます。妊娠検査薬が陽性の場合はご来院いただき、血液検査でhCGホルモンを測定し、妊娠の成立(着床)を確認します。妊娠週数に応じて、超音波検査も実施します。
人工授精の妊娠率
人工授精の妊娠率は女性の年齢によって異なりますが、1回あたりおおよそ5~15%程度です。これは自然妊娠と同じか、やや高い程度の確率です。そのため、複数回行うことで妊娠の可能性を高めていく治療です。一般的に、人工授精は3~6回程度を目安に行います。
一方で、人工授精で妊娠した方の平均は2~3回程度です。そのため、妊娠を急いでいる場合には、3回程度を目安に、結果や年齢、不妊の原因などを踏まえて体外受精へのステップアップを検討することもあります。
妊娠率は年齢や不妊の原因、精子の状態などによって大きく変わります。そのため、人工授精を何回行うかについては、結果やご夫婦のご希望を踏まえて医師と相談しながら決めていくことが大切です。
人工授精の費用
人工授精は、2022年4月から保険適用の対象となっており、一定の条件を満たす場合には保険診療として治療を受けることができます。保険診療の場合、人工授精の実施費用は1回あたりおよそ5,700円(3割負担の場合)です。
ただし、人工授精の周期では、排卵誘発剤、超音波検査、LHサージ誘起、黄体補充などを行うことがあり、診察料や薬剤費、検査費用などが別途かかります。
人工授精周期全体の費用や1周期にかかる費用については、以下の「人工授精の費用・シミュレーション」のページで詳しく紹介しています。
人工授精が向く方
人工授精は、次のような場合に検討されることが多い治療です。
- 精子の運動率がやや低い場合(自然妊娠は難しい)
- 性交のタイミングが取りにくい場合
- 精子検査に問題はないものの、タイミング法で妊娠に至らず、体外受精はまだ希望していない場合
- 女性が37歳くらいまでの場合
人工授精では、精子を洗浄・濃縮して子宮内に直接注入するため、精子が腟や子宮頸管を通過する過程を省くことができます。そのため、精子の数や運動率がやや低い場合などに妊娠の可能性を高めることが期待されます。
人工授精が向かない方
一方で、次のような場合には人工授精では妊娠が難しいことがあります。
- 精子の数や運動率がとても低い場合
- 精子に問題がない場合(タイミング法と差が生じにくい)
- 卵管が詰まっている場合
- 女性の年齢が高く、妊娠を急ぐ必要がある場合
このような場合には、人工授精ではなく体外受精・顕微授精などの治療を検討することがあります。
副作用・痛み
人工授精そのものによる副作用やリスクはほとんどありません。ただし、排卵誘発剤を使用する場合には、卵巣が腫れるなどの副作用が起こることがあります。また、複数の卵胞が育つことで多胎妊娠のリスクが生じる可能性があります。
人工授精の痛みについては、精子を注入する際に違和感や軽い痛みを感じる方もいらっしゃいます。ただし、人工授精に使用するカテーテルは樹脂製で非常に柔らかく、処置自体も数分程度で終わるため、痛みが長時間続くことはほとんどありません。
まとめ
人工授精とは、どのような治療か理解して検討しましょう。
人工授精(AIH)は、精子を洗浄・濃縮して子宮内に注入することで、精子と卵子が出会う確率を高める不妊治療です。
人工授精の妊娠率は1回あたりそれほど高くないため、複数回行うことで妊娠の可能性を高めていきます。一方で、妊娠する方の多くは2~3回目までに妊娠していることも知られています。そのため、人工授精を何回行うかは、年齢や不妊の原因、ご夫婦の希望などを踏まえて検討することが大切です。
また、人工授精は排卵のタイミングに合わせて行う治療のため、周期に合わせた通院やスケジュール管理も重要になります。費用や治療の流れについて理解したうえで、医師と相談しながら治療を進めていきましょう。
人工授精について詳しい治療内容や当院での診療、人工授精のよくある質問については、以下のページで紹介しています。
監修医師

宮﨑 薫みやざき かおる
はらメディカルクリニック理事長・院長
- 医学博士
- 日本参加婦人科学会認定 産婦人科専門医・指導医
- 日本生殖医学会認定 生殖医療専門医・指導医
- 日本内分泌学会認定 内分泌代謝科専門医
2004年慶應義塾大学医学部卒業、2013年慶應義塾大学大学院医学研究科修了。2013年4月東京歯科大学市川総合病院産婦人科助教 2014年4月慶應義塾大学産婦人科助教。2017年10月 USMLE(米国医師国家試験)Step1–3 合格。2017年10月ノースウェスタン大学産婦人科(米国シカゴ)研究助教授。2018年10月荻窪病院産婦人科勤務。2020年5月はらメディカルクリニック院長就任。2020年7月医療法人社団暁慶会理事長就任。