体外受精とは、体外で卵子と精子を受精させ、その受精卵を子宮に戻す治療方法です。不妊治療の中でも特に妊娠率が高い方法で、タイミング法や人工授精では妊娠が難しい場合に行われるほか、状況によっては最初から体外受精が適用されることもあります。
体外受精が向いているケース
- タイミング法や人工授精を3~6回以上行っても妊娠しない
- 原因不明で不妊期間が長い
- 精子の数が少ない、運動率が低い
- 35歳以上など女性の年齢による妊娠率の低下
- 多のう胞性卵巣(PCOS)や子宮内膜症がある
- 卵管が詰まっている
当院の特徴・実績
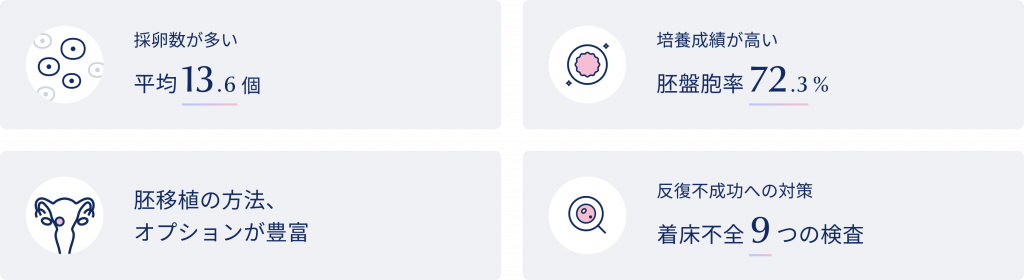

※ 2023~2024年・39歳以下(AMH1.0以上)の採卵数・胚盤胞発生率
妊娠実績の詳細はこちら流れ・スケジュール
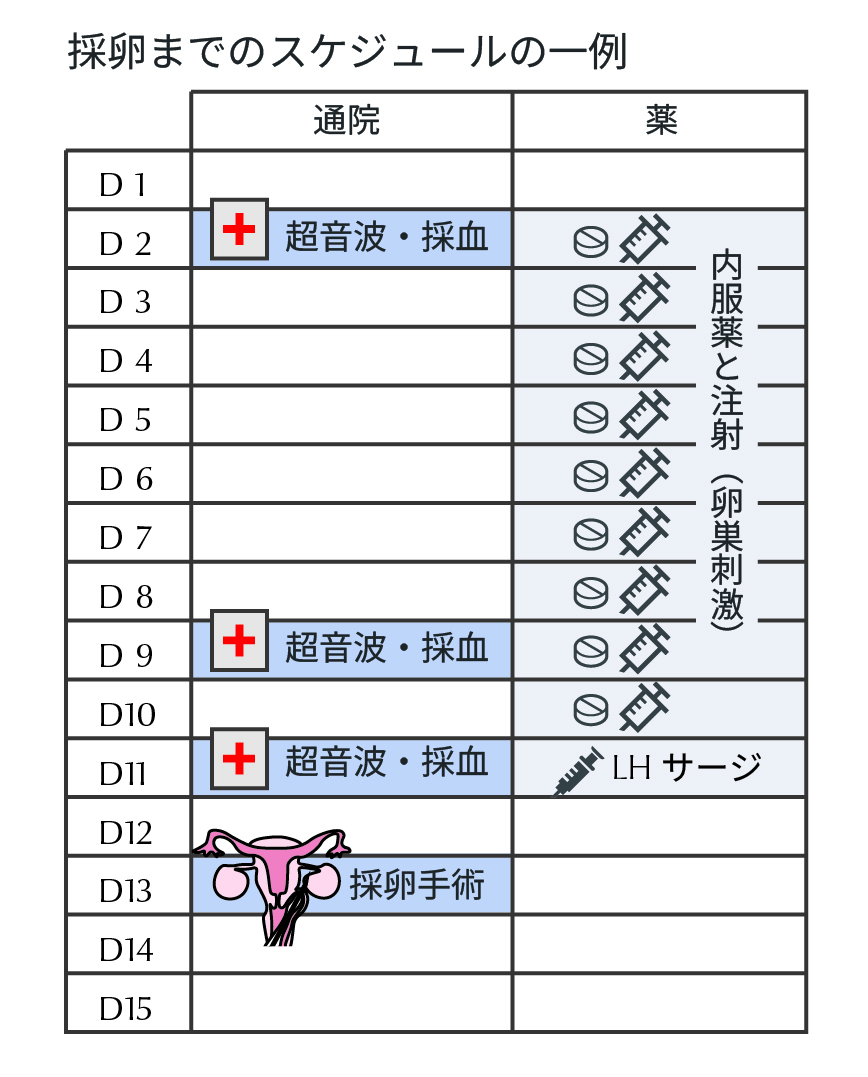
-
- 時期
- 生理開始2-3日目から10日目頃まで
- 概要
-
排卵誘発剤(注射や飲み薬)を使って、卵胞をたくさん育てる方法。通常は1周期に1つしか育たない卵子を、複数育てて採卵に備えます。
<当院ならできること>
- 自然、低刺激、中刺激、高刺激まで全て対応可能
- 採卵周期開始時に「要望書」で希望を確認し、医師が最良と判断する方法をご提案
- 毎周期変動する「発育する卵胞の数(胞状卵胞数)」と「卵巣の反応力」に合わせた個別化した刺激法→採卵数が多い傾向がある
- 関連ページ
-
- 時期
- 生理開始9日目から13日目頃
- 概要
-
育った卵胞の大きさ・数・成熟度を、超音波やホルモン検査で確認。採卵日が決まったら、2日前の夜に、LHサージを起こすための自己注射や点鼻薬を行います。これは卵子を最終的に成熟させる「スイッチ」のようなもので、トリガーとも呼ばれます。LHが十分に届かないと、採卵数の減少(空胞)や未成熟卵、胚盤胞になりにくいなどの問題につながります。
<当院ならできること>
- 卵胞が十分育つまで採卵を待てる
- LHサージは、2種類の薬剤(デュアルトリガー)や2回実施(ダブルトリガー)などで、卵子の確実な成熟を目指す
- 関連ページ
-
- 時期
- 生理開始12日目から16日目頃
- 概要
-
採卵とは、卵巣から卵子を取り出す手術。専用の針を腟から卵巣に刺して、卵子を採取します。所要時間は10〜15分程度。精子はご自宅で採取して持参するか、院内の採精室をご利用ください。予め凍結した精子も使用できます。
<当院ならできること>
- 保険診療でも静脈麻酔が可能。眠っている間に採卵が終わります
- 麻酔の点滴針の痛みも軽減するために、麻酔シールを処方
- 採卵室はカーテン仕切りではなく完全個室。ご主人も同室で、周囲を気にせず過ごせる
※採卵件数が多い場合は、完全個室ではないリカバリールームを使用する場合があります
- 関連ページ
-
- 時期
- 採卵から数時間後
- 概要
-
受精とは、採取した卵子と精子を出会わせること。当院では採卵後に胚培養士と相談し最適な受精方法を相談
<4つの受精方法>
- コンベンショナルIVF(ふりかけ法)|培養液内で卵子と精子を自然に受精させる方法。運動精子の数が十分な場合に行う
- 顕微授精(ICSI)|1つの精子を細い針で卵子に直接注入。精子の数が少ない、運動率が低いなどの場合に選択
- スプリットICSI|卵子が複数ある場合に、コンベンショナルIVFとICSIの両方を試せる
- レスキューICSI|まずIVFを行い、数時間後に受精していない卵子だけにICSIを行う
<当院ならできること>
- 採卵の後、胚培養士が卵子数・精子の状態を説明し、「受精方法」「培養日数」「オプション治療(PICSI・カルシウムイオノフォア)について一緒に検討できる
- 先進医療のPICSIや、卵子活性化については、培養士と相談して選択可能
- 保険診療の場合でもレスキューICSIも実施
- PIEZO-ICSI(卵子へのダメージが少ない顕微授精)を採用
- 関連ページ
- オプショナル治療
-
- 時期
- 採卵・受精の翌日から3日から6日間
- 概要
-
培養とは、受精卵を妊娠しやすい状態まで育てること。受精卵(胚)は受精後に分割を始め、胚盤胞(はいばんほう)という段階まで育つと妊娠の可能性がより高まる。
<当院ならできること>
- 受精卵の培養状況はメールでお知らせ
- 胚培養士による30分の無料「振り返り相談」で専門的な説明や相談ができる
- 受精卵が胚盤胞まで育つ確率が高く、4BB以上の良好胚の発生率も高水準
- 関連ページ
- オプショナル治療
-
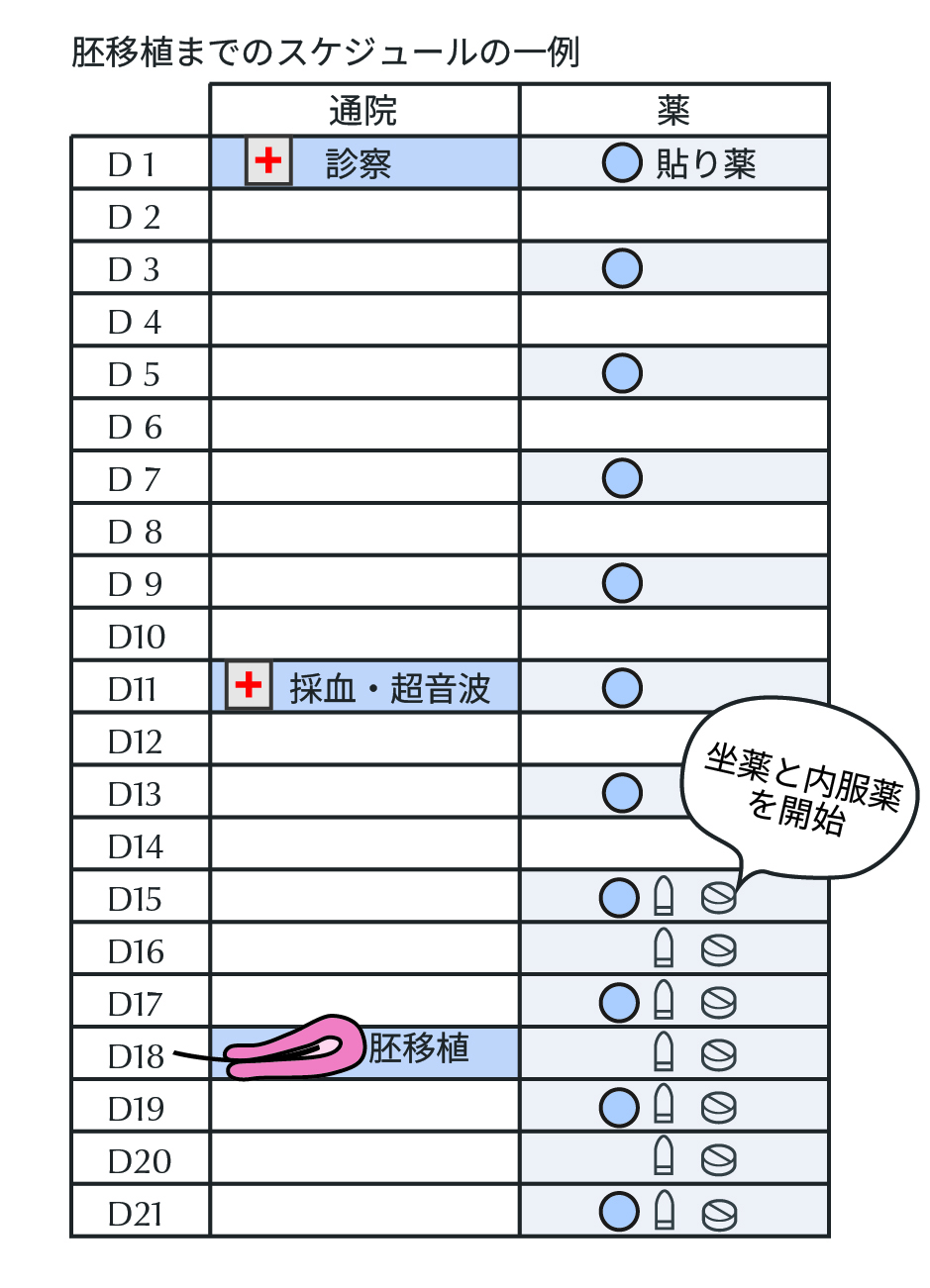
- 時期
- 胚移植周期17-21日目頃(凍結胚盤胞の場合)
- 概要
-
胚移植とは、受精卵を子宮に戻す治療。当院では、胚の状態・戻す時期・方法・個数に応じて、最適な移植方法を選択します。
<当院ならできること>
- 「初回の胚移植だから初期胚で」という考え方はしない
- 自然、低刺激、ホルモン補充の全てに対応できる
- 開始時に「要望書」でオプションを含めた希望を確認
- 二段階移植、二個移植も検討
- 関連ページ
-
- 時期
- 胚移植から約10日後
- 概要
-
受精卵が着床しているかどうかを調べる血液検査(hCG)を実施。妊娠が順調に進んだ場合、胎児の心拍を確認後、妊娠7〜8週頃に分娩施設あての紹介状をお渡しし、当院はご卒業。
<当院ならできること>
- 胚移植の陰性、化学妊娠、流産の場合は、心理士や看護師による無料相談をご案内
- 着床不全が疑われる場合は検査・治療の必要性が高いと考えられるものからご提案
- 胎児の心拍確認後には看護師による無料の「よちよちママ相談」を利用できる
- 関連ページ
オプショナル治療
基本的な治療に加えて、状況に応じた「オプショナル治療」を組み合わせて、妊娠の可能性をさらに高めることができます。
-
タイムラプス培養
適用治療 :STEP5 培養
- 先進医療
- 自由診療
-
透明帯除去法(Zona Free)
適用治療 :STEP5 培養
- 自由診療
-
iDAScore(アイダスコア)v2.0
適用治療 :STEP5培養
- 先進医療
- 自由診療
-
PICSI(ピクシー)
適用治療 :STEP4 受精(顕微授精)
- 先進医療
- 自由診療
-
ZyMōt(ザイモート)
適用治療 STEP4 受精(顕微授精)
- 先進医療
- 自由診療
-
卵子活性化処理
適用治療 :STEP4受精
- 保険適用
- 自由診療
-
PGT-A/SR(着床前診断)
適用治療 :STEP6胚移植
- 自由診療
-
高濃度ヒアルロン酸含有培養液
適用治療 :STEP6胚移植
- 保険適用
- 自由診療
-
アシステッドハッチング
適用治療 :STEP6胚移植
- 保険適用
- 自由診療
-
子宮内膜スクラッチ
適用治療 :STEP6胚移植
- 先進医療
- 自由診療
-
SEET法(シート)
適用治療 :STEP6胚移植
- 先進医療
- 自由診療
-
子宮内膜再生増殖法(ERP)
適用治療 :STEP6胚移植
- 自由診療
よくあるご質問
-
回答
はい、当院では多数のオプショナル治療や先進医療を実施しています。
PICSI、ザイモート、卵子活性化処理、タイムラプス培養、PGT-A/SR、子宮内膜スクラッチ、SEET法、高濃度ヒアルロン酸培養液、レーザーアシステッドハッチング、二段階移植、透明帯除去法、子宮内膜再生増殖法、ERA・EMMA・ALICE、慢性子宮内膜炎検査などがあります。また、着床不全に関する代表的な検査も一通り実施しています。 -
回答
当院では、体外受精の成績について、卵巣刺激から採卵・受精・培養・胚移植まで、各プロセスごとに公開しています。妊娠率の詳細はこちらをご覧ください。
-
回答
妻の年齢が40歳未満で保険診療の体外受精を開始した場合は、胚移植6回まで可能です。
40歳以上で開始した場合は、43歳未満までの間に胚移植3回までが保険適用となります。
採卵については、胚移植が可能な限り、回数の制限なく保険適用されます。なお、「保険診療の体外受精を開始した日」とは治療計画を立てた日を指し、当院では採卵周期の2日目または3日目を指します。 -
回答
保険診療の体外受精を継続中の場合は、凍結胚の更新は保険適用となり、診察予約が必要です。
一方、妊娠などにより半年以上通院がない場合や、自由診療で凍結した胚を継続する場合は、自由診療での更新となります。自由診療での凍結継続費用は以下のとおりです。凍結胚:22,000円(1個・1年間)、凍結卵子:11,000円(1個・3年間)、凍結精子:11,880円(1アンプル・1年間) -
回答
人工授精では、精子と卵子が卵管内で受精し、受精卵が子宮まで運ばれる機能が必要になります。一方、体外受精では、体外で受精させた受精卵を確実に子宮に戻すことができるため、このプロセスがショートカットされ、妊娠率を高めることができます。
-
回答
体外受精の費用についてはこちらをご覧ください。なお、先進医療・オプショナルの治療はこちら、着床不全の検査やPGT-A/SRの費用についてはこちらをご確認ください。
-
回答
はい、可能です。保険診療が適用外となった場合は、凍結済みの胚を自由診療で使用できるため、凍結胚に対するPGT-Aも行えます。
-
回答
体外受精で一番痛いと言われるのは、卵巣に針を刺して卵子を取り出す「採卵手術」ですが、当院では、保険診療の場合でも静脈麻酔を使用し、眠っている間に採卵を行いますので、強い痛みを感じることはほとんどありません。
-
回答
はい。多くの方は、採卵の翌周期から凍結融解胚移植を行っています。ただし、採卵後の子宮や卵巣の状態によっては、翌周期の移植を見合わせる場合があります。
-
回答
採卵前にご記入いただく「要望書」で、新鮮胚移植と凍結胚移植のご希望をお伺いしています。その内容を踏まえて診察を行い、最終的には医学的判断のもとで移植方法を決定します。
監修医師

宮﨑 薫みやざき かおる
はらメディカルクリニック理事長・院長
- 医学博士
- 日本参加婦人科学会認定 産婦人科専門医・指導医
- 日本生殖医学会認定 生殖医療専門医・指導医
- 日本内分泌学会認定 内分泌代謝科専門医
2004年慶應義塾大学医学部卒業、2013年慶應義塾大学大学院医学研究科修了。2013年4月東京歯科大学市川総合病院産婦人科助教 2014年4月慶應義塾大学産婦人科助教。2017年10月 USMLE(米国医師国家試験)Step1–3 合格。2017年10月ノースウェスタン大学産婦人科(米国シカゴ)研究助教授。2018年10月荻窪病院産婦人科勤務。2020年5月はらメディカルクリニック院長就任。2020年7月医療法人社団暁慶会理事長就任。