PGT-Aは、胚の染色体数を調べ、移植する胚を選択するための検査です。
すべての方に必要な検査ではなく、年齢や治療歴、胚の状況に応じて検討されます。当院では、PGT-SR(染色体構造異常に対する検査)にも対応しています。
PGT-Aの適応
PGT-Aは、すべての方に必要な検査ではなく、状況に応じて検討されます。
一般的に、以下のような場合に検討されます。
- 染色体異常の割合が高いと考えられる35歳以上
- 良好胚を2回以上移植しても妊娠に至らない場合
- 流産を2回以上繰り返している場合
一方で、以下のような場合は慎重に検討する必要があります。
- 採卵数や胚盤胞数が少ない場合
- 年齢が高く採卵1回では正常胚が得られにくい場合
- 検査による負担と得られるメリットとのバランスが取りにくい場合
PGT-Aが必要とされる理由
体外受精の不成功や妊娠初期の流産の多くは、胎児の染色体異常が原因とされています。そのため、染色体の状態を確認することが、妊娠の成立や継続を考えるうえで重要になります。
ヒトの染色体は23対(46本)で構成されており、この数に過不足がある場合、妊娠の成立や継続に影響が生じることがあります。
胚盤胞まで育ち、グレードが良好でも、染色体の状態までは分かりません。そのため、染色体の数に異常のない胚を選択する方法として、PGT-A(PGT-SR)があります。
PGT-Aのメリット
PGT-Aには、以下のようなメリットが考えられます。
- 染色体異常のある胚の移植を避けることができる
- 流産のリスク低下が期待される
- 移植あたりの妊娠率の向上が期待される
PGT-Aのデメリット 限界
PGT-Aにはメリットがある一方で、デメリットや限界もあります。
- PGT-Aのためには胚から細胞を採取する必要があり、胚に負担が生じる可能性がある
- PGT-Aを行っても、移植できる正常胚が得られないことがある
- 保険適用外のため、治療全体が自費診療となり費用負担が増える
PGT-Aは確定診断ではない
検査精度は高いものの、PGT-Aは確定診断ではなく、いくつかの限界があります。
限界①検査している細胞と赤ちゃんになる細胞は異なる
PGT-Aでは、将来胎盤になる部分(栄養外胚葉)の細胞を採取して検査を行います。赤ちゃんになる部分(内細胞塊)を直接調べているわけではありません。
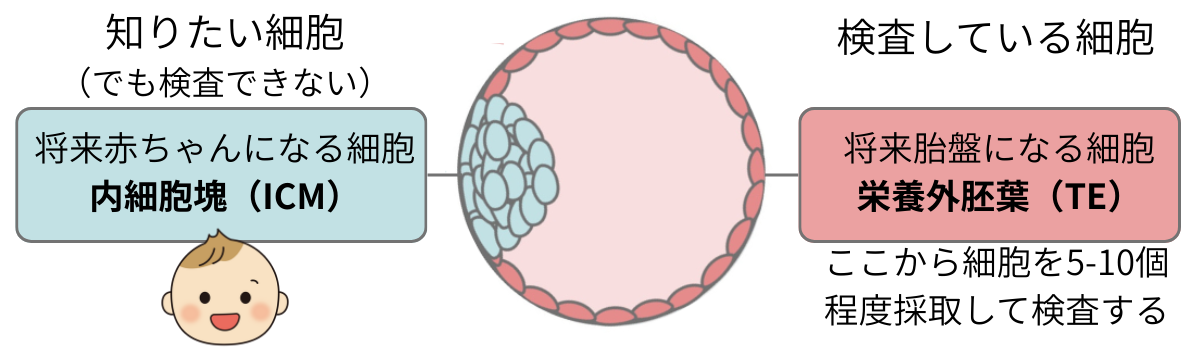
そのため、検査結果が正常であっても妊娠に至らないことや、正常なのに異常と判定され(偽陽性)、移植されていれば生まれていたはずの胚を除外してしまう可能性があります。
限界②胚の一部のみを検査している
PGT-Aでは、胚全体ではなく一部の細胞(5〜10個程度)を採取して検査を行います。そのため、結果は胚全体を完全に反映していない可能性があります。
限界③モザイク(正常と異常が混在する状態)
胚の中に、染色体が正常な細胞と異常な細胞が混在していることがあります。
PGT-Aの妊娠率 流産率
PGT-Aでは、染色体が正常と判定された胚を移植することで、移植あたりの妊娠率の向上や流産率の低下が期待されます。
正常胚が得られる確率
PGT-Aでは、すべての胚が正常と判定されるわけではありません。年齢が上がるほど、正常胚の割合は低下することが知られています。
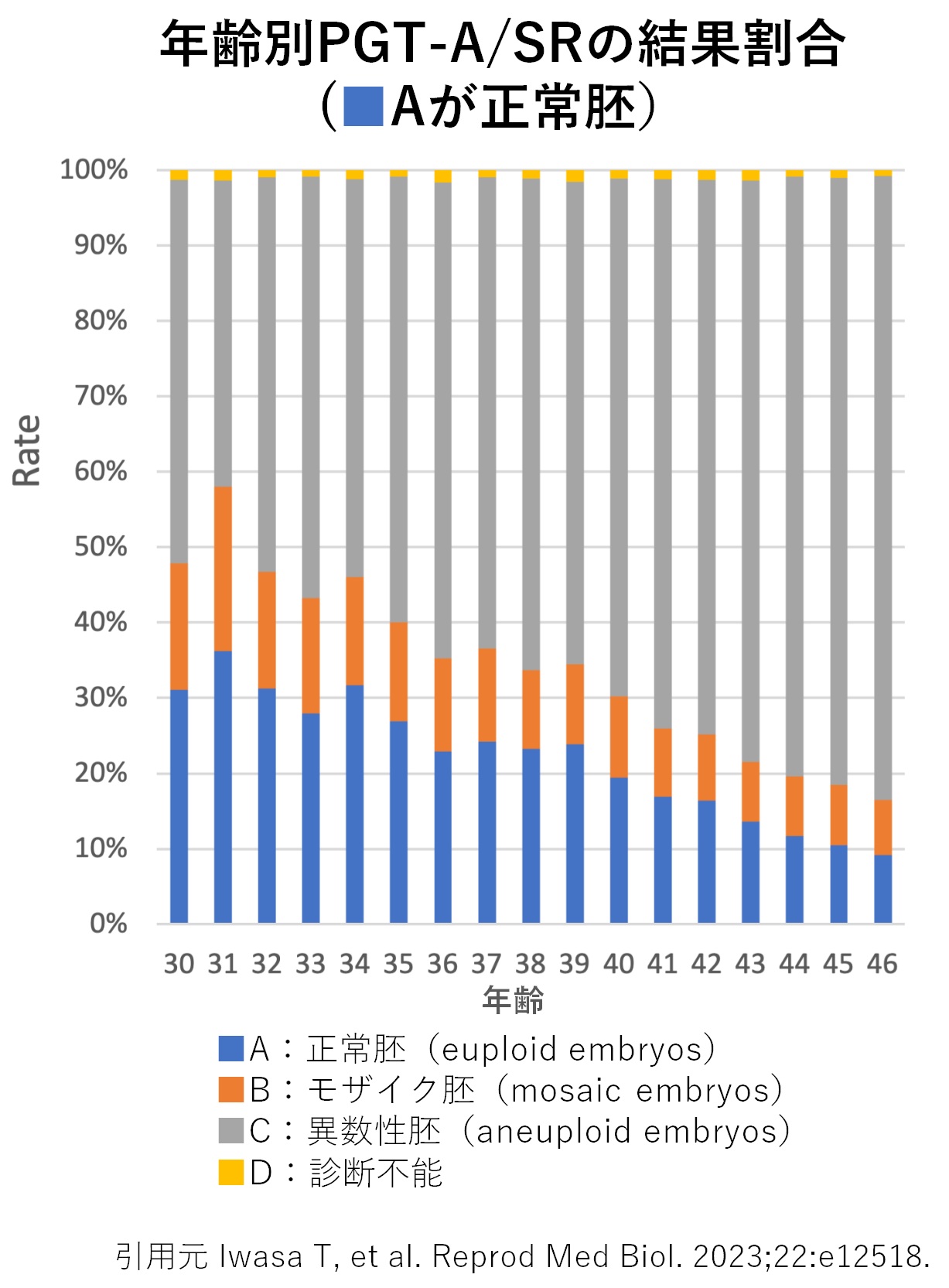
図の通り、年齢が上がるほど、正常胚が得られにくくなることが分かります。
例えば、胚盤胞を10個検査に出した場合、年齢に応じて得られる正常胚の数は、30歳前後は3~4個(約30〜35%)、35歳前後は2〜3個(約25〜30%)、40歳前後は1〜2個(約15〜20%)、43歳以上では1個程度(約10%)が平均と報告されています。
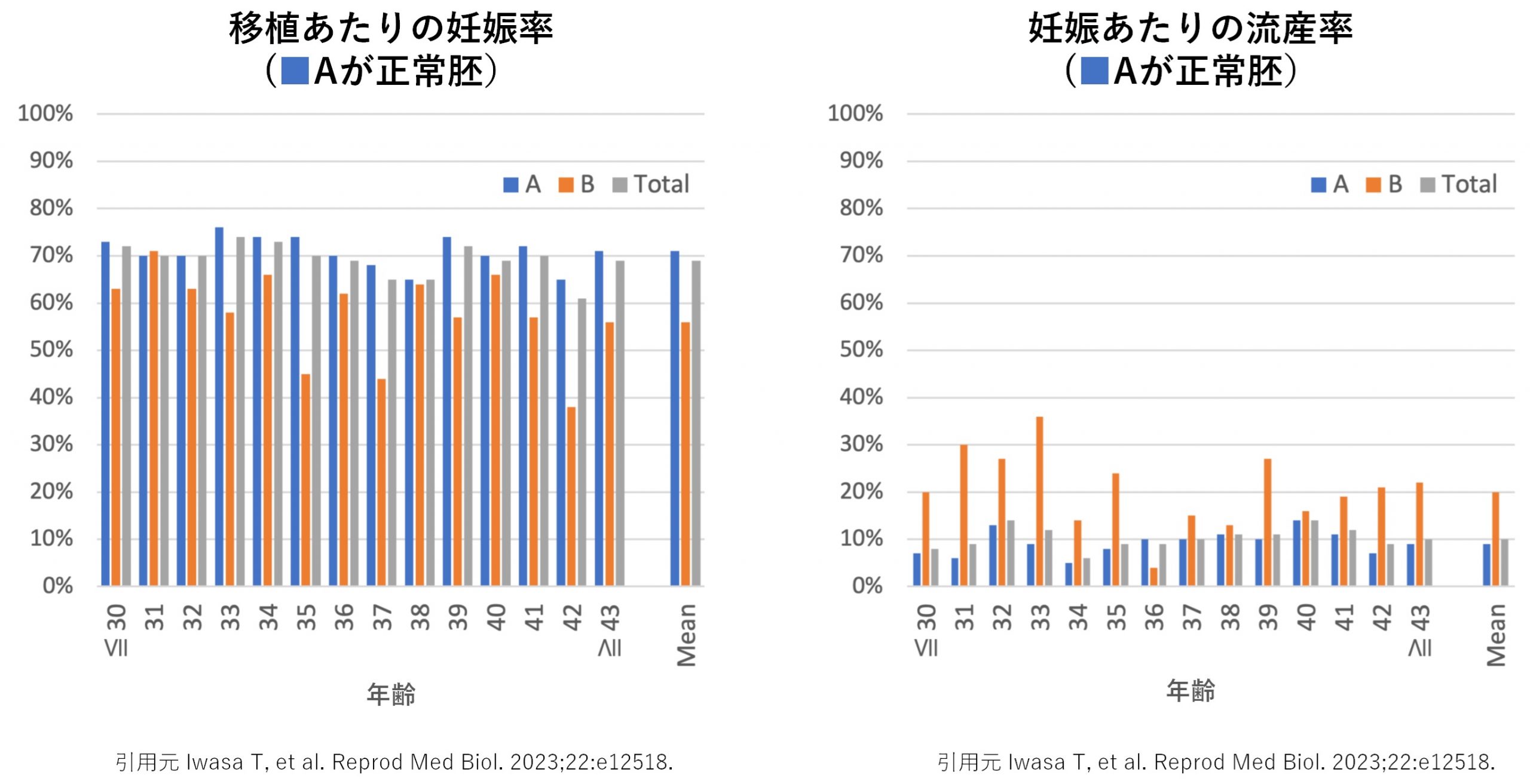
妊娠率と流産率
正常胚を移植した場合、妊娠率は約70%、流産率は約10%と報告されています。年齢別に見ても、正常胚を移植した場合の妊娠率は大きく低下せず、比較的安定しています。
日本産科婦人科学会の最新報告
日本産科婦人科学会の最新の集計では、PGT-Aの妊娠率:約56%・流産率:約17%・22週以降の分娩率:約44%と報告されています。詳しくは、以下をご参照ください。
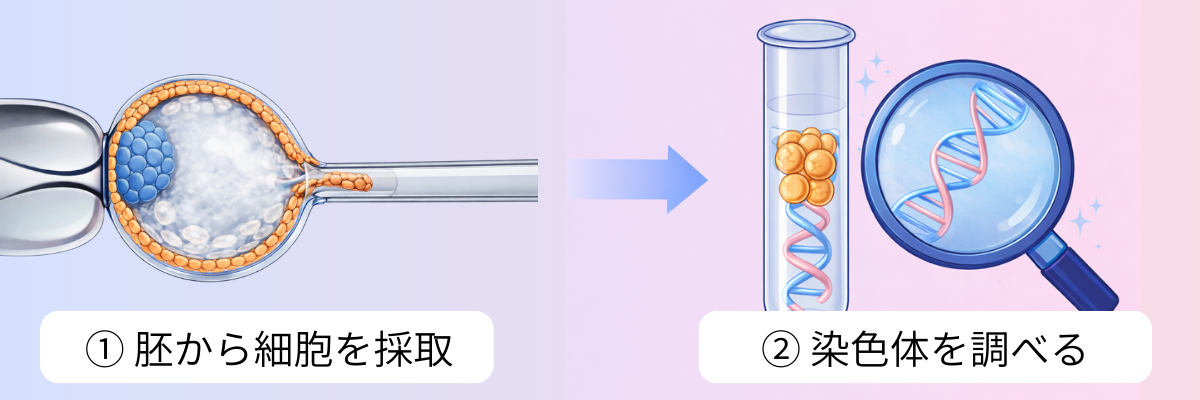
PGT-Aの検査方法
PGT-Aでは、胚の外側の細胞(栄養外胚葉)を採取し、染色体数を解析します。当院が委託する2つの検査会社はいずれも次世代シーケンサー(NGS)を用いて検査を行っています。NGSは、胚のDNAを解析し、すべての染色体(23対・計46本)の数を網羅的に調べることができる技術です。染色体が46本そろっているか、1本多い・少ないといった異常(トリソミー・モノソミーなど)を判定します。
例えば、上の画像はPGT-A結果の一例です。9番染色体が1本少ないモノソミーと、15番染色体が1本多いトミソリーの判定のため、この胚は移植の対象とはなりません。
PGT-Aの費用
PGT-Aは保険適用外のため、自費診療となります。費用は、検査する胚の数や治療内容によって異なります。
当院では2つの検査機関を利用しており、検査範囲や費用が異なります。どちらを選択するかは、採卵当日に培養士と相談して決定します。
| 検査機関①新鮮胚PGT-A/SR | 77,000円/1個 |
| 検査機関②新鮮胚PGT-A/SR | 99,000円/1個 |
| 検査機関②凍結胚PGT-A/SR | 110,000円/1個 |
PGT-A・PGT-SRの流れ
-
- 時期
- いつでも
- 概要
-
PGT-A・PGT-SRを検討する場合は、【日本産科婦人科学会作成動画】の視聴が必要です。
動画①「不妊症および不育症を対象とした着床前遺伝学的検査(PGT-A・SR)」について
動画②「PGT-Aの検査対象をなぜ限定しているのか」
※2025年10月より35歳以上の女性の実施要件が広がりました。この動画は旧基準に基づいていますが、学会が新基準(35歳以上は要件なし)版を作成中のため、 完成まではこちらを視聴してください。- 関連ページ
-
- 時期
- 月水木金9-18時・火土9-14時
※祝日不可
- 概要
-
流産歴や治療歴によって、夫婦染色体検査が必要となる場合があります。
◆流産が2回以上ある場合
保険適用で検査が必要◆流産が0-1回の場合
任意検査。夫婦のどちらかに染色体構造異常がある場合、PGT-Aでは見つけられない可能性があります。【夫婦の染色体検査】
- 費用:保険8,920円/人、自費33,000円/人
- 夫婦ともに【注射・採血のみ】のご予約をお取りください。染色体検査は、月水木金9:00 ~18:00/火土9:00 ~14:00 しか行えませんので(祝日不可)ご注意下さい。
- 染色体検査の結果は約3週間後に届きます。届き次第、来院のご案内をメールでお知らせします。
-
- 時期
- 遺伝外来・遺伝カウンセリングがある日
- 概要
-
夫婦染色体検査の結果やご希望に応じて、遺伝外来でPGT-A・PGT-SRについて相談します。
◆夫婦染色体に構造異常がある場合
必ず「遺伝外来」をご予約ください。検査の適応や注意点を確認します。
遺伝外来の費用:3,300円(自費)相談時間30分以内
◆夫婦染色体に問題なし・検査していない場合
PGT-Aを実施する場合
→ 遺伝外来は必須ではありません。診察時にお知らせください。詳しく相談したい場合
→ 遺伝外来または遺伝カウンセリングをご利用ください。- 費用:3,300円(自費)/相談時間30分以内
- 遺伝カウンセリングは「認定遺伝カウンセラー」が、遺伝外来は 「遺伝専門医」が担当します。いずれも専門知識をもとに検討を支援しますので、日程の都合に合わせてお選びください。
-
- 時期
- 月経2-3日目
- 概要
-
- PGT-A・PGT-SRを実施するための採卵周期を開始します。
- 月経2-3日目にご来院ください。
- 採卵周期のスケジュールは、下部の関連ページをご覧ください。
- 関連ページ
-
- 時期
- 採卵当日
- 概要
-
採卵後、胚盤胞の状態を確認し、PGT-A・PGT-SRを実施する胚を決定します。
・検査する胚の数
・検査機関などを培養士と相談して決定します。
-
- 時期
- 検査から約3週間後
- 概要
-
PGT-A・PGT-SRの結果が当院に届きましたら、当院から患者様にメールにてご連絡します。検査の内容に応じて、結果の説明を行う外来は、「遺伝外来」と、「不妊外来」があります。
-
- 時期
- 結果が出た後の月経周期
- 概要
-
PGT-A・PGT-SRの結果をもとに、移植する胚を決定し、凍結胚移植を行います。
- 凍結融解胚移植の周期開始の予約をおとりください。
- 移植方法が、自然・低刺激希望の方は、排卵の2~3日前までにご来院ください(わからない場合は月経10-12日目)。ホルモン補充・医師にお任せを希望の方は、月経3日目までにご来院ください。
- 遺伝外来または不妊外来で決定した移植胚の順番に沿って移植します。
- 胚移植周期のスケジュールは、下部の関連ページをご覧ください。
- 関連ページ
よくあるご質問
-
回答
いいえ。日本産科婦人科学会の指針に基づき、35歳以上の女性、または、2回以上の胚移植不成功または流死産のご経験がある方が対象です。
-
回答
PGT-Aを行ったことで、妊娠率が大きく上がるとは、現時点の国内データではいえません。2023年の日本産科婦人科学会のPGT-A・SR状況報告では、PGT-Aの妊娠率は約56%、流産率は約17%、22週以降の分娩率は約44%で、PGT-Aを行わない胚移植と大きな差はみられていません。
そのため、PGT-Aはすべての方に有効な検査ではなく、年齢や治療歴などをふまえて適応を検討することが大切です。当院では、遺伝外来・遺伝カウンセリングで十分にご相談いただいたうえで判断することをおすすめしています。 -
回答
はい、可能です。保険診療が適用外となった場合は、凍結済みの胚を自由診療で使用できるため、凍結胚に対するPGT-Aも行えます。
-
回答
いずれも自由診療です。PGT-A・SRを行う場合、その周期の体外受精も自由診療となります。PGT-Aを実施した体外受精の総額については、料金シミュレーションをご参照ください。35歳・AMH1以上の平均データをもとに、月経2〜3日目から採卵周期を開始し、初回の胚移植までにかかる総費用を算出しています。
-
回答
当院では遺伝専門医や遺伝カウンセラーに直接ご相談いただけます。通院中の方は、アプリよりご予約ください。まだ通院していない方は、初診をご予約ください。
-
回答
学術的な情報を確認されたい場合は、PubMedなどの論文検索サイトで検索いただくのがよいかと思います。また、院長が論文をもとに整理したnoteの解説記事もございます。全体像をつかむ際の参考としてご覧ください。
・PGT-Aはどんな人に有効?適応と効果
・PGT-Aの効果は年齢でどう変わる?年齢別データ
・若い人にPGT-Aは必要?35歳未満の考え方
・PGT-Aにリスクはある?モザイク・検査の限界
・凍結胚にPGT-Aは必要?判断のポイント
いずれも、メリットと限界の両面を整理しています。ご夫婦での検討材料としてご活用ください。 -
回答
PGT-A・SRは自費診療となり、検査する胚の数や、体外受精の治療内容によって費用が異なります。検査費用や、PGT-Aを実施した体外受精の総額については、以下のリンクをご参照ください。
-
回答
胚の染色体数を調べ、移植する胚を選択するための検査です。体外受精の不成功や妊娠初期の流産の多くは、胎児の染色体異常が原因とされています。そのため、染色体の状態を確認することが、妊娠の成立や継続を考えるうえで重要になります。PGT-Aはすべての方に必要な検査ではなく、年齢や治療歴、胚の状況に応じて検討されます。PGT-Aのメリット・デメリットと限界についてよくご確認ください。
-
回答
ご夫婦のいずれかに染色体構造異常がある場合に行う検査で、構造異常のない胚を選択するために実施します。