
特定生殖補助医療法案とは、第三者(提供者)からの精子または卵子を用いた不妊治療について、親子関係の法的整理や提供方法などのルールを国として定めることを目的とした法律案です。
精子・卵子提供による生殖補助医療に関するこの法案は、2025年2月5日、自民・公明・日本維新の会・国民民主の4会派によって参院に提出されました。2025年5月30日、参院議院運営委員会は法案の審査を内閣委が担当することを決め、国会の審議入りが見込まれましたが、6月5日、今国会での実質的な審議入りが見送られるとの報道がなされました。
本記事では、法案の内容を詳しく解説し、関係者にとって重要なポイントを整理します。
第0章:特定生殖補助医療法案 ― いま知りたいこと
20年以上にわたり法整備が見送られてきた「特定生殖補助医療法案」が、2025年6月より国会で審議される見通しとなりました。当院には、これに関して多くのご質問・取材依頼が寄せられております。本章では、皆様からよく寄せられるご質問をFAQ形式でまとめました。まずは、こちらをご確認ください。
Q1.特定生殖補助医療法案は何が問題なのですか?
本法案の問題点として、特に次の二点が深刻であると指摘されています。
一つめは、「出自を知る権利※」の保障が極めて限定的であることです。本人が18歳になるまで何の情報も得られず、成人後も情報が開示されるかどうかは、提供者(ドナー)がその時点でどう判断するかに左右されます。
二つめは、治療の対象が法律婚に限定され、事実婚や同性カップル、独身女性が排除されることです。これにより、安全な医療へのアクセスが制限され、提供した医療機関に罰則が科される可能性もあります。これらの制度設計は、子どもの福祉や多様な家族の在り方に深刻な影響を及ぼすとする指摘があります。
※「出自を知る権利」とは、自分が誰から、どのように生まれたのかという情報(精子や卵子の提供から生まれたということ、またそのドナー)を知る権利のこと。国連総会は1989年子どもの権利条約として出自を知る権利を制定している。
Q2.なぜ、この治療で生まれた人や、治療を必要とする夫婦は、特定生殖補助医療法案に反対しているのですか?
この治療で生まれた人の立場から
提供精子で生まれた人たちは、特定生殖補助医療法案に対し、「出自を知る権利」が著しく制限されている点に強い懸念を示しています。法案では、本人が成人しても、提供者の身長・血液型・年齢などの一部の情報しか開示されず、氏名などの個人情報は、精子を提供した時点ではなく、生まれた本人が成人した時点での提供者(ドナー)の同意がなければ開示されない仕組みです。これに対し、当事者からは、「子どもの権利なのに、行使の主体が提供者(ドナー)側にあるのは納得できない」という声が上がっており、また法案の策定に際して当事者の意見が十分に反映されていないことも問題視されています。
出典:朝日新聞デジタル(2025年2月26日)「出自知る権利 提供者が左右」
この治療を必要とする法律婚夫婦の立場から
当院が実施したアンケート調査では、精子提供による生殖補助医療を受けている法律婚の夫婦のうち、75.5%が特定生殖補助医療法案に「反対(法制化が遅れても構わない)」と回答しました。反対の理由として最も多かったのは、「子の出自を知る権利が不十分だから」で、全体の74.1%を占めました。
法案に対する不安の背景には、親である自分たちが、子どもに伝えるための十分な情報(ドナーの周辺情報)すら得られない現状があります。加えて、将来子どもが出自を知りたいと願っても、情報開示には、事前の同意ではなく、子が成人し情報開示を求めた時点でのドナー本人の同意が必要となる制度設計に対し、「親として責任をもって準備しておきたいのに、それができない」という声も多く寄せられました。
出典:はらメディカルクリニック「特定生殖補助医療法案に関する2回目患者アンケート」2025年4月13日~16日実施(PDF)
この治療を必要とする事実婚・同姓カップル・独身女性の立場から
法案は治療の対象を法律婚の夫婦に限定しており、事実婚のカップル、同性カップル、独身女性は除外されています。これに対して、「医療へのアクセスが制限される」「家族のあり方が国によって制限される」といった懸念の声が上がっています。すでに精子提供で子どもを育てている独身女性からは、「誰のための法案なのか」との疑問が投げかけられ、LGBT支援団体からは「家族の形を選ぶ自由が奪われれば、子どもの育ちにも影響する」との指摘もあります。対象の限定によって、差別や排除が生まれ、既に存在する家族や子どもたちの尊厳を損なう恐れがあるとして、強い反対意見が示されています。
出典:精子提供の「犯罪化」は“非公式な手段”を助長、「出自を知る権利」も保障されず…「特定生殖補助医療法案」に当事者らが懸念を表明(Yahoo!ニュース、2024年4月24日
Q3.特定生殖補助医療法案は、生まれた子どもの「出自を知る権利」を【保障】する法案ではないのですか?
いいえ、本法案は「出自を知る権利」に配慮はされていますが、十分に保障しているとは言えません。出自を知る権利には2つの側面があります。1つ目の「自分がどのように生まれたかを知る権利」については、告知支援の制度が初めて法案に盛り込まれた点で大きな前進といえます。しかし2つ目の「提供者(ドナー)の情報を知る権利」については、極めて限定的です。未成年の間は一切情報を得られず、成人後も知ることが保障されているのは、身長・血液型・年齢など一部の周辺情報にとどまります。出自を知る権利を法的に保障している諸外国のように、本人が望めば提供者(ドナー)の氏名などの個人情報を取得できる制度にはなっていません。
Q4.生まれた人はドナーを知りたいだろうけど、開示するかどうかはドナーの自由ではないのですか?
この治療で生まれた人は、開示を望まないドナーに情報の開示を求めているのではありません。そうではなく、将来的に開示に同意できるドナーのみが登録できるという制度設計を求めています。
よく「ドナーにも自由があるのだから、開示するかどうかはドナーの判断に任せるべき」といった声がありますが、これは論点のすり替えです。問題は、「精子を提供した後になり、生まれた子が成人してからでも、自由に開示を拒否できる仕組み」ではなく、「開示に同意できる人だけが最初からドナーになる」制度の設計にあります。(出自を知る権利を法的に保障している国々の制度と一致しています)
つまり、生まれた人の願いと、ドナーの意思は両立可能です。この問題は対立ではなく、制度の設計次第で共存できるという点こそが、最も重要なポイントです。
Q5.開示に同意できるドナーが実際集まっているのに、なぜ、出自を知る権利を保障する制度にできないのですか?
制度として実現されていない最大の理由は、「段階的に進めるべきだ」という議員連盟側の固い方針によるものです。実際には、非匿名での提供に同意するドナーは当院にも多く集まっており、非匿名ドナーに限定した精子バンクでも確かな実績が示されています。これについて、法案を主導した秋野公造議員も次のように述べています。
「そういう好事例があることは私たちも当然承知しています。…そういう世界が北海道から沖縄まで広がってほしいと願っています」
出典:岩永直子のニュースレター「『出自を知る権利についてはこれからの議論』秋野公造・議連幹事長インタビュー(後編)」(2025年4月28日)
秋野議員は上記のインタビューの中で、「今は段階的に進めることが重要」「提供者(ドナー)にすべてを求めるのはまだ難しい」と述べ、将来の制度改正に含みを持たせていますが、当事者にとっては、「今すでに可能なこと」をなぜ法制度として認めず、むしろ法制度によって権利が後退してしまうのか、という強い不満が残されています。
Q6.特定生殖補助医療法案と同じような制度を持つ国は他にありますか?
いいえ、特定生殖補助医療法案と同じ制度を採用している国は、他には存在しないと考えられます。現在、世界のドナー制度は大きく以下のいずれかに分類されます。
- 非匿名(顕名)ドナーのみ認める国: 成人した子どもは、希望すれば提供者の氏名などを知ることができます。
- 匿名ドナーのみを認める国
- 匿名・非匿名のどちらかを選べる国
- 法整備がなく、民間の精子バンクの運用に委ねられている国
- 精子提供そのものを禁止している国
一方で、特定生殖補助医療法案の制度はこれらのいずれにも該当しません。
本法案では、ドナーは精子提供の時点では匿名・非匿名を選ばず、子どもが成人して情報開示を請求した「その時点で」、ドナーの意思で開示するかどうかが決まるという仕組みです。このような、ドナーの将来の意思に情報開示が委ねられる制度は、国際的に見ても極めて特異だと思います。
Q7.はらメディカルクリニックには、情報を開示できるドナーが何人いるのですか?
当院では、2022年に制度を改正し、ドナーが「非匿名」か「匿名」かを自由に選んで登録できるようになりました。当院における「非匿名」とは、子どもが成人した後に、当院の仲介のもとで1回以上の接触(メール、手紙、電話、直接会うのいずれか)が可能であることに同意し、契約しているドナーを指します。成人した子どもに対して、最初からドナーの個人情報を開示するのではなく、接触を重ねて信頼関係が築かれたうえで、両者が同意すれば個人情報を交換し、直接の交流に進むこともできる仕組みです。これにより、ドナーのプライバシーに配慮しつつ、生まれた人の希望にも応える制度設計となっています。
以下は、2022年〜2024年の3年間における非匿名ドナーの実績です。
|
ドナーのスクリーニング検査
|
精液検査、DFI検査、感染症、染色体検査、心理検査(MMPI-3)、面談、家族歴
|
|
ドナー採用率
|
31.3%(応募者の約7割は検査や面談により非採用)
|
|
ドナーに占める非匿名の割合
|
79.2%
|
|
1回以上精子凍結した非匿名ドナー数
|
189人
|
|
1回以上精子凍結した非匿名ドナーの平均年齢
|
34.2歳
|
|
非匿名ドナーの平均精子凍結回数
|
3.4回
|
|
非匿名ドナーの総凍結精子数
|
2367本(顕微授精2367回分に相当)*匿名ドナー精子は、顕微授精だけに使用。1回の提供から3~4回分に分けて凍結するため総数が多い
|
|
ドナー1人から生まれる子の数
|
最大10人まで(運用上は8人で制度設計)
|
Q8.なぜ、ドナーにとってリスクの少ない「匿名」ではなく、「非匿名」で提供するのですか?
当院では、2024年12月28日から2025年1月5日まで、非匿名ドナーに対してアンケートを行いました。回答数は100人でした。
ドナーを行う理由は?
理由1位:人助け 47%(子どもがほしいのに精子がないことで困っている人を助けたいから、など)
理由2位:社会貢献 17%(ドナー不足や少子化などの社会課題に貢献したいと思ったから、など)
なぜ「非匿名」で精子を提供するのですか?
・提供で生まれる子どもが自分自身のルーツを知る権利を守りたいと思ったから 60%
・非匿名で提供することが提供先の子どもや親にとって誠実だと思ったから 29%
ドナーをする上で一番心配だったことは?(複数回答)
・ドナーとして自分は適格か 48%
・提供した精子がどのよに保管され、使用されるのか気になった 32%
・精子を提供したあと、提供先の夫婦や子どもとトラブルが起こらないか不安だった 32%
・この治療で生まれる子どもがどのように成長するのか気になった 27%
当院の初回面談を受けたあと、不安は変化したか?
・大部分の不安が減った 50.7%
・不安がある程度減った 43.5%
・不安が少し減った 2.9%
・不安は変わらない 2.9%
Q9.国が制度として実施する場合、はらメディカルのように仲介を通じた接触は現実的ではありません。そうなると、顕名ドナー制度に限定する必要がありますが、それでもドナーは集まるのでしょうか?
顕名ドナー(成人後の子どもに氏名などの個人情報を開示する)制度は、当院の現行の非匿名ドナー制度と比べると、心理的・社会的なハードルは高くなると考えられます。
しかし、当院が2024年12月に実施した非匿名ドナーへのアンケート(回答者100人)では、「仮に、当院のドナー制度が顕名だった場合でも、ドナー登録をしていましたか?」という質問に対し、63%が「顕名でも登録する」と回答しました。
この結果から、氏名や連絡先などの個人情報を開示することに同意するドナーは、すでに一定数存在していることが明らかです。つまり、顕名ドナー制度であっても、制度設計と丁寧な説明や支援があれば、現実的に成り立つ可能性はあると思います。
Q10.はらメディカルクリニックでは、精子提供による治療をどのくらい行っているのですか?
当院は、日本産科婦人科学会に登録された、精子提供による生殖補助医療が実施できる数少ない医療機関の一つです。全国でもこの治療を行っている施設は限られており、当院は国内の精子提供による治療の約3〜4割を担っています。
とはいえ、精子提供の治療自体の件数は全国的にも多くはなく、当院でも、対象となる患者さんは当院全体の約7%ほどです。以下は、当院での精子提供による治療件数(周期)の実績です。
AID(精子提供の人工授精)
2022年8月から精子提供による体外受精(IVF-D)を導入したことで、人工授精(AID)の実施件数は減少しています。
| AID件数 | |
| 2021年 | 771件(周期) |
| 2022年 | 802件 |
| 2023年 | 546件 |
| 2024年 | 486件 |
IVF-D(精子提供の体外受精)
| IVF-D【顕微授精】件数 | |
| 2022年 | 14件(周期) |
| 2023年 | 91件 |
| 2024年 | 52件 |
| IVF-D【胚移植】件数 | |
| 2022年 | 5件(周期) |
| 2023年 | 133件 |
| 2024年 | 111件 |
第1章:特定生殖補助医療に関する法律とは?
この法案は何のために作られたのか?どのような仕組みなのか?まずは全体像を整理します。
1.1 この法案の目的
特定生殖補助医療法案は、精子・卵子の提供による生殖補助医療を法律で規定し、安全かつ適正な運用を確保するために作られました。
1.2 法案の基本的な仕組み
この法案では、以下のような3つの基本的な仕組みが定められています。
❶関係機関の役割の明確化
❷子の出自を知る権利への配慮
❸営利取引の禁止と規制強化
1.3 これまでの経緯と現状
この法案が国会に提出されるまでには、20年以上かかりました。
◆法制化の動きと停滞
2001年~2004年に生殖補助医療部会が「出自を知る権利を保障すべき」との提言を含む最終報告を立法府に提出しました。しかし、検討が進まず、20年以上が経過しました。
◆社会の変化と現状
精子・卵子の提供による生殖補助医療は、これまで法律がなく、学会の会告によって運用されてきました。法制化が進まない20年の間に、民間の精子・卵子バンクの利用や、医療機関独自の提供方法が広がりました。本法案は、この長期間の停滞を経て、精子・卵子の提供による生殖補助医療のルールを法律として明文化するものですが、これまでに広がった医療の一部が制限される側面もあります。
第2章:各立場で何が変わるのか?(2/19 夫婦の内容追記)
法案が成立すると、関わる人たちにどんな影響があるのか?立場ごとに整理します。(それぞれの「関わり方」についてはこちらのイメージ図をご覧ください)
2.1 夫婦(患者)の立場からの変化
〇夫婦は何が変わるのか?
- 精子・卵子提供の医療が、法律に基づいた医療として実施される。(認知拡大・保険適用の検討開始)
- 夫婦・子ども・ドナーの情報は国立成育医療研究センター(国の委託)が100年間保管する。(安心)
- どの医療機関での治療であっても、実施前に医師から、提供型特定生殖補助医療の特質や告知の重要性について説明や支援がある。
- 子が自身の出生を知ることができるよう、夫婦は告知の努力義務がある。(支援もある)。
- 夫婦の個人番号は、医療機関を通じて国立成育医療研究センターに登録される。
×夫婦は何ができなくなるのか?
- 法律婚の夫婦のみが対象となり、事実婚・シングル女性・同性カップルは受けられない。
- 営利目的の精子・卵子バンクを使用できない。
- 提供精子のマッチング基準(血液型の一致など特定属性)が制限される可能性がある(詳細は内閣府令などで決定か)。
- ドナーの情報(個人非特定情報、追加情報、死亡時の氏名開示)は、出生した子のみが請求できるとされており、夫婦には開示請求権が認められていない。→3.2の問題提起(2/19追記)
2.2 生まれる子の立場からの変化
〇子は何が変わるのか?
- 親からの告知の有無に関わらず、子は成年後、自らの意思で「自分が提供精子・提供卵子によって生まれたかどうか」を成育医療センター(国の委託)にて確認できる。
- これにより、近親婚を避ける方法になる。
- 成年後、ドナーの個人非特定情報(身長、血液型、年齢など)だけは知ることができる。
- さらに詳しい情報を望む場合は、国立成育医療研究センターを通じてドナーに要請し、その時点でのドナーの判断で回答を受ける。
- ドナーが死亡していても、事前に同意していた場合は、氏名開示を受けることができる。
- 出生後、子の個人番号は、医療機関を通じて国立成育医療研究センターに登録される。
×子は何ができなくなるのか?
- これまで当院が実施してきた、「非匿名ドナーによる治療」は実施できなくなるため、出自を知る権利の「保障」は無くなってしまう。
2.3 ドナー(精子・卵子提供者)の立場からの変化
〇ドナーは何が変わるのか?
- どの医療機関で提供する場合でも、必要な説明を受け、十分な理解のもとで検討できる。
- 提供者の健康の保護への配慮が明文化される。
- 精子を提供する時点で、匿名・非匿名の決断をする必要がなくなる。
- 成年後の子が追加情報を求めた場合、その時点で開示するかどうかを提供者が判断する。
- 提供時に、「死亡後に子へ氏名を開示するか」を決めることができる。
- 提供者の個人番号は、医療機関を通じて国立成育医療研究センターに登録される。
×ドナーは何ができなくなるのか?
- 営利目的で精子・卵子を提供することはできない(提供に伴う労力に対する費用の補償や医療費などは引き続き可能)。
- 提供者の個人非特定情報(身長、血液型、年齢など)の開示が義務化され、拒否できない。
2.4 医療機関(実施機関・供給機関・あっせん機関)の立場からの変化
〇医療機関は何が変わるのか?➀~④
①法律に基づいた管理・運用の統一化
- 提供精子・提供卵子の管理・保存・供給が法律に基づいて行われるため、統一的なルールのもとで運用される。
- 夫婦・子ども・ドナーの情報は、関係する医療機関(実施医療機関・供給医療機関)が提出前に一定期間保存し、国立成育医療研究センターに提出後、100年間保管される。提出した医療機関は、その写しを5年間保管する義務がある。
- 実施医療機関は、この情報保管にかかる実費を国立成育医療研究センターに納付する。
②医療機関の情報提供義務
- 医療機関は、治療のたびに、夫婦の同意、氏名・住所・生年月日・個人番号などを国立成育医療研究センターに提出する義務がある。
- 懐胎が確認された場合、さらに情報を報告する義務がある。
- 子の出生が確認された場合、氏名・住所・生年月日・個人番号を報告する。
③供給機関の義務と提供者情報の管理
- 供給医療機関は、精子・卵子を供給する前に、内閣総理大臣(イメージ図では国立成育医療研究センター)に対して提供者の情報を提出し、提供による懐胎回数と提供者の生存状況を確認する。
- 提供者が提供済みの配偶子の使用同意の撤回を申し出た場合、すでに実施医療機関に提供済みであれば、供給医療機関の責任者は直ちに実施医療機関に通知する。(治療に使用前であれば撤回可能)
④医療機関の説明義務と実施の拡大
- 医療機関は、ドナー・夫婦に対して「提供型特定生殖補助医療の特質、出自を知る権利の重要性などに関する適切な説明を行う義務」を負う。
- 自施設で提供精子・卵子をリクルートせずとも、あっせん機関を通じて供給機関から提供を受けることができる。(実施施設の拡大)
×医療機関は何ができなくなるのか?
- 実施機関・供給機関・あっせん機関ともに、内閣総理大臣の認定を受けずに提供型特定生殖補助医療を行うことはできない。
- 法律で認められていない内容を提供することはできず、罰則が設けられた。
2.5 国の役割ができる
- 特定生殖補助医療に関する監督・指導を行い、認定制度を運用する。
- 国立成育医療研究センターと連携し、夫婦・子ども・ドナーの情報を管理する。
- 夫婦に対する情報提供、告知支援、出生した子への相談支援など、支援体制を整備する。
- 認定制度のもとで、供給機関・実施機関・あっせん機関が適切に運営されるよう、基準(設備要件、人員配置、情報管理、報告義務)を策定する。
第3章:国会審議で慎重に審議すべき課題(2/19 大幅リライト)
この法案には、慎重な議論が必要な重要課題があります。国会での十分な審議が求められる点を整理しました。
3.1 出自を知る権利の保障が見送られた理由と検証
子の出自を知る権利については一定の配慮がなされたものの、日本産科婦人科学会のシンポジウムをはじめ、多くの当事者や関係者が訴えてきた、「出自を知る権利の保障」には至りませんでした。
議員連盟は、「将来的に出自を知る権利を保障することを目指す」としながらも、「全国で安定的に非匿名ドナーを確保できる保証がない」として、現時点での保障を見送りました。
この懸念は理解できますが、実際に非匿名ドナーを募集し、出自を知る権利がある医療を提供している現場からは、検証を行った上での判断が必要と考えます。
①非匿名ドナーは集まっている
国内で「匿名」「非匿名」両方のドナーを募集しているのは全国で当院のみですが、2022年2月から2024年10月までに登録者の8割が非匿名を希望し、ドナー数は9倍に増加しました。このデータから、現時点で非匿名ドナーの不足は確認されていません。
②全国で必要な非匿名ドナーは何人?
2022年にAIDを受けた患者数は全国で518組(夫婦)。法案では1人のドナーが提供できるのは最大10夫婦懐胎までとされているため、年間約52人以上の新規・非匿名ドナーが必要になります。当院では、毎年これを上回る非匿名ドナーが新規登録しています。法制化により患者数の増加が予想されるものの、ドナー認知度も高まります。東京、大阪などの大都市圏を中心に供給することで、全国規模で十分に確保できる可能性があります。
一人のドナーが提供できるのは、懐胎に至った回数が10回までという上限。妊娠後の流産も1回に含む(4/10追記)
③IVF-Dで精子の使用効率が向上する
法制化により、IVF-D(精子提供の体外受精)が正式に認められることで、AID(人工授精)と比較して必要な精子量は1/4~1/3に減少します。また、IVF-Dでは1回の顕微授精で複数の移植胚を得られるため、妊娠率が向上することで、ドナー精子の使用回数も減少。結果として、AIDよりも圧倒的にDSI(使用した運動精子数/妊娠件数)が低くなります。第41回日本受精着床学会にて宮﨑薫発表
④ドナー不足の要因は募集方針にある可能性
現在、「ドナー不足が深刻」とされる医療機関は、いずれも匿名ドナーのみを募集しています。そのため、ドナー不足の原因は、募集方法や匿名に限定する運用の影響が大きい可能性があります。「匿名ドナーが集まらない」=「非匿名ドナーも集まらない」という前提は正しいとは言えません。当院の調査では、匿名を希望するドナーと非匿名を希望するドナーでは、背景や価値観に違いがあり、単純に同じ条件で比較できるものではありませんでした。
⑤子どもにとって最善の選択とは
議員連盟は、「これは子どものための法案だ」と言ってくれました。
出自を知ることは、人間の根幹に関わる問題です。
過去には、匿名ドナーによる提供が当たり前とされ、医師が夫婦に「すべて秘密にするように」と伝えてきた時代もありました。しかし、生まれた人たちの声が、そのあり方を見直すきっかけを与えてくれました。この20年で夫婦の告知に対する考え方は大きく変わりました。第2回生まれる子どものための医療に関わる準備委員会にて鴨下桂子発表
生命倫理に関わる法律を進める難しさ、だからこそ法律を一歩ずつ進めたいという方針は理解できます。しかし、法整備が20年遅れたことで最も影響を受けたのは当事者です。
この医療は、夫婦とドナーの意思、医療機関の提供によって新たな命を「生み出す」ものです。ドナーが情報開示を認めているのであれば、唯一意思を確認できなかった子ども自身が「どこまで知るか」を選択できる仕組みを作ることが、最も尊重すべきではないでしょうか。
当院には、その仕組みを実現する準備があります。しかし、法整備によってそれが出来なくなり、出自を知ることができない子がいて、その子の未来を思い続ける夫婦がいる。この現実を前に、これほどまでに苦しいことはありません。本法案の基本理念が「子どものため」であるならば、その視点を貫き、もう一度慎重な検討をお願いしたいと考えます。
3.2 子は成人するまでドナー情報を知れない点
法案では、「出生した子については、その年齢及び発達の程度に応じて、当該子が自己の出生に関する情報を知ることができるようにすることが求められる」としながらも、生まれた子どもは成人するまでドナー情報を知ることができません。
当院ではこれまで、ドナーの同意のもと、妊娠9週~20週の夫婦に対し、ドナーの個人非特定情報(身長、体重、血液型、趣味・特技、職業、提供の理由、病歴など)を提供し、親から子へ、成長に合わせて伝える仕組みを「告知支援」として実施してきました。
実際に、子育て中の夫婦からは「この情報が非常に重要だった」という声が多く寄せられています。また、当院の患者調査では、法案のこの点に対する不安を抱える夫婦が多いことが明らかになっています。
一方で、本法案では未成年の子どもが出自を知る権利についての整備がされていません。 そのため、医療機関独自の対応として提供できる余地があるのか、それとも第五十三条「出生した子のみがドナーの個人非特定情報を請求できる」という条文により、第七十七条「提供者情報の不正取得の禁止」と見なされる可能性があるのか、非常に気がかりです。
3.3 法律婚の夫婦に限定される点
提供型特定生殖補助医療を受けられるのは法律婚の夫婦に限定されます。この制限については、公布後5年(施行後2年)を目途に検討が加えられると法案にありますが、少なくとも施行後2年間は、国内で事実婚やシングル女性、同性カップルが提供型特定生殖補助医療を受けることは認められません。この間、該当する人々が提供型生殖補助医療を望む場合はどうすればよいのか、また、2年後の検討ではどのような基準で見直しが行われるのでしょうか。
3.4 ドナーの立場の不明示
2020年に、生まれた子の親子関係を保障する法律が成立し、本医療の安全性が向上しました。しかし、日本では依然として「ドナーは生まれた子の法的な親ではない」 ことを明確に規定する法律が存在していません。そのため、本医療が適切に運用されなかった場合、ドナーが法的な責任を負う可能性を完全には否定できずリスクは残ります。
第4章:内閣府令の内容が不明瞭
これまで、たたき台にはあった内容が、法案には記載がなかった内容については、内閣府令などによって定められると考えられます。引き続き、どのような基準が設定されるのか注視したいと思います。
- ドナーの条件(対象者となる条件、ドナー一人から生まれる子の上限など)
- 夫婦とドナーのマッチング(血液型の一致など特定の属性を考慮するかどうか)
- 供給機関と実施機関の一体化(現在、供給機関と実施機関は同じ施設が兼ねることができる仕組みで運用されており継続は法令において可能か)
- 成人した子が必ず知れるドナーの個人非特定情報の範囲(身長・血液型・年齢「など」の具体的適用)
- 認定医療機関・あっせん機関が従うべき基準(提供型特定生殖補助医療基準として、設備要件、人員配置、情報管理など)
- 兄弟姉妹等から精子・卵子の提供を受ける場合の例外規定(あっせん機関を通じなくてよい範囲)
- 提供型特定生殖補助医療に関する記録・報告義務の詳細(医療機関やあっせん機関の情報管理、報告の義務)
第5章:各立場の違反と罰則(2/19情報追加)
本法案では、関係者ごとに遵守すべき規定が定められており、違反した場合には刑事罰が科されます。以下に、治療を受ける夫婦・ドナー・医療機関・あっせん機関・法人 のそれぞれに適用される罰則を整理しました。
夫婦の違反行為と罰則
- ドナーやあっせん機関に、精子・卵子の提供に対する謝礼や報酬を直接支払うこと(第六十六条・第六十七条違反)は、2年以下の拘禁刑または300万円以下の罰金、または両方(第七十一条)
- 正規の開示手続によらず、ドナーの個人情報を入手すること(第七十七条違反)は、 30万円以下の罰金(第七十七条)
ドナーの違反行為と罰則
- 提供行為に関して、金銭や報酬を受け取ること(第七十一条違反)は、2年以下の拘禁刑または300万円以下の罰金、または両方(第七十一条)※ただし、提供に伴う実費補填は引き続き可能
医療機関の違反行為と罰則
- 法律で認められていない医療行為の実施(代理懐胎・胚提供など)、法律婚ではない者への治療(独身・事実婚カップル等)は、1年以下の拘禁刑または100万円以下の罰金、または両方(第七十三条第一号、第七十四条)
- 提供やあっせんに伴う金銭や報酬の授受に関与すること(ドナーや仲介業者への不当な報酬支払い等)(第七十一条違反)は、2年以下の拘禁刑または300万円以下の罰金、または両方(第七十一条)
- 情報管理義務違反(提供者・夫婦・子の情報の適切保存・国への提供を怠る)、虚偽報告は、6か月以下の拘禁刑または50万円以下の罰金、または両方(第七十五条第一号、第二号)
あっせん機関の違反行為と罰則
- 無許可で精子・卵子のあっせん業務を行うこと(国の許可を受けずにマッチングを実施)、精子・卵子提供のあっせんに伴い、利益を受けること(高額手数料の徴収など営利目的の仲介)(第七十三条違反)は、1年以下の拘禁刑または100万円以下の罰金、または両方(第七十三条第一号、第二号)
- 不正な手段で許可を取得すること(虚偽の申請等により許可を得る)、行政からの監督命令に違反すること(業務改善・停止命令に従わない)(第七十三条違反)は、1年以下の拘禁刑または100万円以下の罰金、または両方(第七十三条第三号、第四号)
- 報告義務違反・虚偽報告(厚労省への業務報告を怠る、虚偽の内容を提出する)(第七十五条違反)は、6か月以下の拘禁刑または50万円以下の罰金、または両方(第七十五条第一号、第二号)
法人(両罰規定)
- 法人の代表者や従業員が上記の違反行為を行った場合は、法人自体も罰則対象となり、罰金刑が科される(各違反の上限額に応じ最大300万円)
第6章:当事者の法案意識調査
6.1当事者の声【2回目調査】
はらメディカルクリニック(4)_page-0001-576x1024-1.jpg)
6.2 患者の声【1回目調査】
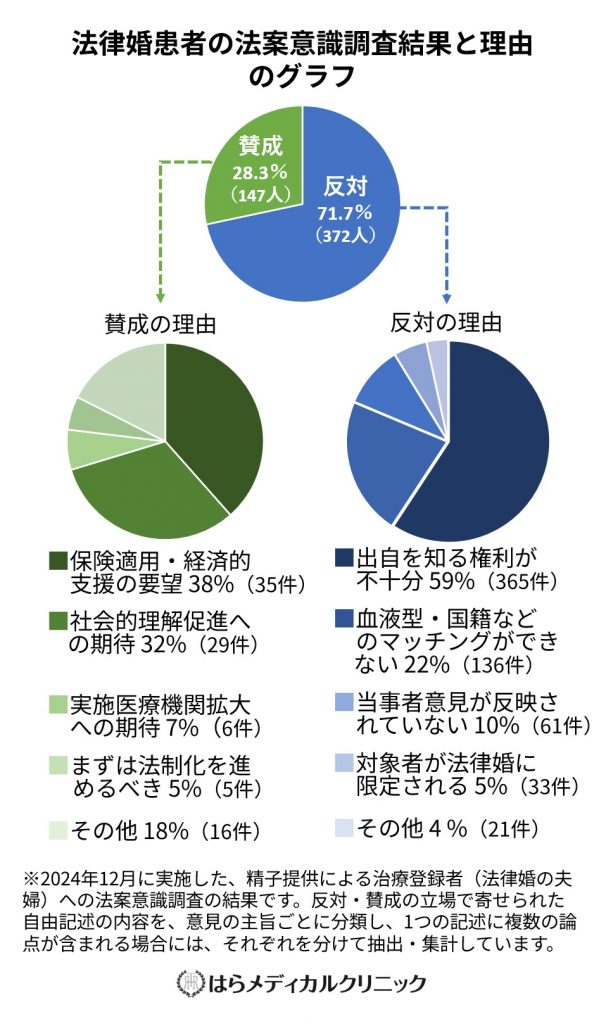
調査概要
- 調査機関 2024年12月15日~19日
- 対象者 当院の精子提供による治療登録者1,454人(全て法律婚の夫婦)
- 回答数 519人
(子どもはいない223人、子どもがいる218人、妊娠中78人) - 調査方法 オンライン調査。法案の概要・出自を知る権利と、法制化による患者のメリット・デメリットを説明した上で、法案への賛否と意見を聴取
調査結果
- 法案に反対:71.7%(372人)
- 法案に賛成:28.3%(147人)
意見の理由
理由の抽出方法:反対・賛成の立場で寄せられた自由記述の内容を、意見の主旨ごとに分類。1つの記述に複数の論点が含まれる場合には、それぞれを分けて抽出・集計
反対理由
- 出自を知る権利が不十分 (365件)
- 血液型・国籍などのドナーマッチングができない(136件)
- 当事者意見が反映されていない (61件)
- 対象者が法律婚に限定されている (33件)
- その他(21件)
*反対と回答した人のうち、法案の一部を評価する意見も併せて記載していた割合:44%
反対意見の抜粋(クリックにて表示)
・ドナーさんの事が18歳まで一つも分からないのは子供にとっても私にとっても告知をする上で懸念点だと思います。
・子どもが出自を知る権利は子どもの権利条約でも定められており、それは、ドナーの身長体重血液型を知ることでは満たされないと考えます。はらメディカルさんが定めるものと同程度の条件であれば、早期施行を望みます。
・保険適用されたり、実施施設が増える可能性はとても期待しているが、ドナーのマッチング条件がランダムすぎて不安が大きいです。ドナーの血液型と国籍(見た目)はせめて確認できる状態でのマッチングをしてほしいと思います。
・日産婦の声、当事者の声など主役の声が全く反映されていない、当事者の気持ちを1ミリも理解していないにも関わらず「今成立させないと」という思いだけで突き進む議員の方々が全く信用できない。 子供達の権利はとても大切だし重要であるが、とりあえずで作る法律には不安しかありません。
・法律婚のカップルに限定するのであれば、同性婚を認める法改正なども行うべき。
賛成の理由
- 保険適用・経済的支援の要望 (35件)
- 社会的理解促進への期待(29件)
- 実施医療機関拡大への期待 (6件)
- まずは法制化を進めるべき (5件)
- その他(16件)
*賛成と回答した人のうち、法案への懸念や否定的な意見も併せて記載していた割合:58%
賛成意見の抜粋(クリックにて表示)
・経済的理由で治療が受けれない人のためにも早く成立してほしい。 その上で内容の継続更新を続けていっていただけたらより良い法制化になると考える。
・今までこの治療は、余りにクローズドな世界で、世間的にはタブーのような分類だと感じていて、立法によって下記のメリットが得られ、世間の認知を変えることがまずは優先なのではと思い、立法に賛成の立場を取らせていただきました。 (以下省略)
・治療が出来る施設が増えたらいいと思います
・私は法案が早期に成立することを望みますが、現段階での法案の内容に問題点があることを前提とした意見です。
6.3ドナーの声
調査概要
- 調査機関 2024年12月28日~2025年1月5日
- 対象者 当院の非匿名ドナー登録者189人
- 回答者数 100人
- 調査方法 オンライン調査。法案における「出自を知る権利」の内容を説明した上で、未成年の子どもがドナー情報にアクセスできなくなる可能性に関連し、次の2点について尋ねた。①ドナーの非特定情報の開示はプライバシーの侵害と感じるか、②妊娠後であっても親への情報開示は優生思想につながると考えるか。そのうえで、法案全体への意見を聴取
調査結果
- プライバシーを侵害せず優生思想にも繋がらない 94%(94人)
- プライバシーの侵害あるいは優生思想に繋がる 6% (6人)
法案への意見
意見の抽出方法:自由記述欄に寄せられた意見を内容ごとに分類。1つの意見に複数の論点が含まれる場合は、それぞれを個別に抽出し、それぞれを分けて抽出・集計。
1. 法案や国に対する批判・懸念 42件
「法案のロジックに基づく公的な精子提供機関を設けることは問題無い。その上で各医療機関がガイドラインに基づいて、精子ドナーを含む生殖医療を行う権利も制限するべきでは無い。」
- 解釈:匿名でいたいドナーの権利も保護されるべきだが、非匿名を希望するドナーまで一律で制限されることには反対、というバランスを求める姿勢。
2. 子どもの知る権利の尊重 39件
「自分のルーツを知る権利が制限されないようにと思います。」
- 解釈:生まれてくる子どもが自身の出自やルーツを知ることは重要であり、これを制限する現在の法案内容に懸念を示す声。アイデンティティの形成や心理的安定を重視している意見が多い。
3. ドナーの匿名性について 35件
「匿名希望のドナーのプライバシーを守る必要はあるが、非匿名希望のドナーが自分の情報を開示し子がそれを知ることを防ぐ必要はない。」
- 解釈:匿名でいたいドナーの権利は保護されるべきだが、非匿名を希望するドナーまで一律で制限されることには反対、というバランスを求める姿勢。
4. はらメディカルクリニックの方針への支持 16件
「はらメディカルクリニックの判断及びルール設定は非常によく練られています。姿勢を全面的に支持します」
- 解釈:実際にドナー提供を行った経験を通じて、現場の丁寧な運用・選択制の尊重に信頼を寄せている意見。
5. 国管理の安心感(法案への支持) 13件
「ドナーの個人情報開示の際、国が仲介を行う点に安心感を覚える。ドナー側に個人情報開示の選択権があるため、状況に応じた対応ができる。」
- 解釈:ドナー情報の管理や開示に関しては、国が関与することで安心感が得られるとする意見。当院では、ドナーの個人情報開示の前に当院仲介による子どもとの接触があるのに対し、法案では開示が先行する点を前提に、ドナーに選択権があることで柔軟な対応が可能になるとの評価もあった。
第7章:当院の法案改善活動
当院では、2022年に法案のたたき台が示されて以来、現場の視点から法案の問題点や改善点を提起し、「出自を知る権利の保障」や「非匿名ドナーの選択肢の確保」について、実績に基づいた情報を発信し続けてきました。 しかし、生殖補助医療の在り方を考える議員連盟の理解を得ることはできませんでした。
議員連盟の総会は全28回開催されましたが、国内で唯一、非匿名ドナーによる治療実績がある当院が招集されることは一度もなく、提供精子で生まれた当事者も同様に招かれませんでした。
2022年8月:生殖補助医療法案に関する要望(生殖補助医療の在り方を考える議員連盟、他へ)(PDF) 2023年1月:日本産科婦人科学会シンポジウムにて発表(PDF) 2023年11月:法案の問題提起と1651名の署名活動 2024年6月:特定生殖補助医療法案たたき台改善への取組と報告法案資料
①
提供型特定生殖補助医療の流れイメージ図(PDF)②
特定生殖補助医療法案の概要・要綱・法案・新旧対照表(PDF)