体外受精(IVF)や顕微授精(ICSI)は、不妊治療の中でも妊娠率が高い方法です。現在、日本で生まれた赤ちゃんの約10人に1人がこれらの治療によって誕生しています(出展1,2)。本記事では、体外受精・顕微授精の違いや適応条件、治療の流れ、成功率、費用、オプショナル治療、当院の特徴まで、初めての方にもわかりやすく解説します。
動画でわかりやすく!→2分30秒で理解する「体外受精」体外受精とは
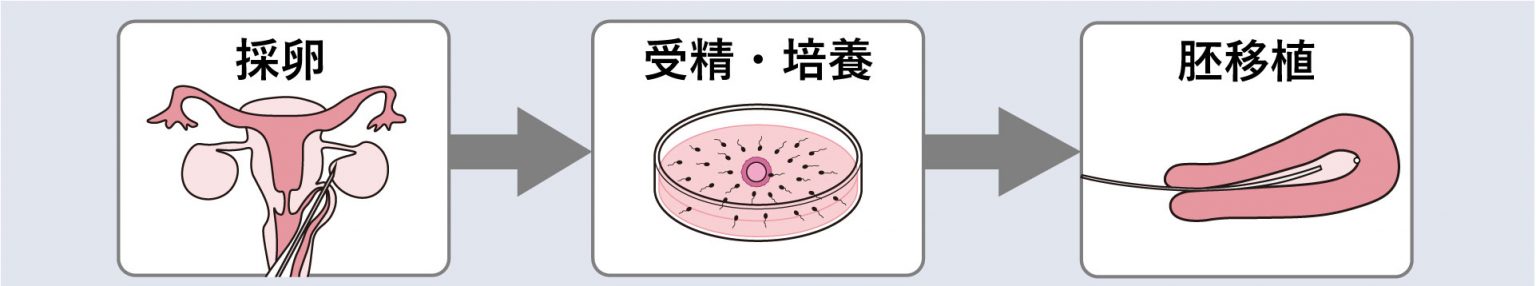
体外受精とは、膣から針を刺して卵巣から卵子を取り出し、その卵子と精子を体外で受精させ、受精卵を妊娠しやすい時期に子宮に戻す方法です。
なお、「体外受精(IVF)」と「顕微授精(ICSI)」は、どちらも体外で受精させる方法ですが、IVFは精子と卵子を自然に出会わせる方法、ICSIは1つの精子を卵子に注入する方法という違いがあります。
体外受精はなぜ妊娠率が高い?自然妊娠や人工授精との違い
2022年の国内における体外受精の胚移植あたりの妊娠率は36%(出展2)でした。一方、タイミング療法や人工授精では1回あたりの妊娠率は5〜10%前後(出展3)です。この数字からも、体外受精は妊娠率が高い治療法であることがわかります。
妊娠率が高い理由
体外受精の妊娠率が高いのは、自然妊娠や人工授精で妊娠の妨げになりやすい機能をショートカットできるからです。
自然妊娠や人工授精で妊娠するためには、次の①〜⑤のすべての機能が必要です。逆に言えば、これらはタイミング法や人工授精で妊娠を妨げる要因とも言えます。

人工授精の役割と限界
人工授精では、濃縮した精子を子宮に注入するため、①はクリアできていると考えられます。しかし、④「受精が本当にできているか」はまったくわかりません。
また、現在の医療では、以下の3つの障害は検査する手段がありません。
③ の卵子のピックアップ障害
④ の卵管内での受精障害
⑤ の卵管内での分割障害
いずれも「卵管の機能」に関わる部分です。卵管造影検査で卵管の通過性(通っているか)は調べられても、卵管の機能性までは確認できません。
体外受精なら受精・分割した胚を移植できる
体外受精では、①〜⑤を体外でコントロールできます。そのため、妊娠に向けて合理的で効率的な治療と言えるのです。
体外受精はどんな人が対象?判断の目安
体外受精は不妊治療の中でも特に妊娠率が高い方法のため、タイミング法や人工授精では妊娠が難しい場合に行われるほか、状況によっては最初から体外受精が適用されることもあります。以下の1~7のような場合に体外受精が適しています。
以下にそれぞれのケースについてご説明します。
タイミング法や人工授精を3~6回以上実施しても妊娠しない
排卵日に合わせて性交渉や人工授精を行っているのに妊娠しない場合は、上記2の説明の通り、卵管機能に原因がある可能性が高まるため、卵管を使用しない体外受精に進んでみることが有効です。
当院の2020年から2023年のデータ(出展4)では、タイミング法と人工授精で妊娠した方の平均回数は約3回でした。また、日本生殖医療学会では、人工授精の有効上限回数を6回と示しています(出展5)。人工授精を3回~6回より多く実施しても、累積妊娠率は横ばいという報告もあります(出展3)。
年齢による妊娠率の低下
女性の年齢が上がるにつれて卵子の「数」と「質」は徐々に低下し、妊娠の可能性も下がっていきます。特に35歳を過ぎると、妊娠率は低下し流産率が上昇するため、出生率が急激に下がり始め、40歳以降ではさらに顕著です。また、卵子の老化により染色体異常のリスクも高まります。
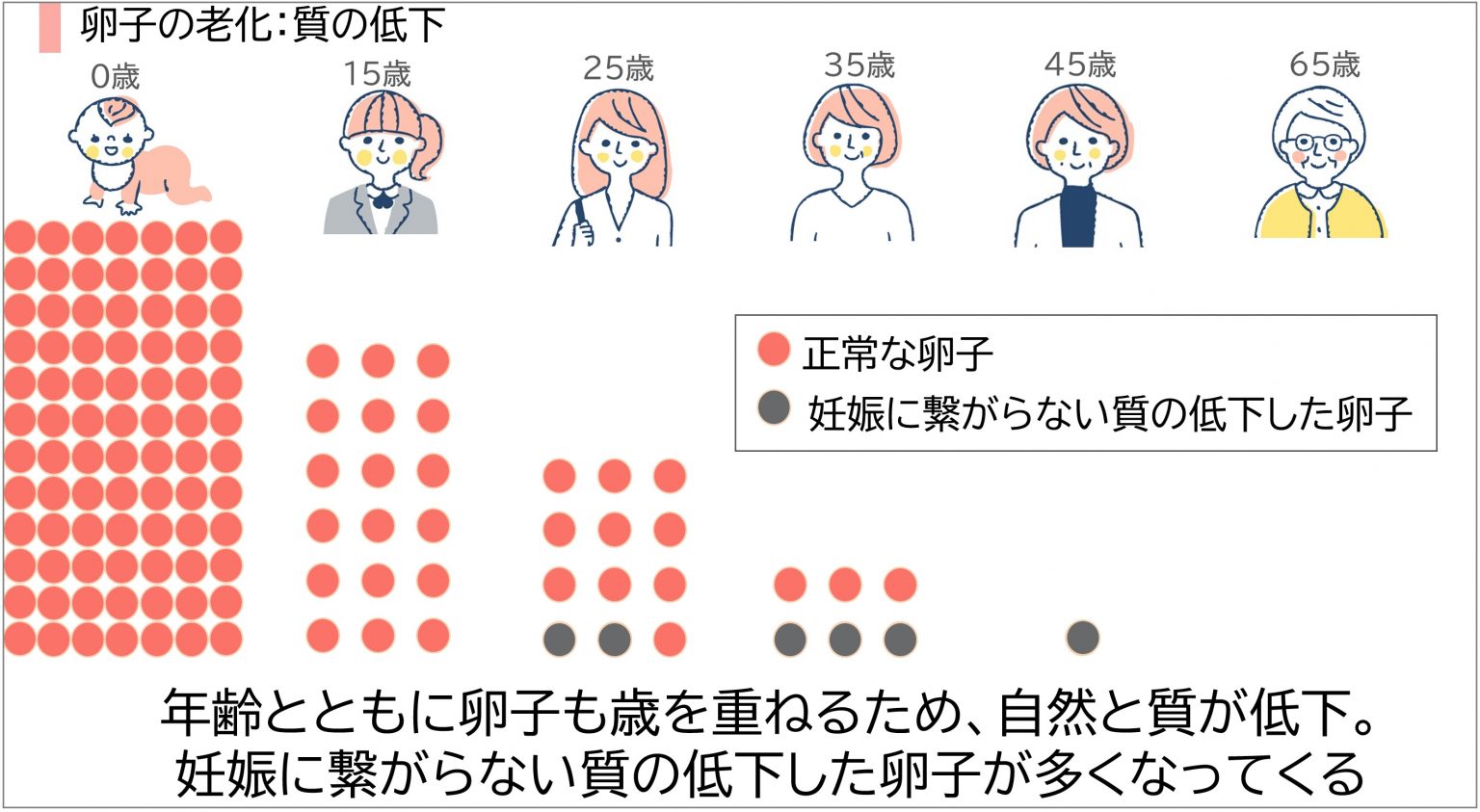
こうした年齢による妊娠率の低下に対しては、体外受精が有効な選択肢となります。その理由は、患者さん一人ひとりに合わせた卵巣刺激により、質の良い卵子に出会える可能性が高まること、さらに、適切なタイミングでのLHサージの誘発によって卵子の成熟度が向上し、その後の胚培養によって、より多くの良好な胚盤胞を得られる可能性があるためです。これら一つひとつの過程が、妊娠や出産に直結します。
卵管性不妊
卵管性不妊とは、卵巣と子宮をつなぐ卵管に何らかの障害がある場合です。
・卵巣から排卵した卵子を卵管に取り入れられない(ピックアップ障害)
・受精できない
・受精卵の子宮への移動が妨げられている
状態を指します。主な原因としては、細菌感染や炎症の後遺症などにより卵管が詰まる(卵管閉塞)、あるいは狭くなる(卵管狭窄)といった物理的な異常が挙げられます。
診断には、卵管の通過性を確認するための子宮卵管造影検査(HSG)が用いられることが一般的です。ただし、卵管の機能性までは調べることはできません。
卵管の内腔に限った問題であれば、卵管鏡下卵管形成術(FT)という処置により、通り道を広げることで自然妊娠が可能になるケースもあります。しかし、卵管が周囲の臓器と癒着して動かなくなっている場合は、卵管を通さずに妊娠が可能な体外受精が有効な選択肢となります。
排卵障害(多嚢胞性卵巣症候群など)
排卵障害とは、排卵がうまく起こらない、あるいは排卵のタイミングが極端に不規則になる状態です。
最も多い原因のひとつが多嚢胞性卵巣症候群(PCOS)で、月経不順や無排卵が見られることがあります。
排卵しないと、自然や人工授精では妊娠しません。まずは排卵誘発剤による治療を試みますが、排卵誘発と体外受精を組み合わせることで、受精のタイミングを確実にコントロールできるというメリットがあります。特に、年齢的に妊娠を急ぎたい場合や、複数の原因が重なっている場合には、早期に体外受精を検討することもあります。
男性不妊症(乏精子症)
男性不妊症とは、妊娠に必要な精子の数や運動率などが基準を満たしておらず、自然妊娠が難しい状態を指します。
診断には、精液検査が行われ、WHOの基準では精子濃度1500万/ml以上、運動率40%以上が自然妊娠に必要とされています。これを下回る場合、体内での受精が困難となるため、体外受精や顕微授精(ICSI)を併用した治療が選択されます。
原因としては、精子をつくる機能に障害がある「造精機能障害」が多く、薬剤やサプリメントによる治療、生活習慣の見直し、あるいは精索静脈瘤の治療によって、精液所見が改善される場合もあります。治療方針については、男性不妊専門の泌尿器科(男性不妊外来)での相談が推奨されます。
免疫性不妊
免疫性不妊とは、女性の体内で精子や受精卵に対する免疫反応が起こり、妊娠が妨げられる状態を指します。
代表的な原因としては、精子の運動性や受精能力を低下させる抗精子抗体が体内に作られてしまうケースがあります。
抗体の数値によっては人工授精で妊娠が可能な場合もありますが、精子が子宮や卵管に到達できない、あるいは受精が阻害される場合には、一般的な方法では妊娠が難しく、体外受精や顕微授精(ICSI)が適応となることがあります。
セックスレス・射精障害
セックスレスは、さまざまな理由で性交渉ができない状態を指します。射精障害は、勃起はできても射精がうまくできない、または精子が体外に出ない状態を指します。
セックスレスや射精障害については、他の人には話しにくいと感じる方も多いかもしれません。ですが、不妊治療専門の医療機関では決してめずらしいご相談ではありません。どうぞ安心してお話しください。
女性の年齢が上がると妊娠の確率は下がるため、早めに妊活を進めたい場合は、人工授精や体外受精などの方法を選ぶことも有効です。こうした治療は、性交渉を伴わずに妊娠を目指すことができます。女性が不妊治療をしている間に、男性は男性不妊外来(泌尿器科外来)にて、治療を実施することもできます。ただし、こうした問題はとても繊細な要因が関わっており、薬を使ってすぐに改善するとは限りません。そのため、時間をかけてじっくり取り組む姿勢が大切です。
体外受精の方法・当院ならできること
体外受精の流れ
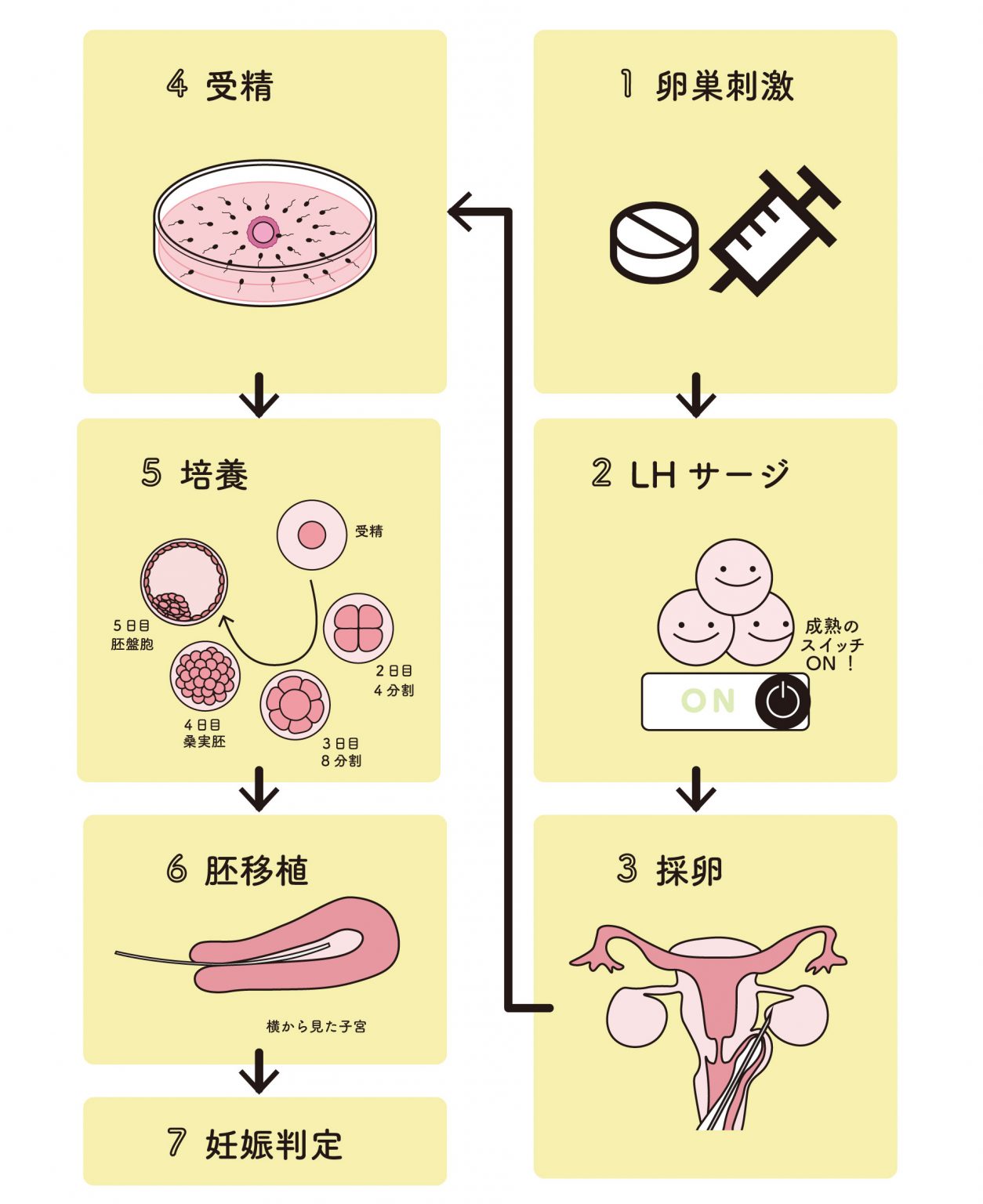
2分30秒でわかる体外受精の流れ
【卵巣刺激(排卵誘発)】生理開始3 日目~10 日目頃
排卵誘発剤(注射や飲み薬)を使って、卵胞をたくさん育てる方法です。通常は1周期に1つしか育たない卵子を、複数育てて採卵に備えます。
卵巣刺激:当院ならできること
- 自然、低刺激、中刺激、高刺激まで対応可能
- 開始時に「要望書」で希望を確認
- 毎周期変動する「発育する卵胞の数(胞状卵胞数)」と「卵巣の反応力」に合わせて、刺激方法を完全に個別調整
→ その結果、当院では1回の採卵でとれる卵子の数が多い傾向がある(下記の参照)
体外受精の妊娠率は、採取できた成熟卵の数に比例する。採卵数は成功の鍵!
2023年の当院の採卵1回あたりの平均卵子数(変性卵除く)
AMH:1以上
| PPOS | 高刺激 | 中刺激 | |
|---|---|---|---|
| 36歳以下 | 15個 | 15個 | 16個 |
| 37~39歳 | 12個 | 10個 | 12個 |
| 40~42歳 | 12個 | 9個 | 10個 |
| 43歳以上 | 10個 | 8個 | 8個 |
AMH:1未満
| PPOS | 高刺激 | 中刺激 | 低刺激 | |
|---|---|---|---|---|
| 36歳以下 | 8個 | 6個 | 7個 | 3個 |
| 37~39歳 | 6個 | 5個 | 5個 | 3個 |
| 40~42歳 | 6個 | 4個 | 4個 | 2個 |
| 43歳以上 | 5個 | 3個 | 2個 | 2個 |
【卵胞確認とLH サージ誘起】生理開始9日目~13日目頃
育った卵胞の大きさ・数・成熟度を、超音波やホルモン検査で確認します。成熟卵を得るには、採卵のタイミングがとても重要です。実際、成熟卵の割合は医療機関ごとに差があり、その違いはタイミングにあると考えられます。
採卵日が決まったら、2日前の夜に、LHサージを起こすための自己注射や点鼻薬を行います。これは卵子を最終的に成熟させる「スイッチ」のようなもので、トリガーとも呼ばれます。LHが十分に届かないと、採卵数の減少(空胞)や未成熟卵、胚盤胞になりにくいなどの問題につながります。
LHサージ:当院ならできること
- 採卵日は、卵胞が十分に育つまでじっくり待てる
- LHサージは、2種類の薬剤(デュアルトリガー)や2回実施(ダブルトリガー)などで、卵子を確実に成熟させる
【採卵】眠っている間に
採卵とは、卵巣から卵子を取り出す手術です。専用の針を腟から卵巣に刺して、卵子を採取します。所要時間は10〜15分程度です。
精子は、ご自宅で採取して持参するか、院内の採精室をご利用いただけます。
採卵:当院ならできること
- 保険診療でも静脈麻酔が可能。眠っている間に採卵が終わり、目が覚めたときには安静用の個室ベッドの上です
- 麻酔の点滴針の痛みも軽減するために、麻酔シールを処方します。当院はなるべく痛みの少ない体外受精を目指しています。
- 採卵室はカーテン仕切りではなく、完全個室。ご主人も同室で、周囲を気にせず過ごせます。
【受精】採卵日当日
受精とは、採取した卵子と精子を出会わせることです。当院では、採卵後に胚培養士と相談し、最適な受精方法を決定します。受精方法は主に4つです。医療機関によってはレスキューICSIはありません。
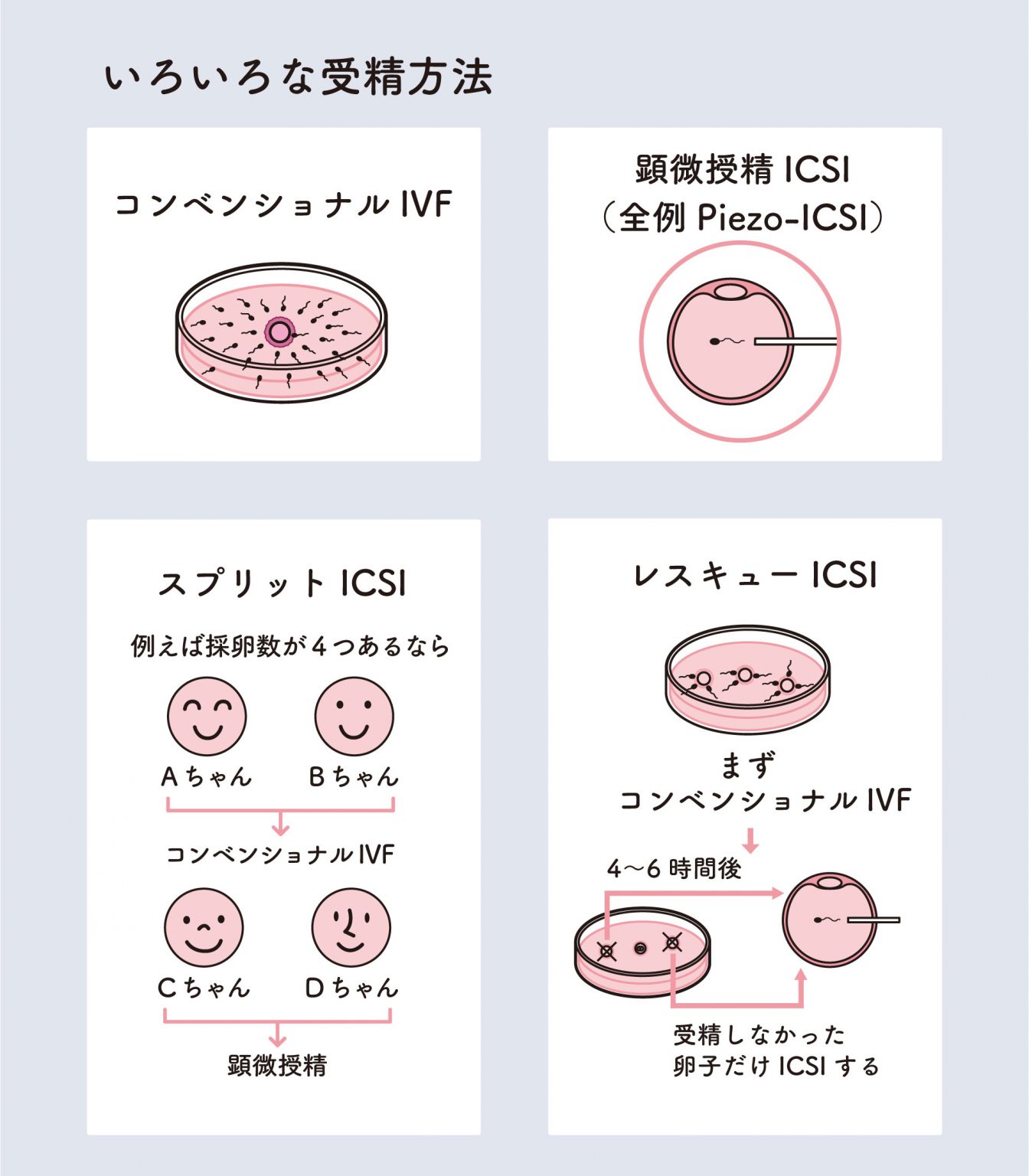
コンベンショナルIVF(振りかけ法)
培養液内で卵子と精子を自然に受精させる方法。運動精子の数が十分な場合に行います。
顕微授精(ICSI)
1つの精子を細い針で卵子に直接注入。精子の数が少ない、運動率が低いなどの場合に選択します。
スプリットICSI
卵子が複数ある場合に、コンベンショナルIVFと顕微授精(ICSI)の両方を試すことができます。
レスキューICSI
まず振りかけ法を行い、数時間後に受精していない卵子だけを顕微授精に切り替えます。
受精:当院ならできること
- 採卵後、胚培養士が個室で卵子数・精子の状態を説明し、受精方法や培養について一緒に検討できる
- 先進医療「PICSI」や、卵子活性化については、その場で相談・選択可能
- 当院は保険診療の場合でもレスキューICSIも実施
- PIEZO-ICSI(卵子へのダメージが少ない顕微授精)を採用。追加費用なしでご提供しています
【培養】受精から3日〜6日間
培養とは、受精卵を妊娠しやすい状態まで育てることです。受精卵(胚)は、受精後に分割を始め、胚盤胞(はいばんほう)という段階まで育つと、妊娠の可能性がより高まります。
培養:当院ならできること
- 受精卵の培養状況はメールでお知らせ。来院不要
- 受精や培養について詳しく知りたい方には、培養士による30分の無料「振り返り相談」をご案内
- 当院は、受精卵が胚盤胞まで育つ確率が高く、4BB以上の良好胚の発生率も高水準
2023年の当院の受精当たりの胚盤胞発生率はこちら
| 胚盤胞率 | 4BC以上 | 4BB以上 | |
|---|---|---|---|
| 36歳以下 | 74% | 61% | 52% |
| 37~39歳 | 69% | 52% | 43% |
| 40~42歳 | 68% | 47% | 36% |
| 43歳以上 | 55% | 33% | 22% |
【胚移植】排卵から3~5日後
胚移植とは、受精卵を子宮に戻す治療です。あらかじめ方法が決められている医療機関もありますが、当院では、胚の状態・戻す時期・方法・個数に応じて、最適な移植方法を選べます。

胚移植:当院ならできること
- Aは、初期胚より胚盤胞を推奨
初期胚までは育っても、すべての胚がその後、胚盤胞まで成長できるとは限りません。そのため、実際に胚盤胞まで育った胚のグレードを見極めて移植する胚を選ぶ方が、より妊娠率の高い胚を移植することが可能になります。保険診療では移植できる回数に限りがあるため、妊娠につながる可能性の高い胚盤胞を選んで移植することが重要です(他院で胚盤胞まで育たなかった方も、当院では育つ確率が高いため、まずは胚盤胞への挑戦を)。
- Bは、凍結融解胚移植を基本に
新鮮胚移植は採卵直後に移植するため、卵巣の腫れや、子宮内膜が着床に適さない可能性があることから以下のリスクが高まります。
- OHSS(卵巣過剰刺激症候群)
- 採卵後の子宮周囲の炎症
- ホルモンバランスが乱れやすい
凍結胚移植なら、移植に特化した周期をつくることができ、妊娠率も国内外で高い傾向にあります。
※ただし、胚移植の時期は採卵より1周期遅れるため、妊娠を急ぐ方には、新鮮胚移植も対応可能です。その場合は副作用を避けるために採卵数は少な目になります。
- Cの移植胚の個数は、患者背景に応じて
当院は基本的に単一胚移植を推奨していますが、体外受精を繰り返しても妊娠に至らない場合は、
- 二段階移植:初期胚+胚盤胞(先進医療)
- 二個胚移植(保険適用) なども選択肢になります。多胎妊娠のリスクを踏まえ、慎重に検討します
- Dの移植方法は、患者希望を優先
「自然周期・低刺激・ホルモン補充」の3通りがあり、それぞれにメリット・デメリットがあります。通院スケジュールへの影響も大きいため、内容をお伝えした上でご希望(要望書にて確認)を尊重して決定します。医師にご相談の際は、過去の治療歴を参考に決定します。
【妊娠判定】胚移植から約10日後
胚移植から約10日後に、受精卵が着床しているかどうかを調べる血液検査(hCG)を行います。
妊娠が順調に進んだ場合、胎児の心拍を確認後、妊娠7〜8週頃に分娩施設あての紹介状をお渡しし、当院はご卒業となります。
妊娠判定(早期妊娠診断とhCG値の関係)|適切な検査時期およびhCGの値でわかること・わからないこと
妊娠判定:当院ならできること
- 胎児の心拍確認後には、看護師による無料の「よちよちママ相談」をご利用いただけます
- 胚移植の陰性、化学妊娠、流産の場合は、心理士や看護師による無料相談をご案内しています
- 着床不全が疑われる場合は、検査・治療の必要性が高いと考えられるものからご提案します。医師にご相談ください
体外受精のスケジュールは?通院頻度や期間の目安も紹介
体外受精は、「卵子をとる:採卵周期」と、「受精卵を子宮に戻す:胚移植周期」に分かれます。
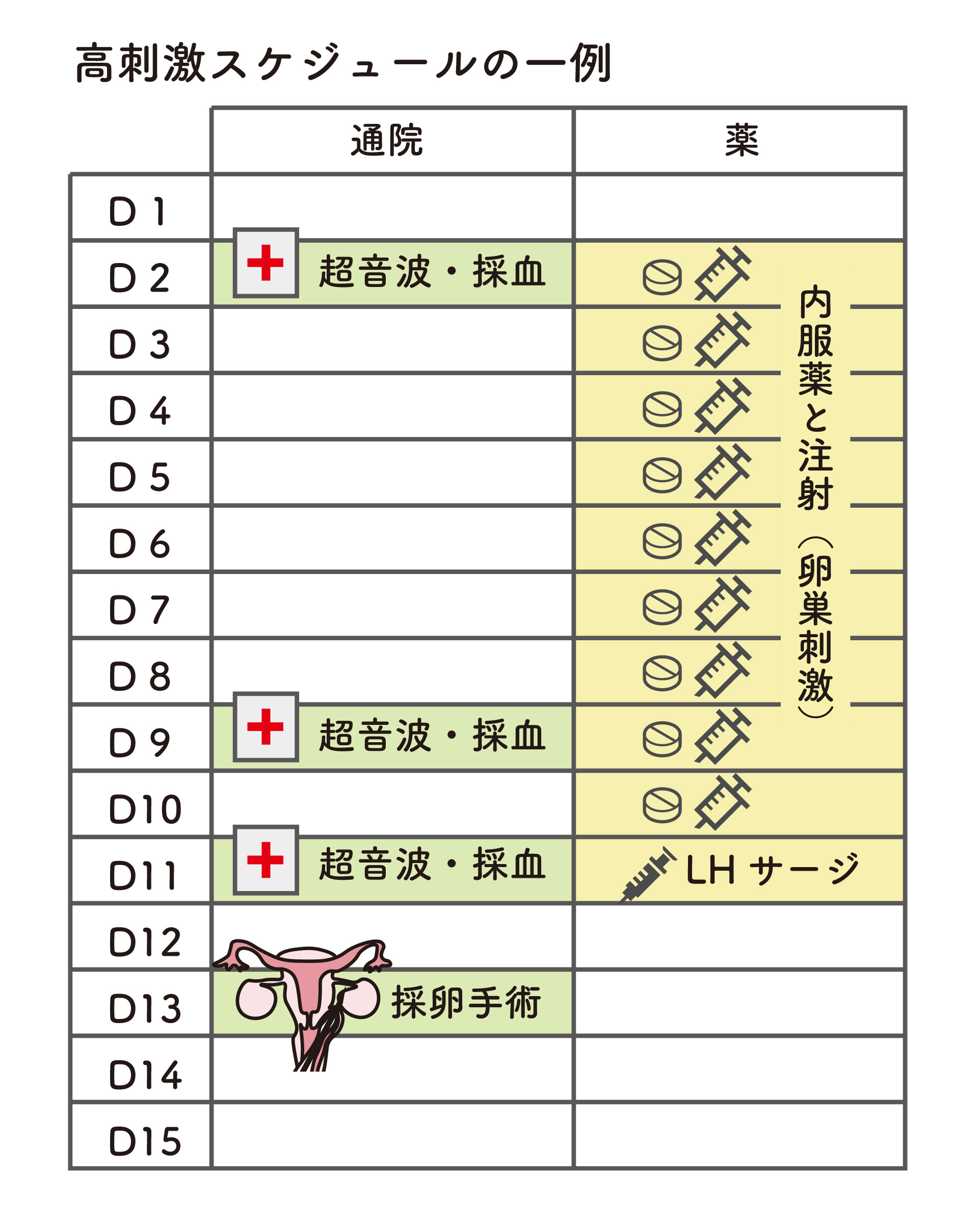
採卵周期のスケジュール
下の図は、月経2日目から始まる採卵周期の一例です。内服薬や注射による卵巣刺激、超音波検査・採血を経て、卵子の成熟に合わせて採卵日が決まります。
- 通院回数は3~4回程度
- 卵胞発育によって次の通院や採卵日が決まる
- 注射は自宅で自己注射が可能(専用の細い針で、クリニックでの注射より痛みが少ない)
胚移植周期のスケジュール
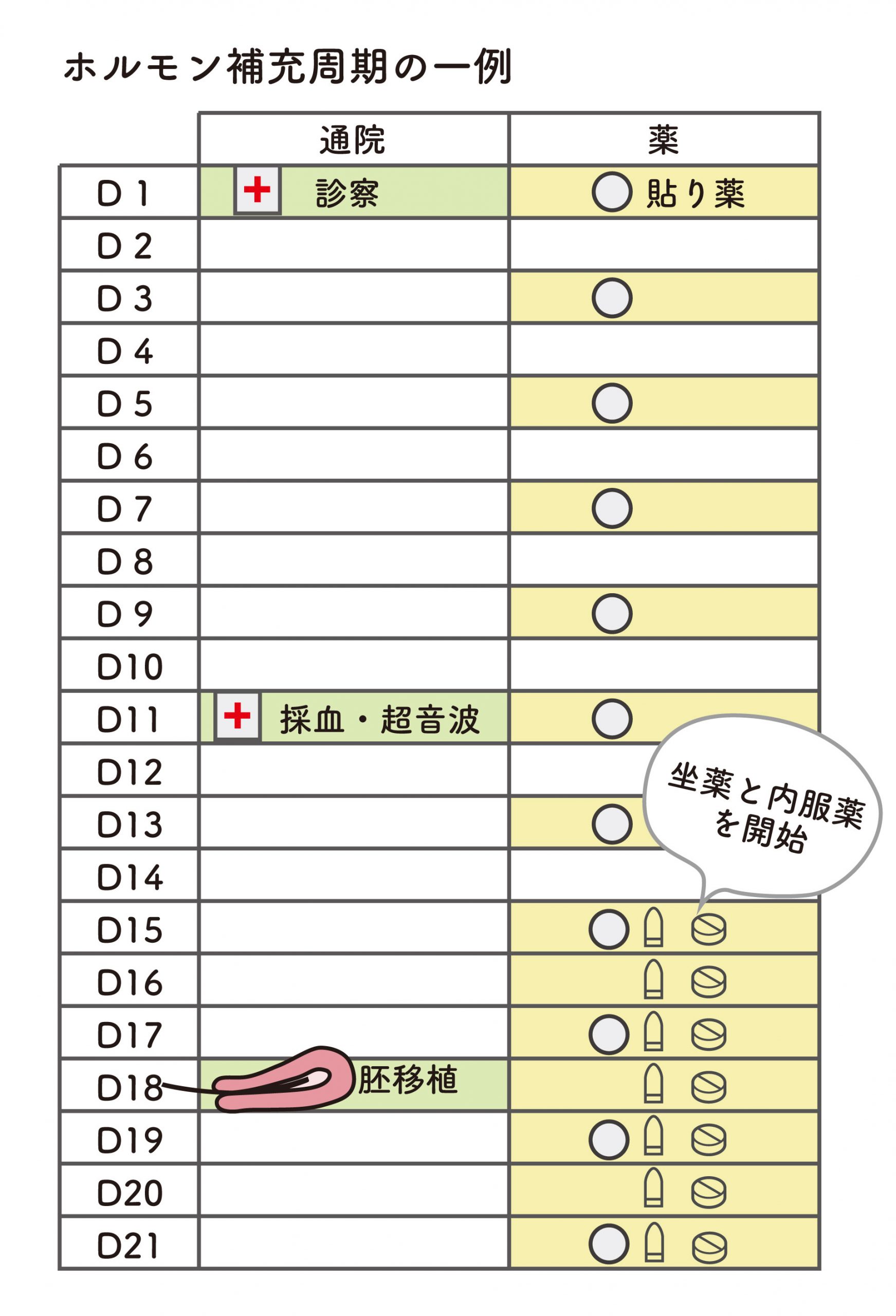
胚移植には、自然周期・低刺激周期・ホルモン補充周期の3つの方法があります。
自然・低刺激周期では、ご自身の排卵に合わせてスケジュールを調整します。
一方、ホルモン補充周期では、初回の診察時に移植日までのスケジュールが確定し、来院や服薬のタイミングも管理しやすくなります。
そのため、仕事や生活と両立しやすい方法として選ばれることが多いです。下図は、ホルモン補充周期の一例です。
- 通院回数は3〜4回程度
体外受精で選べるオプショナル治療:目的別に見る選択ポイント
体外受精では、基本的な治療に加えて、状況に応じた「オプショナル治療」を組み合わせることで、妊娠の可能性をさらに高めることができます。ここでは、当院で実施している幅広いオプショナル治療を目的別にまとめました。

妊娠しやすい精子を選びたい
PICSI(ピクシー)【先進医療】
ヒアルロン酸受容体に結合できる成熟精子を選ぶ方法。DNAの損傷が少ない精子が選ばれやすい。
ZyMot(ザイモート)【先進医療】
遠心処理をせずに精子を選別できるため、精子へのダメージを抑えながら、運動性が高くDNA損傷の少ない精子を選ぶ技術。
受精障害への対策をしたい
卵子活性化処理【保険適用】
卵子内のカルシウム濃度を高め、受精反応を促す方法。ICSI後の受精不成立時に用いることがある。
受精卵の発育状態を観察・選別したい
タイムラプス培養【先進医療】
胚を取り出さず連続撮影しにより発育を詳細に評価する方法。胚へのストレスが軽減されるため、胚盤胞になりやすくなる。
着床前診断 PGT-A/SR【自由診療】
胚の染色体異常の有無を検査し、正常な胚を選択して移植する。
胚が着床しやすい子宮内膜にしたい
子宮内膜スクラッチ【先進医療】
子宮内膜に軽い傷をつけることで、修復過程で分泌されるサイトカインなどを着床促進の目的で使用。
SEET法【先進医療】
自身が胚盤胞まで培養した際の培養液を移植前に子宮内へ注入し、内膜の着床準備を促す。
胚移植時の着床をサポートする技術
ヒアルロン酸培養液【保険適用】
胚移植の際に受精卵と一緒に子宮に注入し、受精卵と子宮内膜の接着を促進する。
アシステッドハッチング【保険適用】
受精卵の中身が殻からハッチング(脱出)しやすいように透明帯の一部を切開する技術。
子宮内膜炎を調べたい
子宮内膜炎検査は子宮内膜に慢性的な炎症がないかを調べる検査で、次の2通りあります。
EMMA / ALICE検査【先進医療】
子宮内の菌の特定や細菌叢の評価を行う検査。結果に応じて治療を行う
CD138+膣炎【自由診療】
慢性子宮内膜炎の有無を確認する検査。結果に応じて治療を行う
胚が受精卵を受け入れるタイミングを調べたい
ERA検査【先進医療】
子宮内膜に受精卵が着床できる時間は個人差があるという考えから、着床の窓を調べる検査。検査結果に応じた時間に胚移植を行う。
子宮内膜を改善・再生する技術
子宮内膜再生増殖法(ERP)【自由診療】
月経血、あるいは、臍帯の幹細胞上清液を子宮に注入し、内膜の再生を促す方法。
オプショナルの妊娠率
オプショナル治療の中で、胚移植周期に実施する治療における、「実施した群」と「実施していない群」における妊娠率と流産率の差は以下の通りです。
| 名称 | 成績 |
|---|---|
| SEET法 | 妊娠率:6.1%増 流産率:有意差無 |
| 子宮内膜スクラッチ | 妊娠率:7.3%増 流産率:9.0%減 |
| 臍帯ERP | 妊娠率:10.7%増 流産率:39.0%減 |
| ヒアルロン酸培養液 | 妊娠率:17.1%増 流産率:18.6%減 |
| アシステッドハッチング | 妊娠率:13.3%増 流産率:未確認 |
| 着床鍼灸 | 妊娠率:6.4%増 流産率:9.7%減 |
※ 2022年におけるオプショナル治療の妊娠率・流産率。SEET法のみ2019年の調査
オプショナル治療の有効性を判断するうえで難しいのは、胚移植の成功率が、何よりも胚の質(とくに染色体異常の有無)に左右される点です。
オプショナルにおける【先進医療】について
【先進医療】は、厚生労働省が定めた「保険診療と併用できる高度な医療技術」のことです(出展6)。各自治体の助成金や、民間保険の先進医療給付の対象で、併用もできます。詳しくは、体外受精で戻ってくるお金は?制度の話をご覧ください。
妊娠率を見るときに知っておきたいこと
体外受精の妊娠率は、その数字がどう算出されているかによって、意味が大きく変わります。
実際、医療機関ごとに妊娠率の計算方法や対象患者の条件が異なることもあり、単純に数字を比較するのは難しいのが現状です。
体外受精では「胚移植あたりの妊娠率」がよく取り上げられますが、本当に注目すべきなのは、採卵から胚移植までを通して見た成功率です。
日本はなぜ成功率が低いのか
残念ながら、日本の体外受精による成功率(出産率)は世界的に見ても低いことが指摘されています。
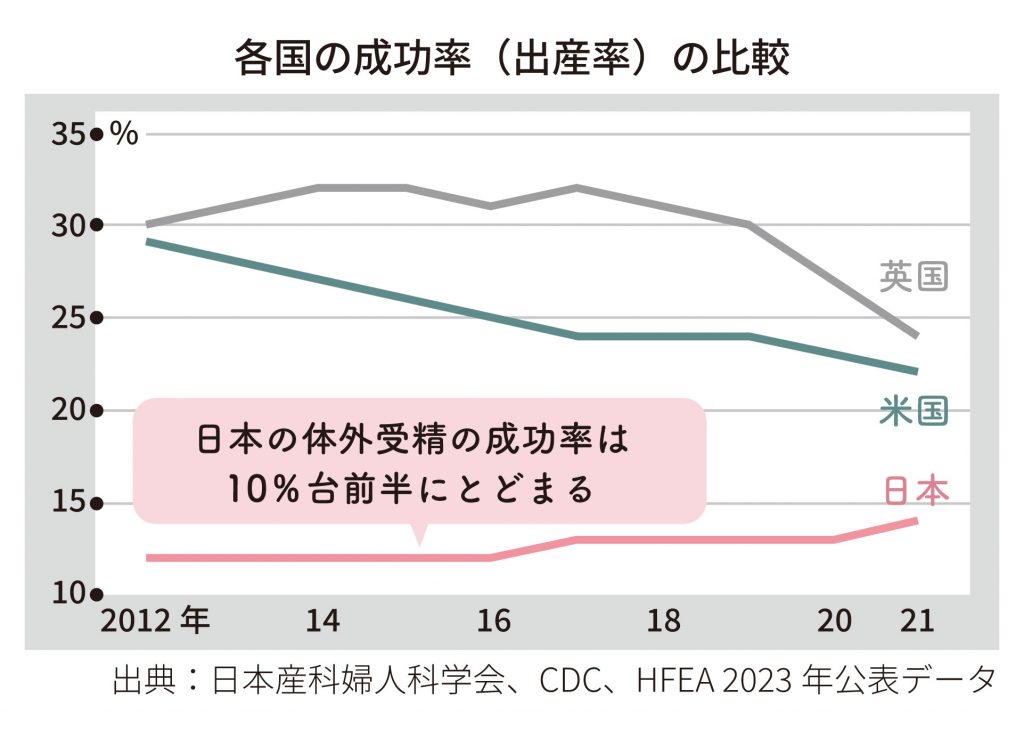
この成功率の低さも影響し、同じ方が何度も治療を繰り返す傾向があります。結果として、日本の体外受精件数はアメリカを上回り、体外受精件数では世界トップレベルとなっています。
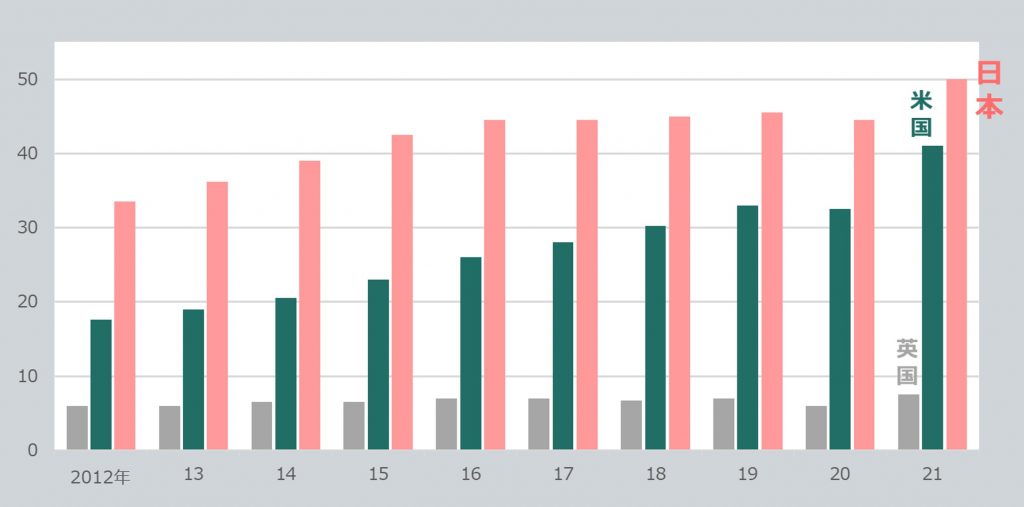
採卵の繰り返しが成功率を下げる一因
都市部では、1回の採卵で得られる卵子の数が少ない低刺激法を採用する施設が多く見られます。
卵子が少ないと、胚盤胞まで育つ胚も限られるため、本来なら複数の胚からグレードの高い胚を選んで移植したい場面でも、選択の余地がないことがあります。
さらに、移植できる胚が少ないことで再び採卵が必要になるケースも多く、結果として総治療回数が増加します。 このように、採卵を繰り返す治療は、妊娠までの時間や負担を増やすだけでなく、成功率を下げる一因となります。
総治療回数と妊娠までの時間の違い
以下は、胚移植3回目で妊娠するケースを想定した比較例です。
【CASE①】1回の採卵で3個以上の良好胚盤胞が得られた場合
治療回数:4回、治療期間は約4周期(1周期=約1か月間)
【CASE②】良好胚盤胞3個を得るために3回採卵が必要だった場合
妊娠率は同じでも、治療期間は6周期(約6か月間)以上。さらに採卵費用が3倍かかります。
どちらも「胚移植あたりの妊娠率」は同じでも、患者が経験する負担は大きく異なります。
当院における体外受精の成績
当院では、胚移植あたりの妊娠率だけでなく、「採卵」「受精」「培養」など治療全体の成績を公開しています。
妊娠実績2023-24年上記の当院の妊娠成績データをもとに、妊娠までの流れをイメージできる一例をご紹介します。
35歳女性の平均的なケース
上記の「はらメディカルクリニックの妊娠成績」から35歳女性のデータを抽出すると、
- 平均採卵数(PPOS法):15個
- 受精率(コンベンショナルIVF):75%
- 胚盤胞到達率(受精卵あたり):72%
- 4BB以上の良好胚盤胞発生率:52%
これをもとに計算すると、1周期で4BB以上の良好胚が約6個得られるという結果になります。
続いて累積妊娠率と妊娠までの期間
では、上記の35歳女性の累積の妊娠率を見ていきましょう。当院で4BB以上の凍結胚盤胞を移植した場合、胚のグレードによって異なりますが、妊娠率は低くても50%以上です。
仮に毎回50%の確立で妊娠する場合、以下のような累積妊娠率が期待されます(※連続移植・1周期=1か月で換算)
| 胚移植回数 | 1個移植の 累積妊娠率 |
妊娠までの期間 |
|---|---|---|
| 1回目 | 50% | 採卵から約2か月間 |
| 2回目 | 75% | 約3ヵ月間 |
| 3回目 | 88% | 約4か月間 |
| 4回目 | 94% | 約5ヵ月間 |
このように、1回の採卵で複数の良好胚が得られれば、最小限の採卵回数で高い成功率を得ることができ、治療期間も短縮されます。
さらに、妊娠した場合、残った胚は凍結保存されるため、第二子希望時は採卵せずに胚移植から開始できるというメリットもあります。
実際に、何回目で妊娠する人が多いのか?
ここでは、7-4でご紹介した累積妊娠率の「理論値」ではなく、当院で実際に2021〜2023年に治療された患者さんの実データをご紹介します。
実際のデータでは、胚移植を重ねるごとに妊娠率はやや低下する傾向がありますが、3〜4回目までに多くの方が妊娠し、ご卒業されています。
◆34歳以下のカップル:胚移植3回目までに86%が妊娠(14%は4回目以降の妊娠、または、妊娠なし)
◆35〜39歳のカップル:胚移植4回目までに75%が妊娠(25%は5回目以降の妊娠、または、妊娠なし)
※ 当院での治療回数のみ。他院の実績や途中離脱は含まれていません。
一方、当院における体外受精妊娠者の平均胚移植回数は1.8回です。つまり、1回の採卵で良好な胚盤胞を複数確保できることが、治療の効率を高め、平均移植回数の低さにつながっていると考えられます。
妊娠率のまとめ
妊娠率を見るときは、「胚移植あたりの成功率」だけでなく、採卵から妊娠までの全体の流れと負担を含めた視点が重要です。
これらを踏まえて、自分に合った治療方針を検討することが、最短の妊娠につながる第一歩です。
体外受精の費用はいくら?
「体外受精は高額な治療」というイメージをお持ちの方も多いかもしれません。
しかし、2022年度から体外受精にも保険が適用されるようになり、自己負担は3割に。これにより、患者さんの経済的な負担は大きく軽減されました。
【不妊治療】2022年4月から保険適用に|適用条件やメリットについて解説
体外受精の費用はどう決まる?
体外受精の費用は、目次4で説明した、各プロセスでどのような治療を実施したかによって加算されていく仕組みです。つまり、「何を選び、どのような結果が得られたか」によって、最終的な費用が決まります。こちらは、代表的な加算項目です。
- 卵巣刺激の方法による薬剤や検査
- 採卵できた卵子の数
- 受精方法
- 培養期間
- 凍結する胚の数
- 胚移植の方法
以下に、保険診療の範囲で治療を行った場合の料金シミュレーションの2例をご紹介します。
採卵あたりの妊娠率を重視した治療の場合
これは、「1回の採卵でできるだけ多くの胚を得て、妊娠につなげる」ことを目指します。
- 卵子を10個採取(※10個以上でも費用同じ)
- 胚盤胞まで培養(妊娠率が高い段階)
- 凍結胚5個の場合
▼採卵周期【保険適用】
| 生殖補助医療管理料 | 900円 |
|---|---|
| 診察・検査・薬 | 約35,000円 |
| 採卵10個 | 31,200円 |
| 受精(IVF) | 12,600円 |
| 培養(胚盤胞5個) | 37,500円 |
| 胚凍結(5個) | 21,000円 |
| 採卵周期合計 | 約138,200円 |
|
▼胚移植周期【保険適用】
|
- 1回の採卵で多くの良好胚が得られれば、採卵は1回で済み、治療費の総額も抑えられる
- このシミュレーションはあくまで概算。実際の自己負担額は、目次9で紹介している 各種制度(助成金・医療費控除など)を活用することで軽減される
なるべく費用を抑える治療の場合
これは、医療介入を最小限にとどめたケースです。
- 採卵数を抑え、1個の胚で移植を試みる
- ただし、うまくいかなかった場合は再度採卵が必要となり、結果的に費用がかさむことも
▼新鮮胚移植(採卵と胚移植を同一周期で実施)
| 生殖補助医療管理料 | 900円 |
|---|---|
| 診察・検査・薬 | 約13,000円 |
| 採卵1個 | 16,800円 |
| 受精(IVF) | 12,600円 |
| 培養(胚盤胞1個) | 18,000円 |
| 新鮮胚移植 | 22,500円 |
| 合計 | 約83,800円 |
- もしも胚移植が不成功の場合、再び採卵からやり直すため、かえって費用や精神的負担が大きくなる可能性がある
保険適用外(自由診療)の場合は?
保険適用外となる自由診療の体外受精では、保険診療の約3倍の費用がかかります。たとえば、上記の治療を自由診療で行った場合、目安としてその3倍程度の費用になるとお考えください。
なお、体外受精には保険が適用されない治療もあります。なかでも代表的なのが、着床前診断(PGT-A)で、こちらは保険適用外の自由診療となります。
体外受精で戻ってくるお金は?制度の話
体外受精の治療費は、一度窓口で支払っても、その後の手続きによって一部が戻ってくる制度が複数あります。ここでは、体外受精に関する主な「お金が戻る仕組み」を6つご紹介します。
高額療養費制度
高額療養費制度とは、保険診療での自己負担額が、1か月あたりの上限額を超えた分について、後日払い戻される制度です。上限額は年齢や所得によって異なります。
たとえば、70歳未満で年収370万〜770万円程度の方の上限額は約8~9万円程度。つまり、この高額療養費制度の上限額が実質的な自己負担額の上限になります。この金額を超えた分は、後から健康保険組合などから返金されます。
なお、マイナ保険証を利用すると、上限額に達した時点で以降の支払いが免除されます。
先進医療に対する助成金(自治体制度)
現在、約75%の自治体で、先進医療の費用に対する助成制度が設けられています。
たとえば東京都では、先進医療にかかった費用の7割(上限15万円)を、3~6回まで助成しています。
体外受精に対する助成金(自治体制度)
お住まいの地域によっては、以下のような助成制度があります。
- 保険診療の3割自己負担分に対する助成
- 自由診療(保険適用外)の一部費用に対する助成
助成の有無や内容は、都道府県と市区町村それぞれに確認が必要です。
民間の医療保険(任意加入)
いわゆる〇〇生命のような民間の医療保険も、体外受精は給付金の対象になります。また、契約内容によって、以下が対象になることも
- 先進医療給付金(先進医療特約をありの場合)
- 自由診療部分に対する給付
医療費控除(確定申告)
体外受精は、保険診療でも自由診療でも、年間10万円以上の医療費がかかった場合は「医療費控除」の対象になります。
ご自身だけでなく、生計を一にするご家族の分も合算して10万円を超えれば対象になります。
妊婦のための支援金(国の制度)
2025年4月1日から始まった、胎児心拍確認後の妊婦に対する新しい支援制度です。「1回目:5万円」と「2回目:胎児数×5万円」の給付金に加え、出産・子育てに関する相談支援が一体となって提供されます。
この制度の大きな特徴は、胎児心拍が確認された後に流産・死産・人工妊娠中絶となった場合も、2回の給付金の対象になることです。
妊婦のための支援給付金|胎児心拍確認後の流産・死産も対象の国の新制度
体外受精の副作用とリスク
体外受精は、安全性の高い治療法ですが、薬の影響や処置により、一時的な体調の変化や、まれに副作用が起こることがあります。
ここでは、よくある症状や注意が必要なケースについてご説明します。
不妊治療薬の特徴と副作用
体外受精では、卵胞を育てたり、子宮内膜を厚くしたりする目的でホルモン剤などの薬を使用します。
これらの薬は半減期が短く、体内に長く残らないのが特徴です。
個人差はありますが、多くは月経がくることで薬の効果もリセットされるため、日常生活に支障をきたすような副作用はまれです。
よく見られる軽い副作用には頭痛があります。薬には複数の選択肢があるため、「合わないかも」と感じた場合は、早めにご相談ください。
OHSS(卵巣過剰刺激症候群)
体外受精において、知っておくべき副作用のひとつがOHSS(卵巣過剰刺激症候群)です。排卵誘発によって卵胞が多数育つと、卵巣が腫れ、体内に水分がたまりやすくなります。
症状としては、腹水・吐き気・急激な体重増加などがあり、重症化すると入院が必要になることもあります。
- AMH値が高い方、発育卵胞数が多い方はリスクが高まるため、薬剤決定の際に考慮します。
- 予防薬は必ず服用しましょう
OHSSの症状が出やすいのは、採卵翌日から1週間以内です。お身体に違和感があれば、ためらわずにクリニックまでご連絡ください。
将来の卵子への影響は?
体外受精によって「卵巣機能や将来の卵子に影響があるのでは?」と不安に思う方もいらっしゃいますが、その心配はありません。
排卵誘発で育てる卵子は、もともとその周期で使われる予定だった卵子です。
卵子の予備能(卵のストック)を先取りするわけではなく、将来の妊娠に影響を与えることはないとされています。
胎児の先天的リスク
体外受精児と自然妊娠児のあいだで、重篤な先天的リスクに大きな差はないとする研究結果が数多く報告されています。
先天性のリスクの多くは、卵子や精子に由来する染色体異常が原因です。体外受精ではこれらの遺伝情報を操作することはなく、妊娠のプロセスの一部を体外で補っているにすぎません。
ただし、出産時の合併症には、移植する胚の数や、移植方法の選択が関係する場合もあります。
多胎妊娠のリスク
体外受精では、原則として胚を1個ずつ移植するため、多胎妊娠のリスクは非常に低いです。
しかし、なかなか妊娠に至らないケース(反復着床不全など)では、胚を2個同時に移植することがあります。その場合、多胎妊娠のリスクは高くなります。
多胎妊娠は、母体・胎児双方に負担をかけやすいため、医師とよく相談のうえ慎重に判断することが重要です。
はらメディカルクリニックの強みとは?
多様な排卵誘発法に対応
当院では、完全自然周期・低刺激・中刺激・高刺激といった複数の排卵誘発法に対応しています。患者様の年齢や卵巣の状態に合わせて、体への負担と妊娠率のバランスを考慮した治療設計を行います。
胚培養士・設備・凍結技術
経験豊富な胚培養士が常駐し、タイムラプスインキュベーターや高性能凍結システムなど常に最新の医療機器を導入しています。安心して胚の育成と保存を任せていただける体制を整えています。
成功率に関する独自データ
全国平均を優位に上回る妊娠率を維持しており、年齢別・治療回数別の成績も毎年公開しています。透明性のある情報提供を心がけています。
納得できる治療選択を
不妊治療では、結果が出ないと「この選択でいいのか」と迷いや不安が生じやすくなります。
当院では、治療の段階ごとに選択肢とその根拠を丁寧に説明・文書化し、患者さんが納得して治療を進められるようサポートしています。また、無料の治療相談窓口も複数ご用意しています。
無料説明会・相談会
初めての方にも安心して治療を始めていただけるよう、対面とオンラインで無料の説明会・相談会を実施しています。他の医療機関で既に体外受精をしているカップルからは、「はじめてちゃんと体外受精について理解できた」とご好評をいただいています。本ウェブサイトの内容はすべて、説明会で詳しくお話していますので、ぜひこの機会に無料の体外受精説明会・相談会をご利用ください。
体外受精説明会を開催中!

最短の妊娠を目指す当院の体外受精。
その特徴や治療選択をわかりやすく伝える無料説明会!
<説明会の内容>
・体外受精の流れ
・最短妊娠のポイント
・副作用
・スケジュール
・費用、戻ってくるお金
・個別相談
出典・参考文献
- 国立社会保障・人口問題研究所「出生動向基本調査
- 日本産科婦人科学会「2022年ARTデータブック」
- 日本産婦人科医会「10.人工授精」
- はらメディカルクリニック妊娠実績報告2023年(裏面がタイミング法・人工授精)
- 日本生殖医学会(Q10.人工授精とはどういう治療ですか?)
- 厚生労働省 先進医療の各技術の概要
監修医師

宮﨑 薫みやざき かおる
はらメディカルクリニック理事長・院長
- 医学博士
- 日本参加婦人科学会認定 産婦人科専門医・指導医
- 日本生殖医学会認定 生殖医療専門医・指導医
- 日本内分泌学会認定 内分泌代謝科専門医
2004年慶應義塾大学医学部卒業、2013年慶應義塾大学大学院医学研究科修了。2013年4月東京歯科大学市川総合病院産婦人科助教 2014年4月慶應義塾大学産婦人科助教。2017年10月 USMLE(米国医師国家試験)Step1–3 合格。2017年10月ノースウェスタン大学産婦人科(米国シカゴ)研究助教授。2018年10月荻窪病院産婦人科勤務。2020年5月はらメディカルクリニック院長就任。2020年7月医療法人社団暁慶会理事長就任。