記事・コラム
61 - 70 件を表示 : 全 165 件
-

2021.10.05
不妊治療の終結を一緒に考える会 第14回開催レポート (2019年3月9日(土)開催分)
【開催日時】 2019年3月9日(土)17:15~19:45 【ゲスト】 ・ みちこさん(はらメディカルクリニック元患者様) ・ 一般社団法人MoLive(モリーヴ)代表 永森咲希 様 (不妊カウンセラー/家族相談士/キャリア・コンサルタント) 【ご参加頂いた方】 ・ 女性・・・・・・・・・・・・11名 ・ 男性・・・・・・・・・・・・6名 ***** ・・・・・ ***** ・・・・・ ***** ・・・・・ ***** 体験談を聞いた感想 みちこさんのお話し ・これが真実ですね。とても良かったです。 ・素晴らしい勇気を頂けました。本当にありがとうございました。 ・お互いに考えて出した答えだから後悔はないんだと思った。 ・時間が終結時の辛さを解決してくれることもあるのだということが参考になった。 ・通院されていた方の声が聴けたのは勇気が持てました。 ・聞けて良かったです。お辛いと思いますが、お話し下さってありがとうございました。 ・不妊治療した後の人生について、一人でも多く話を聞ける機会があり、大変良かったです。他にも人生の先輩の話をききたいと思った。ご協力に感謝。 ・終結を決めた後に今どういう想いなのか、率直に聞かせて頂いてよかったです。 ・同じクリニックで治療を続けられた方の体験をうかがえてよかったです。 ・短くまとめられた内容にかえってみちこさんの思いやりを感じました。ありがとうございました。 ・卒業された方のお話しを聞くいい機会でした。きっと、こうやって人前でお話しをすることにためらいもあったと思いますが、参加して下さって感謝したいです。 ・とても心にしみました。今回参加し、色々聞けて、これから夫婦2人で沢山話合い、終結を迎えられたらと思っています。 ・こうあるべきということはなく、少しずつ自分の納得できる方向へ向かっていけたらと思いました。終わり、区切りを探している自分がつらくもありましたがはっきりとした終わりではなく、休むことも大事かなと思えました。 永森咲希さんのお話し ・実際に経験し、今を歩んでいる方のリアルなお話しがきけて良かったなと思いました。 ・長い間、治療を続けて、金銭面、精神的にもつらいと思いゴールを決め、その後生活されているのを聞き、やはり、自分たちを大切に大事に生きていかないといけないなと思いました。 ・自分と重ねて話を聞
- 不妊治療の終結を一緒に考える会のレポート
-

2021.09.17
体外受精説明会レポート(2021年8月21日(土)開催分)
【開催日時】 2021年8月21日(土) 16:30~18:00 【ご参加頂いた方】 ・参加人数・・・98名(Zoomでの参加含む) 【頂いたご意見】 ・正しく理解できていなかった部分をわかりやすく理解することができました。ありがとうございました。 ・全体的にとても分かりやすくて希望が持てました。 ・金額のシュミレーションができて良かったです。 【頂いたご質問】 Q タイムラプスの効果について教えてください。オプション有りを希望するとどのように変わりますか?妊娠率に影響はありますか?採卵当日に申し込みできますか? A タイムラプスエンブリオモニタリングシステムを使用することで、採卵翌日の受精確認の精度があがります。受精の反応は一定時間内で出てその後消えていくため通常の観察ですと正確に分からない場合もあります。(そのような場合も可能性がある卵子は全て培養継続となります。)タイムラプスは常に動画で卵子の様子を撮影するためこのような受精しているかどうか分からない、といった卵子は減ります。そのため培養1日目で終了となる卵子も増える可能性があり、受精率を上げるためのものではないのでご注意ください。また胚を培養器から出す回数が減るため胚への負担が減り、胚盤胞到達率の向上が望めます。オプションを希望の方には卵子の成長過程の動画をお渡しします。さらにkidscoreというタイムラプスの開発元が作った独自スコアリング機能で凍結胚のスコアリングをしてお渡しします。ただし当院での凍結胚は基本的に当院でのスコアリング優先となります。事前準備が必要となるため当日のお申し込みはできません。採卵日が決定した際にお申し込みください Q 入籍後、婚約を解消し事実婚になりました。事実婚の状態で採卵をし、その後同じパートナーと入籍してから移植をすることはできますか。 A 都度、書類の提出は必要ですが、基本的にパートナーが変わっておらずそれを公的な書類で証明できるのであれば可能です。 Q 仕事の負担が大きいのですが、ストレスで卵の質が影響を受けることはありますか?しばらく休んでから採卵に臨んだ方がよいでしょうか。 A ストレスが卵に与える影響はありますが、それがどの程度なのかは人によって違います。休んでコンディションを整えることが体に悪い影響を与えることはありませんので休めるなら休
- 体外受精説明会のレポート
-

2021.08.03
体外受精説明会レポート(2021年7月10日(土)開催分)
【開催日時】 2021年7月10日(土) 16:30~18:00 【ご参加頂いた方】 ・参加人数・・・56名(Zoomでの参加含む) 【頂いたご意見】 ・英字の略語が多く少しわかりづらかった。 ・十分な時間をかけて説明していただき不安が解消できた。 ・+αのい話となるが体外・顕微で生まれる子供のリスク(染色体異常等からくる)についても現実的な話(自閉症等)をしていただけるとありがたいです。(体外・顕微は関係なくて、卵子の老化が問題で早く卵子を保存した方が良いとの話があればそれも含めて) ・夫と参加できたことが良かったです。 【頂いたご質問】 Q 夫の精子検査を持参し忘れて、どのサプリのサンプルを選んだらよいかわかりません。 A 次回来院時に精子検査の結果を持って看護師10分相談を申し込んでください。今日は採卵をお考えとの事なのでレスベラトロールをお持ち帰りになると良いと思います。 Q AMH1以下で40歳、子供を難しいと思いますか。 A 頑張ればできるとか、若くてAMHも高いから大丈夫という治療ではないので、やってみないと分からないのが正直なところです。個人差がありますが、同じ年齢で同じくらいのAMHで妊娠して卒業されていく方も多くいらっしゃいます。 Q 現在35歳。授精を7回実施したが妊娠しません。そろそろ体外受精を考えた方がいいのでしょうか。 A 人工授精で妊娠される方の多くは5回までで妊娠されています。人工授精を5回行っても妊娠しない場合はどこかに原因があるので(ピックアップ障害や受精障害など)、体外受精を行うことをおすすめします。 Q これまでの人工授精の夫の精子所見はどうでしょうか。 A 人工授精をするには問題のない精子所見です(基準:運動精子濃度3.0×106/mL)。ただし、この精子所見で体外受精に進んだ場合、受精方法がICSIに限定される可能性があります(IVFの基準:運動精子濃度20.0×106/mL)。 Q 高刺激・中刺激をしてみたいが36歳でAMHが1.7なので低刺激になりますか。 A AMHが低いというだけでは低刺激にはなりません。周期の最初に確認いたしますホルモン値や育ちそうな卵胞の数などから誘発方法を決めるので必ずしも低刺激になるとは限りません。 Q E2の値を測る際検査の試薬に含まれる抗体の種類によって値が低
- 体外受精説明会のレポート
-

2021.07.03
自己注射やってみたレポ【総務部より】
不妊治療をして、最初の難関『自己注射』 針を自分に刺すなんて・・!しかも液体を注入するなんて・・!怖いですよね。簡単ですよ~なんて看護師さんは言うけど本当なのか、試してみました。 <やってみる前と後の不安と感想> 1,針を刺すときの痛み →刺すときはチクっと痛い。けど思ったよりも痛くないです。強めにどこかをつねった時の方が痛いです。 2,針が神経・血管・骨まで刺してしまわないか →今回は神経・血管どちらにも刺すことなく注入できました。 神経・血管は刺してしまう場合もあるらしいですが、落ち着いて別の箇所に刺しなおせば大丈夫とのこと。太ももは比較的神経が奥の方にあるのでそこまで心配しなくて大丈夫ですよ、と看護師さんが教えてくれました。骨までなんて届くはずがなかった。 3,薬剤をこぼしてしまわないか →手を震わせながら作業しましたが、こぼしませんでした!というよりも薬剤の瓶は逆さにしてもこぼれないんです!すごい・・! 4,針、途中で折れたりしない!? →折ろう!と思わないと折れないと思います。震えながら注射しましたがその程度の震えじゃ折れそうにありませんでした。 *個人(痛みに強い方です)の感想です *太ももに刺しました *今回は生理食塩水を注入 ✨やってみた感想✨ 意外と簡単、そこまで痛くない。けど注射器の扱いが難しい・・!片手で薬剤の瓶をもって、もう一方の手で注射器に薬剤を吸うあげる作業があるのですが、片手で注射器を操作するのは難しかったです。かなりモタついてしまいましたが、看護師さんが優しく見守ってくれたので焦らず注射することができました! 以上、自己注射体験レポートでした! 最初は怖いですがやってみたら意外とできちゃいます♪最初だけ勇気を出していただければ、後の通院回数が減らせますので、お仕事をされている方や、遠方から通う方はぜひご検討を。 当院では自己注射を希望の方には必ず「自己注射練習」を受けていただいています。
-

2021.06.16
体外受精説明会レポート(2021年5月15日(土)開催分)
【開催日時】 2021年5月15日(土) 16:30~18:00 【ご参加頂いた方】 ・参加人数・・・87名(Zoomでの参加含む) 【頂いたご意見】 ・疑問に感じた点を先回りして説明していただいていたように思い、とてもわかりやすかった。 ・体外受精のみならずタイミングや人工授精についても説明会等の機会を設けていただいたら不安の解消ができていたかもしれない。 【頂いたご質問】 Q 人工授精にて通院中。妻がシフト勤務で不規則だったりするがそれが妊娠に影響するのか、影響するとしたらどれくらいの割合で影響するのか知りたい。 A 不規則な生活での妊娠への影響はゼロではないが当院ではそれについてのデータは取っていないためお伝えするものがない。一般論として不規則な生活や、生活習慣は何らかの健康被害になっていることは言われているため可能な限りそれを最小限にするよう生活していただければと思います。 Q 説明会で他国のデータは出たが、貴院でのデータがあれば教えてほしい。 A 妊娠実績表をお配りしておりますのでそちらをご参照ください。 Q 転院検討中。採卵でのGM-CSFの効果をどのようなものがあるのか。利用している方はどれくらいいらっしゃるのか。 A 採卵時のGM-CSFは培養成績悪いため廃止しています。移植時の使用は可能ですが、当院での妊娠率は上がっておりません。流産率は少し下がる傾向にあります。ヒアルロン酸培養液のほうが妊娠率・流産率ともに成績がいいです。 Q 採卵周期の2,3日目に胞状卵胞を確認するとのことでしたが胞状卵胞=採卵数になるのでしょうか。 A 確認できた胞状卵胞のすべてから採卵できるわけではありません。胞状卵胞の数とホルモン値から誘発方法を決定します。その後20mm近くまで成長した卵胞から採卵します。卵胞を吸引しても卵子が採取できない空胞という可能性もあります。 Q XY選別とは何ですか。 A 精子調整時に特殊な選別を行うことでX染色体をもつ精子を多く回収する方法です。しかし、当院での新規の受け入れはしておりません。 Q レスキューICSIやスプリットICSIを行う際にもPiezo ICSIはできますか。 A 可能です。ICSIをPiezo ICSIに変更する場合、1採卵当たり¥29,700追加費用が発生します。 Q 採卵した次の周期は
- 体外受精説明会のレポート
-

2021.05.19
体外受精説明会レポート(2021年4月24日(土)開催分)
【開催日時】 2021年4月24日(土) 16:30~18:00 【ご参加頂いた方】 ・参加人数・・・85名(Zoomでの参加含む) 【頂いたご意見】 ・体外受精の内容について家庭ごとに説明されていたので非常に勉強になりました。 ・体外受精の流産、リスク、注意すべきポイントがわかり妻のサポートにも生かすことができると感じた。費用面よりも治療の効果、選択基準が興味深く参考になった(夫)。 ・具体的な費用やスケジュールがわかってよかったです。不安な気持ちが少し落ち着きました。 ・はじめて体外受精について知ろうと思ったので丁度いい情報量だった。説明もわかりやすかった。自分に合った方法を見つけようと思った。 ・大変わかりやすかったです。 ・実際のエコーの様子が培養の状況などイメージができて治療にあたって心の準備ができました。 【頂いたご質問】 Q 自己注射について教えてください。 1,自宅近くの他院以来でも可能ですか。 2,自己注射練習は夫同席可能ですか。 3,注射以外に何かありますか。 4,オビドレルの注射時間は貴院でやってもらえますか。 A 1,自身で他院に問い合わせいただき了承を得ていただければ必要な薬剤や物品、紹介状をお渡しします。 2,現在はコロナ禍でもあるとともに、状況によっては他患者もいるためご遠慮いただいています。 3,スプレキュアという点鼻薬があります。ご希望時には採卵要望書にご記入いただくようお願いします。 4,申し訳ございませんが、現在はその時間は対応していません。オビドレルは、針が細く短いので他の注射に比べて初めての方も問題なく実施できます。最初は皆様、針を刺すことに抵抗があり躊躇してしまいますが、いざやってみると「たいしたことなかった」という方がほとんどです。 Q 採卵時の麻酔はどういったものですか。また、痛みはどうですか。 A 麻酔は静脈注射で点滴から行います。最小限の量で実施していくため、卵胞数の数が多いと麻酔が切れ始め痛みを感じることもありますが、その際は医師の指示で麻酔を追加していきます。採卵中は眠っている状態で、手術が終了したら目が覚めるような流れとなります。 Q 精子検査について、DFI検査のみは可能ですか。 A 恐れ入りますが、当院ではDFI希望の際は、精子検査も合わせて行うことになっております。 Q 精液検査
- 体外受精説明会のレポート
-

2021.04.24
体外受精説明会レポート(2021年3月20日(土)開催分)
【開催日時】 2021年3月20日(土) 16:30~18:00 【ご参加頂いた方】 ・参加人数・・・80名(Zoomでの参加含む) 【頂いたご意見】 ・とても分かりやすかったです。 ・初めてこのような説明会に参加しましたがとても分かりやすく、今まで色々不安だったことがほとんどなくなり、前向きに不妊治療を始めることができそうです。 ・クリニック全体の手厚いサポートの雰囲気を感じ取れる内容でした。スライドも印刷されたものを配布いただけると嬉しいです。 【頂いたご質問】 Q 現在42歳。他の施設では体外受精しかないと言われました。はらメディカルクリニックでも体外受精しかできないのでしょうか。 A 年齢のことを考えるとすぐにでも体外受精を始められた方がいいと思います。42歳の方の人工授精での妊娠率は5%もないくらいですので、体外受精をお勧めします。 ただし、体外受精以外ができないということではありません。体外受精を希望した周期に卵胞の数が思ったよりも増えなかった場合など、直前で採卵をやめ、人工授精に切り替えることもできます。 Q 現在妻が43歳。AMH 0.05でFSHが高いと言われました。採卵で卵子は採取できますか。 A 41-43歳の方の中刺激での平均採卵数は3.5個ですので、それよりも取れる数は少なくなると思います。 Q 卵子の数を増やすためにできることはありますか。 A DHEAのサプリメントを4-5か月飲み続けるとAMHの上昇、採卵数の増加が期待できます。ただ、年齢的にはなるべく早く採卵をした方がいいです。 Q 現在38歳、2年前にAMHには問題なく、シリンジ法でタイミングを取っていますがいますが妊娠しません。 A シリンジ法よりも、精子を洗浄・濃縮してから子宮へ注入する人工授精をした方がいいと思います。ただし、人工授精を5回ほどしても妊娠しない場合は、他に不妊の原因が考えられるため、体外受精を検討してください Q 夫の仕事が忙しく、採卵当日に精子を用意できない場合はどうしたらいいでしょうか。 A 事前に精子凍結をしてください。ただし、凍結精子は融解後に所見が悪くなるため、IVFを選択できず、ICSIしかできなくなってしまう可能性が高くなります。 Q 夫がへビースモーカーです。精子に影響ありますか。 A 影響あります。できるだけタバコ
- 体外受精説明会のレポート
-

2021.04.13
不妊治療におすすめの栄養素や食べ物 | 妊娠力を向上させるには
不妊治療と食べ物の関係性について 不妊に悩まされている方に対して、「健康な生活を心掛ければ大丈夫」とは残念ながら言えません。ただ、健康な身体でいることは、不健康な状態でいるよりもはるかに妊娠しやすい身体であると言えます。例えば、冷え性に悩まれている女性が多いですが、この症状は主に身体の血行の悪さが原因で起こります。血の巡りが悪いと必要なホルモンが充分に行き渡らず妊娠の妨げとなります。また肥満はホルモンサイクルの異常から排卵障害を引き起こす確率が高く、男性の場合は女性ホルモンの増加により精子の運動能力低下を招くことがあります。また、老化による組織の機能低下も妊娠しづらい状態を作り出します。老化は活性酸素と呼ばれる酸化力が非常に強い物質が細胞を攻撃し酸化させることによって起こります。本来、活性酸素は体内に侵入した細菌やウイルスの攻撃から体を守ってくれる大切な物質ですが、過剰に発生すると、正常な細胞までも攻撃してしまうのです。 食べ物は、その栄養が直接身体に取りこまれ、細胞一つ一つを作ります。毎日の食べ物に気を付けることによって、細胞レベルで健康な身体を作り、また食べ物によって活性酸素の発生をなるべく抑えて老化を遅らせ、妊娠しやすい状態を作っていきましょう。 はらメディカルクリニックでは、体外受精に関しての説明会を開催しています。体外受精が初めての方はもちろん、体外受精の経験がある方にとっても、より良い知識を体得できるような内容をお伝えいたします。 【不妊治療】妊娠力を高める食べ物と栄養素 オメガ3脂肪酸 生活習慣病予防、血流改善、精子運動率と質の向上に効果があります。イワシやサバなどの青魚や、くるみ、アマニ、エゴマなどに多く含まれています。 ビタミンD ビタミンDは免疫作用調整、生殖ホルモンの分泌に関与しています。ビタミンDが不足すると、体外受精での受精率の低下や、妊娠した後の流産率の上昇、また新生児の発達障害の可能性が高まるといわれています。魚類 やきのこ類に多く含まれています。 抗酸化ビタミン ビタミンAは細胞の増殖や分化を調整する役割をもちます。子宮環境を整え着床を促してくれます。ただし、合成のビタミンAには胎児に奇形が起こる危険性もあるため、注意が必要です。豚レバー、鶏レバー、ウナギ、バター、鶏卵
- 不妊症の検査・治療
-

2021.04.13
不妊治療の現状と成功率 | 成功へ導くためのポイントを紹介
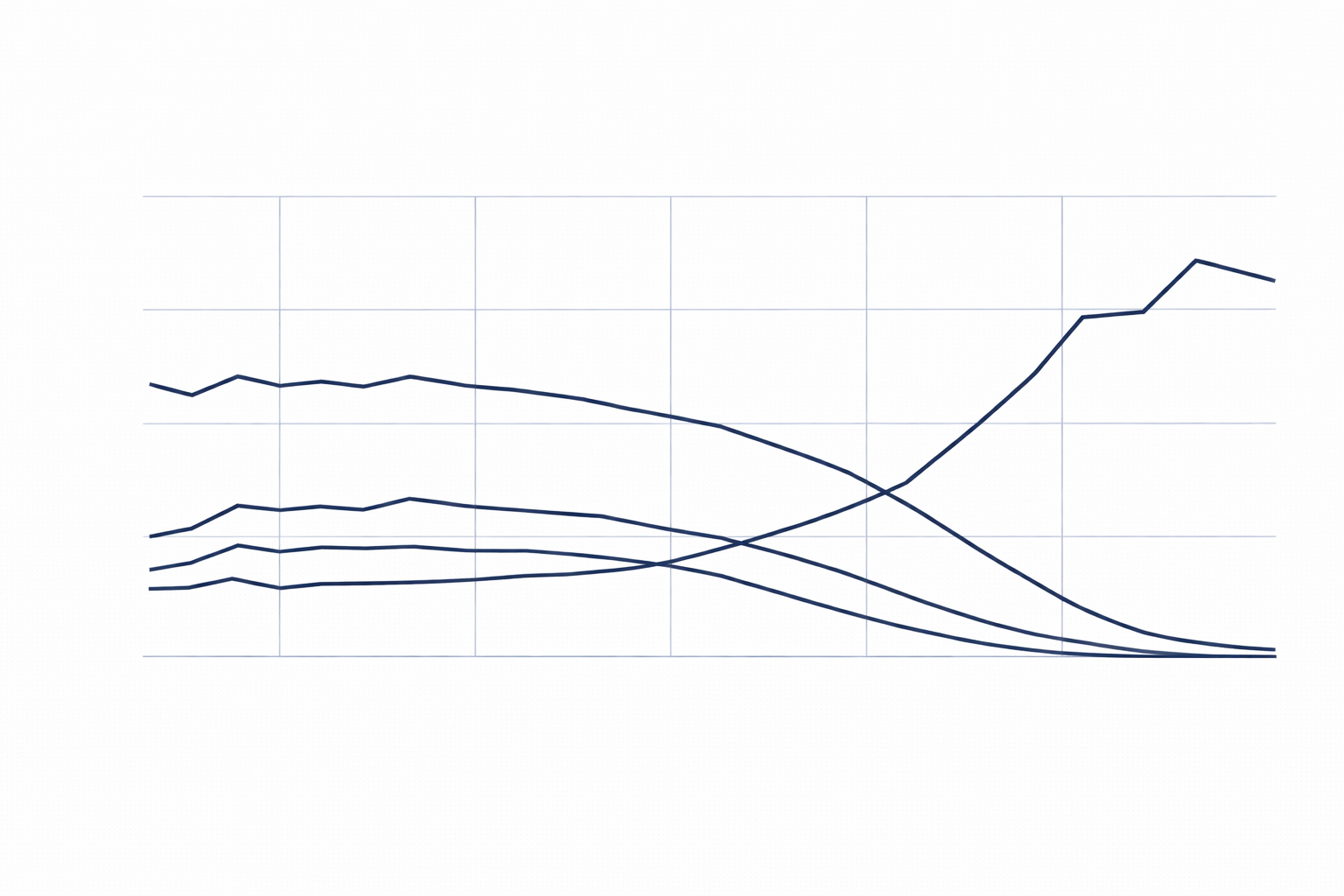
不妊治療の現状について 日本産科婦人科学会の調査によると、2018年には全国592施設、合計454,893周期の体外受精が行われ、胚移植1回あたりの妊娠率は31.9%でした。この年の総出生数918,400人のうち体外受精で生まれた子どもは56,979人、つまり16人に1人が体外受精で生まれているということです。その5年前の2013年は体外受精で生まれたこどもは24人に1人の割合であったことと比較すると、体外受精で生まれる子供の割合はかなり増えていることがわかります。これは不妊治療(体外受精)をする人の数が増えたことと、体外受精の技術の進歩により妊娠率が上昇していることが要因と考えられます。 不妊治療の成功率について 下のグラフは日本の成功率の全国平均です。これを見ていただくと、35歳を境に妊娠率の下がり幅が大きくなっており、反対に流産率は上昇していることがわかります。この傾向は10年前から変わっておらず、進歩した治療をもってしても年齢という壁を超えることは出来ないのです。 【不妊治療】年齢とともに成功率が下がる理由 ではなぜ年齢とともに妊娠しづらくなってしまうのでしょうか。それには「卵子の質の低下」「卵子の数の減少」が関係しています。 卵子の質の低下 卵子は他の細胞とは違い、新しく生まれ変わることはありません。赤ちゃんの時にもっていた卵子は年を重ねるごとに減少し、残った卵子はその分年をとります。卵子は精子と受精するために「減数分裂」という生殖細胞特有の細胞分裂を行いますが、年をとった卵子はこの「減数分裂」を正しくすることができなくなります。正しくない減数分裂を行った年をとった卵子はその後精子と受精しても胚盤胞まで育たなかったり、着床しなかったり、流産したり、あるいは先天性染色体異常を有した児に繋がります。 卵子の数の減少 女性の持つ卵子の数はいつが一番多時期は妊娠5ヶ月、つまりお母さんのお腹の中にいるときに卵母細胞(卵子の元になる細胞)の数はピークを迎えます。このとき約600万~700万個まで増えた卵母細胞は閉経に至るまで継続して減少し、増加することはありません。生まれてくるころには、約200万個となり排卵が起こり始める思春期頃には30万個まで減少します。その後、37歳で25,000個、閉経を迎えることに
- 不妊症の検査・治療
-

2021.04.07
不妊治療 | 年齢にとらわれず成功率を上げるには
【不妊治療】年齢を重ねると妊娠が難しくなる理由 妊娠するための力のことを「妊孕性にんようせい」といいますが、この妊孕性は年齢とともに低下します。この理由を3つにわけてご紹介します。 卵子の質の低下 不妊と年齢の関係性を表すとき「卵子の質」という言葉をよく聞くと思います。卵子の質とはどういうことなのか詳しく説明したいと思います。多くの細胞は「核(DNAの集合体が染色体、染色体の集合体が核)」と「細胞質」からできています。 そして全ての細胞は、時と共に老化すると、細胞質のミトコンドリアが減少しエネルギー活動を終えて細胞は消失していきます。しかし、卵子以外の細胞は細胞分裂によって新しい細胞に入れ替わるので総合的に組織に問題は発生しません。この点が卵子とそれ以外の細胞の大きな違いです。女性は一生分の卵子を持って生まれており、生まれてから卵子が増えることはありません。そして体の中で最も古い細胞である卵子は、排卵や採卵をした後、精子と受精します。この受精の時に質が低下した卵子では問題が発生します。 卵子に精子が侵入すると卵子の第二減数分裂が再開されます。若い卵子の場合、減数分裂は正常に行われる確率が高く、染色体本数が正常な受精卵が発生しやすくなります。 老化した卵子の場合、その減数分裂の時に染色体分離がうまくいかず染色体本数が異常な受精卵が発生します。ヒトの染色体本数は46本ですが、染色体本数が多かったり少なかったりすると、受精をしなかったり、受精をしても途中で発生が停止して胚盤胞まで育たなかったり、発生が進み妊娠まで至ったとしても、その先で流産をするか、あるいはダウン症などで知られる先天性の染色体異常を有した児の誕生に繋がります。 染色体異常が発生する確立は35歳で50%を超えます。そのため、産婦人科医は35歳までの妊娠を推奨しています。その後、38歳で80%、40歳で96%という高確率で発生すると考えられています。 胚盤胞まで育ったグレードの良い胚であっても、見た目ではわからない染色体異常を有している場合があります。胚移植不成功の原因でもっとも多いのが染色体異常です。 2018年の日本産科婦人科学会の発表によると、胚移植当たりの生産率(出産率)は30歳で34%、35歳で30%、40歳で17%、45
- 不妊症の検査・治療