記事・コラム
21 - 30 件を表示 : 全 165 件
-

2024.11.25
40代の妊活の実態とは?アラフォー世代が受けたほうが良い治療法も紹介
さまざまな理由から、これまで妊娠・出産を考えていなかった人も40代に差しかかってそろそろ子どもが欲しいと考える人もいるのではないでしょうか?40代は20代に比べて妊娠が非常に難しくなってくる年代といわれています。ですが、不妊治療の発展にともない妊娠・出産しているアラフォー世代が増えてきているのも事実です。 今回は40代で妊娠出産が難しくなる理由と、アラフォー世代で妊娠を望む場合受けておくべき治療を紹介していきます。 40代で妊娠が難しくなる理由 妊娠・出産は年齢が上がると難しくなるといわれていますが、特に妊娠率が顕著に下がるのは35歳以降です。同時に流産率も加齢とともに上昇するので、出産率も低くなっていきます。加齢とともに妊娠、出産率が下がる理由はさまざまです。 ここではアラフォー世代の妊娠・出産が難しくなる代表的な要因を3つ説明していきます。 卵子の数が減り質が低下する 女性は胎児の頃から卵子が作られはじめ、母親が妊娠5ヵ月頃に数がピークに達しますが、徐々に減少していき、出生時にはおよそ半数以下になります。通常人間の細胞は分裂によって新しい細胞と入れ替わりますが、卵子は新しく作られることはありません。つまり、卵子の数は年齢とともに減少していくのです。 また、より問題となるのは、卵子の質の低下です。質の低下とは、卵子の染色体といって、卵子細胞が赤ちゃんになるために重要なDNAの集合体の数がおかしくなってしまうことです。 女性は卵子をもって生まれますが、その時点では卵子の染色体の数は多いため、「減数分裂」という、特殊な細胞分裂を2回行なうことで数を調整します。 しかし、この時に、年齢を重ねた卵子は減数分裂がうまくいかなくなり、染色体異常が発生する確率が上がってしまうのです。 その結果、受精しにくい、あるいは受精卵が育たない、受精卵が子宮に着床しない、妊娠しても流産してしまうという結果に繋がります。 また、生まれたお子さんの健康に問題が生じる(先天性染色体異常)場合もあります。 婦人科系疾患になりやすくなる 女性は年齢を重ねると、婦人科系疾患にかかりやすい傾向にあります。これは年月共に小さな変異が積み重なってくるからです。 おもに子宮内膜症や子宮腺筋症、卵管炎などの婦人科
- 不妊治療
- 高齢出産
-

2024.10.22
不妊治療の助成金制度・受診証明書の作成依頼
お住まいの都道府県や市区町村では、不妊治療費や不妊症検査にかかる費用を支援する助成金制度があります。この記事では、はらメディカルクリニックが把握している助成内容と、申請に必要な「受診証明書」の依頼方法についてまとめています。都道府県だけでなく、市区町村からも両方の助成が受けられる場合(上乗せ助成)があるため、自治体ごとの制度を確認してください。 1. 不妊治療や検査の助成とは 不妊治療にかかる費用負担を軽減するため、「都道府県」や「市区町村」などの自治体がそれぞれ提供している助成金制度です。助成の範囲や内容は自治体ごとに大きく異なります。以下に、実際の助成制度の例を10こ挙げました。皆様のお住まいの自治体にはどのような制度があるのか、各自でご確認ください。 2. 各自治体の助成金説明ページ はらメディカルクリニックが把握している不妊治療に関する助成制度のリンクを掲載しています。助成内容や申請方法は自治体ごとに異なるため、リンク先のページで詳細をご確認ください。記載のない自治体については、最新情報を各自治体のホームページや窓口でご確認ください。(▼都道府県、▽市区町村) ▼東京都 【保険】先進医療:自己負担の7/10を1回15万円まで *2分でわかる動画説明 【保険・自費】一般不妊治療検査:5万円まで、女性が40歳未満 【保険・自費】不育症(2回以上の胎嚢確認後の流産や死産)検査:5万円まで 【卵子凍結】採卵準備のための投薬・採卵・卵子凍結:20万円まで、女性が39歳まで 【卵子凍結】凍結卵子を使用した生殖補助医療:1回上限25万円、女性が43歳未満 【自費】将来の妊娠のための検査:女性3万円・男性2万円まで、39歳まで、パートナー不問 ▽足立区(23区あいうえお順) 【保険】先進医療:1回5万円まで ▽太田区(23区あいうえお順) 【保険】先進医療:1回5万円まで ▽葛飾区(23区あいうえお順) 【保険】先進医療:1回5万円まで ▽品川区(23区あいうえお順) 【保険】体外受精:1回5万円まで ▽渋谷区(23区あいうえお順) 【保険】先進医療と体外受精:1回10万円まで 【保険】男性不妊の手術:1回10万円まで 【保険】一般不
- 費用・助成金
-

2024.10.03
新宿エリアの不妊治療は、はらメディカルクリニック
新宿エリアで不妊治療ができるクリニックをお探しなら、はらメディカルクリニックにご相談ください。当院は1993年創業、東京都内で最初の不妊治療専門クリニックです。30年以上の歴史が証明する実績と成功率を持ち、これまでに26万人以上のご夫婦の妊活をお手伝いしてきました。 最短の妊娠を ひと言で不妊治療と言っても、様々な治療方法があり、クリニックによってやり方が違います。当院の方針は、「最短の妊娠」です。これは、妊娠までの時間を短くするために、合理的な治療を選択するという意味です。スタッフは専門医や看護師だけでなく、臨床心理士も在籍し、心と体の双方からサポートを行ないます。 新宿エリアからのアクセス方法 新宿エリアの主要駅からのアクセス方法をご紹介します。所要時間の目安は、JR新宿駅からの場合は電車約1分、徒歩約8分、東京メトロ副都心線新宿三丁目駅からは電車約2分、徒歩約8分です。 JR新宿駅からのアクセス方法 新宿駅から山手線に乗車し、代々木駅へ向かいます。代々木駅の西口改札を出たのち、「名代 富士そば 代々木店」と宝くじ売り場の間にある道を直進し、高架下を通過。踏切を渡ってまっすぐ進み、SYDビル側の信号を横断してください。SYDビルを回り込むように、建物の裏側にある道へ進み、高架下をくぐると左手に当院がございます。 副都心線新宿三丁目駅からのアクセス方法 東京メトロ副都心線の新宿三丁目駅から乗車し、北参道駅へ向かいます。北参道駅を1番出口から出て、代々木駅方面へ道なりに進んでください。首都高をくぐってSYDビル側へ信号を横断したら、SYDビルの建物に沿って裏側の道へ進みます。直進し、高架下をくぐると左手に当院がございます。 診療時間 診察受付時間 注射・採血受付時間 月~木曜日 8:30~19:00 8:30~20:00 金曜日 8:30~14:30 土曜日 8:30~16:00 日曜日 休診 祝日 8:30~14:30 ※完全予約制です。ご予約ページからお手続きのうえ、ご来院ください。 医師紹介 はらメディカルクリニックでは、生殖医療専門医が院長と副院長を勤めています。日本産科婦人科学会、日本生殖医学会から認定を受けた専門医が、新進の医療でご夫婦をサポート
-

2024.06.22
民間医療保険で体外受精もカバー?給付金を徹底解説!
多くの方が健康保険証をお持ちで、公的医療保険(国民健康保険や社会保険)に加入されていると思いますが、民間の医療保険には加入されていますか?民間の医療保険とは、テレビCMでよく耳にする〇〇生命のような、病気やケガに備える保険のことです。不妊治療についても契約内容に応じて給付金が支払われる仕組みになっています。 この記事では、民間医療保険が 「保険診療」や「自由診療」で行う体外受精、保険診療の人工授精 に対しても給付金の対象となる可能性がある点について詳しく解説します。医療費を賢くカバーするための知識として、ぜひ参考にしてください 1.保険の給付金パターン 以下に、民間の医療保険の給付金パターンを4つ紹介します。(パターンはもっとたくさんあります。)実は、保険によっては、自由診療で行った自費の体外受精でも給付金を受け取れる場合があります!! 保険も自費もOK体外受精が、保険診療・自由診療に関係なく、「採卵」「受精」「培養」「胚移植」「凍結」などのKコードが付与された治療を実施すると給付金の対象になるケース。さらに、先進医療として認められている医療技術も給付金の対象になります。保険診療の場合は回数に制限がない場合でも、自由診療の場合は回数の制限がある保険会社もあります。 自費は診断書にて判断体外受精が自由診療の場合は、給付金請求時に診断書にて判断されるケース。つまり、自由診療の場合は請求してみないとわからないというものです。 自費なら先進医療だけOK体外受精が自由診療の場合、採卵や胚凍結などの治療は対象外でも、先進医療として認められている医療技術だけは、給付金の対象になるケース。(タイムラプスやSEET法などの費用が給付金対象になるという意味)。 自費はNG体外受精が自由診療の場合、給付金はすべて対象外というケース。 当院の患者様にお話を伺ってみると、1~4の全てのケースが確認できました。本当に保険によって様々です。 2.給付金の対象となる治療は何? 皆様が契約している医療保険によって、『給付金の対象になる不妊治療』が違います。給付金の対象になる可能性がある、不妊治療と先進医療に認められている医療技術は次の通りです。 2-①手術料の算定対象となる治療民間の医療保険において、手術給付金を公的医療保
-

2024.05.04
精子ドナーへのメッセージ
このページでは、お子さんが誕生したご夫婦から、精子を提供してくれたドナーへの感謝のメッセージを紹介しています。ドナーが非匿名の場合、このメッセージを当院からドナーへ直接お伝えします。匿名の場合は、本サイトを通じて、ドナーへの定期配信の際に届けられるようにしています。 目次 本サイトの目的 非匿名ドナーへのメッセージ 匿名ドナーへのメッセージ 本サイトの目的 当院では、妊娠・出産後のご夫婦には、ドナーの個人が特定されない範囲の情報(身長、体重、体の特徴、血液型、親の人種的背景、趣味・特技、精子を提供した理由、3親等以内の病歴)をお伝えしています。これは、子どもが成長する中で、自分のルーツを知るための「告知支援」の一環です。 一方で、ドナーには、自身の提供によって子どもが誕生したことのみが伝えられます。提供を受けたご夫婦やお子さんの具体的な情報は共有されません。そのため、ドナーの思いやりと勇気が多くの家族に喜びをもたらしていることへの感謝を伝えるために、当院は2024年2月より、ご夫婦からドナーへのメッセージを届ける活動を始めました。 非匿名ドナーへのメッセージ(65件) 非匿名ドナーとは、提供により生まれたお子さんが成人後、希望すればドナーと連絡(接触)を取ることができるドナーのことです。連絡手段には、電話・メール・手紙・直接会うの4通りがあり、いずれの場合も当院が仲介します。 ◆先日、無事に元気な男の子が誕生しました。自分が無精子症だと分かった時、こどもをもつことは諦めないといけないと思い、自分の人生の目的を失ったような気持ちでした。その後に知った精子提供という手段は自分にとって希望の光でした。生まれてきたこどもは本当にかわいく、心から出会えてよかったと思っています。ドナーさんのおかげです。本当にありがとうございました。[クマ|IVF-D|2025月11月] ◆初めまして、ドナーさん。 治療を始めて、思い叶って妊娠し、子どもが産まれて、2ヶ月が経ちました。子どもは食べてしまいたいと思うぐらいかわいくて、そんな存在に夫と出会えたこと、人生の1番の奇跡だと思っています。 夫との子が出来ない、と分かった時、先の見えない不安がとても大きく、自分の道が見えなくなったような感覚になりました。それでも、私は夫と一緒に子ど
-

2024.04.16
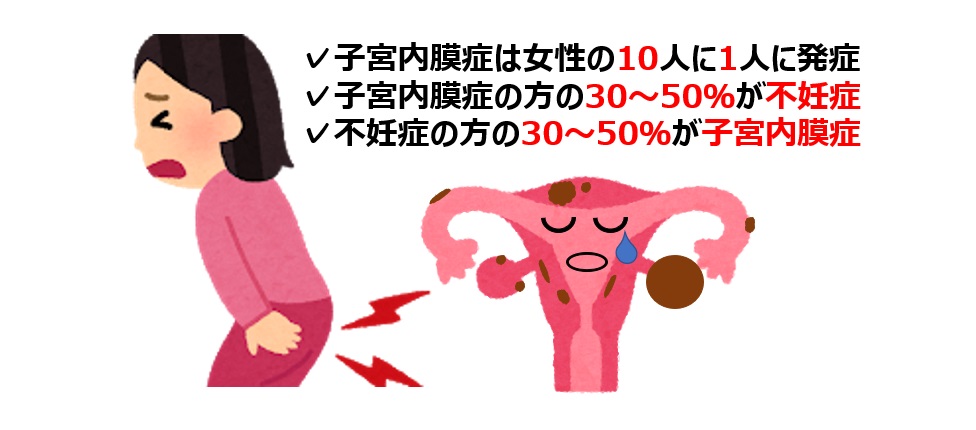
子宮内膜症とは
子宮内膜症は、女性の10人に1人が発症すると言われており婦人科系で多い病気の1つです。ある文献では子宮内膜症の方の30~50%が妊娠への影響があると指摘しており、また、不妊症の方の30~50%が子宮内膜症です。 子宮内膜症は、「鎮痛剤を使用しても開放されない強い痛みを感じる方」もいれば「我慢できないほどではない方」もいますし、「全く症状がない方」もいます。子宮内膜症の診断は難しく、超音波検査やMRI検査でも重症化の確定診断はしにくいです。しかし、自覚症状は重症度や子宮内膜症の増悪と相関することが多いのでとても重要です。 子宮内膜症とは 子宮内膜症は、本来は子宮の内側にしか存在しないはずの子宮内膜組織が、子宮以外の場所(卵巣、腹膜など)で増殖、剥離(はくり)を繰り返す病気です。本来は子宮内膜は存在しない場所でそんなことが起こるのですから子宮内膜症が発生している病巣の周りには炎症やそれに伴う癒着がおこり、月経の時でなくても腹部痛や慢性骨盤痛になり、又、排便に伴う痛みの排便痛、性交に伴う痛みの性交痛を起こします。 なぜ子宮の外に子宮内膜組織ができるの? 月経の時に剥がれ落ちた子宮内膜は下に(腟の方に)排出されるべきところ、逆流してしまう場合があります。その逆流した月経血が卵管を通り卵巣周囲に広がることが原因で子宮の外に子宮内膜組織ができてしまうと考えられています。ただし、これも一つの説で、子宮内膜症の原因や発生機序は未だ解明されていません。 子宮内膜症は女性ホルモン「エストロゲン」により進行します 子宮内膜症のエサはエストロゲンです。エストロゲンが増えると子宮内膜症は進行しやすくなります。女性は月経周期の度にエストロゲンが上昇するので、子宮内膜は月日を重ねるたびにエストロゲンをあびる総量が増えるためため徐々に進行していきます。 現代人の子宮内膜症が増えているのはエストロゲン分泌期間が長くなっているから 時代とともに女性のライフスタイルが変化して初潮が早くなり、昔の女性にくらべてエストロゲン分泌開始が早まりました。そして妊娠・出産回数は激減しました。明治・大正時代までの女性は多くの子供を産んでいました。子供1人を妊娠し授乳している約2年間は月経が止まります。子供が5人いれば10年間×年間1
-

2024.02.06
東京都による卵子凍結の助成金はいくらもらえる?対象者や受給する流れを解説
妊娠を希望する女性にとって卵子凍結は、自分らしいライフキャリアをデザインするうえで選択の一つです。 東京都の卵子凍結助成説明会には約3ヵ月の間に7000人以上の応募があったことがニュースになりました。東京都の当初の予想の5倍以上だそうです。 本記事では、東京都の卵子凍結の助成金制度を中心に、卵子凍結の概要や当院が実施している説明会などの情報を詳しく解説します。 卵子凍結とは「将来の妊娠に備えた保存方法」 卵子凍結とは、卵巣から採取した卵子を凍結し保存しておくことです。 おもに、悪性腫瘍などの抗がん剤治療による卵巣機能の低下に備える「医学的適応」と、加齢などによる生殖能力の衰えに備える「社会的適応」の2つのケースで行なわれます。 将来の妊娠のために卵子を保存しておくことから、卵子凍結は未婚の女性が行なう場合が多いです。 ここでは、卵子凍結のメリット・デメリットや費用など、これから卵子凍結を検討する方へ向けた情報をまとめていきます。 また、卵子凍結の詳細は以下のページで解説していますので、より詳しく知りたい方はリンク先のページをご覧ください。 卵子凍結のメリット 卵子凍結のメリットに挙げられるのは、妊娠の可能性を将来にとっておけることです。 女性は加齢に応じて妊娠率が低下し、流産率は上昇します。 これは、加齢によって自然に卵子に染色体異常(遺伝情報の異常)が生じることで、卵子の細胞分裂の失敗が起こりやすくなるためです。また、女性は卵子をもって生まれ、新しく作られることはないため、加齢により卵子の数は減少していきます。年齢を重ねてから妊活をはじめると、その時の卵子はすでに染色体異常をもっている可能性が高く妊娠・出産が難しい状態かもしれません。 または、卵巣に残っている卵子の数が少なくなっていると、不妊治療で薬を使っても卵巣の反応が鈍く卵子の発育が乏しいことがあります。 そこで、若いうちに卵子をとり凍結保存しておけば、年齢を重ねてから妊娠を希望する場合に、加齢による影響を受けていない妊孕性(妊娠する力)を保ったままの卵子を体外受精に使うことができます。この医療技術が卵子凍結です。 また、卵子凍結のメリットを最大限に活かすためには、加齢による影響を受けていない若い時期
- 不妊治療
- 卵子凍結
- 費用・助成金
-

2023.12.17
不妊治療の終結を一緒に考える会 第18回開催レポート(2023年12月2日(土)開催分)
■本会の目的:本会は、治療を終わらせる会ではなく、未来に向かう会です。「子どもがいても、いなくても、どんな選択をしたとしても、夫婦らしく生きていくためのきっかけになるための会」です。 【開催日時】 2023年12月2日(土)16:00~19:00 【内容】 1.あいさつ、趣旨の説明 2.講演:当院心理師 戸田さやか『さまざまな選択肢を知る』 3.講演:一般社団法人MoLive(モリーヴ)代表 永森咲希様『不妊治療終結の体験談と支援 』 4.ワーク 5.グループ別座談会 【ご参加頂いた方】 zoom・・・46名(うち医療関係者7名) 来 場・・・13名 ***************** <アンケート> Q1 本会は一部(体験談・ワーク)と二部(グループ座談会)に分かれていましたが、どの時点まで参加されましたか?(回答数:29 ) 一部(体験談・ワーク)まで:55.2% 一部(体験談・ワーク)と二部(グループ座談会)の両方:44.8% Q2 これまでに終結に関して考えたことはありましたか?(回答数: 27 ) 0:考えたことは全くなかった 0% 1:頭をかすめる程度は考えたことがある 7.4% 2:しばしば考える 40.7% 3:最近は真剣によく考える 48.1% 4:終結のことかが頭から離れない 3.7% Q3 あなたの選択肢について整理することができましたか?(回答数: 27 ) 0:選択肢についてあまり考えることができなかった 3.7% 1:選択肢についてまあまあ考えることができた 29.6% 2:選択肢について考えることができた 40.7%% 3:選択肢について考えることができて、以前よりも気持ちの整理ができた 18.5% 4:気持ちの整理ができて、何か行動をしようと思った 7.4% Q4 座談会で他の参加者の話を聞いて、どう感じましたか?(回答数: 13 ) 0:何も感じなかった 0% 1:他者の話は理解できたが自分とは違うと感じた 0% 2:他者の話を聞いて自分の考えと比較できた 53.8% 3:自分だけ、自分たち夫婦だけが悩んでいるのではないと感じられて心強いと思った 46.2% 4:他者の話を聞いて今後の道が明るく開けたように感じた 0% Q5 座談会で、自分の思いを表出できましたか?(回答数: 13 ) 0:今日は人の話を聞きたかった
- 不妊治療の終結を一緒に考える会のレポート
-

2023.11.09
男性が妊活で注意すべき10の行動について具体的に解説
妊活に取り組む男性が増えている一方で、日々頑張っているのに妊娠につながらず苦しんでいる方も多いのではないでしょうか。実は、男性が行なう日常的な行動が、男性不妊を招く原因となっていることがあるのです。 本記事では、生活の中で気を付けるべき行動を解説します。不妊の原因になる行動を知ることで妊娠につなげられるので、日々の行動を改善して妊活に役立ててください。 妊活中の男性は「精子の質を下げる行動」を避けましょう 男性不妊の原因の一つとして、多くの男性に当てはまることが「造精機能障害」です。造精機能障害とは、質の良い精子をたくさん作れない障害を指します。おもに、日常生活や行動が造精機能障害の原因とされており、自分では気付かないうちに造精機能障害になっている可能性があります。 自然妊娠の可能性を高めるためには、十分な量の動きが活発で損傷が少ない良質な精子が必要です。そのため、妊活中の男性は上記をはじめとした精子の質を下げる行動を避けなければいけません。 妊活中の男性が避けるべき行動については、次の章で詳しく解説します。 また、男性の妊活の心構えや必要な検査については下記のリンク先で紹介しています。これから妊活に取り組んでいく男性は、ぜひ、リンク先の記事を参考にしてください。 関連記事: 男性が妊活で注意すべき10のポイント ここでは、妊活中の男性が注意すべき行動を10種類取り上げて解説します。何気なくしている行動が精子の質を低下させることもあるので、自分もやっていないか普段の行動を振り返ってみてください。 1.睾丸を温めない 精子や精巣は熱に弱いため、下半身を温める行動は妊活には逆効果です。例えば、お風呂やサウナに長く入る、パソコンを膝の上で使う、電気毛布の使用といった行為は、精子の質を低下させる原因となります。 2.下半身を圧迫・刺激しない 下半身が圧迫されると男性器付近の血流が悪くなり、精子に悪影響を与える可能性があります。例えば、自転車のサドルなどで強く圧迫・刺激すると、男性器付近の血管が損傷し、勃起障害などを引き起こす可能性があります。自動車やバイクの長時間乗車は控えるとなどの工夫が有効です。 また、下着の選択によっても下半身が圧迫されることがあります。下半身に密着しや
-

2023.11.09
男性が妊活でするべき検査とは?心構えや精子の質を高めるポイントについて
「妊活のために、男性ができることはあまりないのではないか」このようにお考えの方も、多いのではないでしょうか?しかし、男性側が原因で妊娠が叶わないケースも決して珍しくはありません。そのため、妊活を行なう際には男性も検査を受け、必要に応じて精子の質を高める取り組みが必要です。 また、負担が女性側に偏ってしまいがちな不妊治療においては、男性側のサポートが重要な役割を担っています。 この記事ではどのような検査を受ける必要があるのか、どのような取り組みが必要か解説し、妊活を成功させる方法を示します。子どもが欲しいという方は、ぜひお読みください。 そもそも「妊活」とは? 妊活とは、妊娠に向けた活動を指します。妊娠には男性が持つ精子と女性が持つ卵子の受精が必要ですから、妊活は夫婦どちらともが当事者となります。 妊活には以下のとおり、幅広い活動が含まれます。 医療機関を受診し、必要な検査や治療を受ける 妊娠や子ども、出産後の人生設計について、夫婦でよく話し合い考えを共有する 食事などの生活習慣を改善し、妊娠を実現しやすい体をつくる 適切なタイミングで性交渉を行なう なお、妊活については以下の記事で詳しく解説していますので、ぜひお読みください。 関連記事: 男性が妊活を始める前の心構え 男性の妊活には、以下の3つの心構えが重要です。 妊活の方向性をパートナーとよく話し合う 妊活を妊娠、そして幸せな生活につなげるためには、夫婦の相互理解が不可欠です。妊娠についてパートナーとよく話し合い、お互いの考えを共有することが必要です。一例として、以下の項目が挙げられます。 子どもの数や設けるタイミング 不妊治療を行なう場合は、どのような治療を何歳まで続けるか 出産後の仕事や住まい 妊活について夫婦で話し合うと、お互いの認識がずれていることに気付くかもしれません。早く結論を出したいばかりに自分の考えを押し付けると、パートナーは「納得いかない」という気持ちが強まります。納得して妊活を進めるためには時間をかけてじっくり話し合い、お互いが納得する案で進めることが重要です。 妊娠についての正しい知識を得る 正しい妊活には、正しい知識が不可欠です。以下の項目はぜひ