記事・コラム
151 - 160 件を表示 : 全 165 件
-

2014.07.03
2020年6月28日(土)不妊治療の終結を一緒に考える会レポート
【開催日時】2014年6月28日(土)18:45~20:15 【ゲスト】Fineピアカウンセラー中辻尚子様 【ご参加頂いた方】 →ご夫婦での参加・・・・・・・・・・・・16名(8組) →お一人での参加・・・・・・・・・・・・7名 【司会を担当した心理士報告】 4回目の開催となる今回は、はらメディカルクリニックに通院されていらっしゃらない方にもご参加いただきました。でも、皆様気持ちは同じです。特になにも違和感を持つことなくお話しは進みました。 初めにゲストの中辻さんから治療終結に至った体験談をお話しいただき、少々席替えをし座席を丸く配列してから、前もってご回答いただいていたアンケートの結果を紹介しました。この内容を追いながら、色々なご意見をうかがいました。 少々時間が足りなく感じながらのお開きとなりましたが、お考えになられたことは、本当に色々だと思います。 最後に書いていただいたアンケートの回答を抜粋してご紹介いたします。 【男性の感想】 ★「2人の選択が正解です」に救われた。 今は「やり切り感」を持って終わろうとしている最中。自信を持ってやり遂げたい。妻を大切にしたい。 ★自分の考えを整理するきっかけになった。 ★もし治療をやめた時にどのような気持ちになるのか、実際の体験を聞けたのが、自分に突き刺さった。 ★ほかの方もいろいろな気持ちを持ち、葛藤しているのがわかり少し楽になった。これからも夫婦で向き合っていきたい。 ★自分たちで悩むことが大切な過程なのだと思えた。 ★妻と夫の立場の差、そこから発生する気持ちの差が、ほかの家族にもあるのがわかり、妻と協力していきたいと思った。 【女性の感想】 ★リアルで参考になった。 ★「納得するまでがんばるしかない」と思った。 ★治療終結のことについて、今から考えておくことが大事ということ。 ★主人が来られなかったが、今日聞いた内容を伝えて、一緒に夫婦で考えていきたい。 ★終結するのか・しないか、どちらか選択しなければならないと思っていたので、「選択しない」というのもありなんだ、というのが目からウロコだった。 ★色々な意見を聞いて、不妊治療をやめることについて、気持ちが楽になった。 ★もっとたくさん時間が欲しかった。 以上のような内容でした。 「こうしなければいけない」ということはありません。「自分たちはこうしたい」ということをご夫
- 不妊治療の終結を一緒に考える会のレポート
-

2014.02.11
不妊治療の終結を一緒に考える会レポート(2月11日(土)開催分)
【開催日時】2014年2月8日(土)18:45~20:15 【ゲスト】Fineピアカウンセラー中辻尚子様 【ご参加頂いた方】 →ご夫婦での参加・・・・・・・・・・・・6名(3組) →お一人での参加・・・・・・・・・・・・3名 *ご予約は満員の38名でしたが大雪のため多くの方がキャンセルとなりました。 【司会を担当した心理士報告】 当日は45年ぶりという大雪で参加者は予定より大幅に少なくなりました。夜の開催でしたので躊躇されたのもごもっともかと思います。 内容は人数に合わせてアレンジしますので、しっとりとした語りの会になったのではと感じています。 初めに中辻さんから治療終結の体験談をお話しいただき、アンケートの結果報告と、私から少しお話ししました。 その後、ご夫婦グループと女性グループに分かれてお話しいただきました。 「この会に行ってみようと思ったきっかけ」などからお話しスタートしました。 ◆今まで治療の終結についてやカウンセリングなど、見ないようにしてきたがなかなか結果につながらないので、来てみようと思った。 ◆この先の治療をどのように進めていったら良いのか、何らかのヒントが欲しい。 などのお話しが出ました。 最後に感想を書いていただきましたので、ご紹介します。 ★治療を終わらせた方の体験をうかがえて参考になった。不妊治療をしているほかの人とお話しする機会は普段ないので、思っていることを話し合えてよかった。 ★不妊治療は日常ではタブーな話のため、いろいろお話が聞けて良かった。治療はもう少し続けるが、結果が出なくても後悔がないように終結しようと思う。 ★「後悔しないことはない」と思った。 ★子どもがいなくても充実した人生を送れるようにしておこうと思う。 ★今まで以上に夫婦で話し合おうと思った。 ★2人で話をするのではなくほかのご夫婦とご一緒できたので、普段聞けなかった夫の気持ちを聞くことができて良かった。ほかのご夫婦も、うちもそんなに変わらないのかな?と思う面もあり安心できた。 ★ほかの人の経験、考えを知る良い機会だった。参加して良かった。また来ても良いかな。 ★夫の気持ちを初めて聞くことができた。夫と話し合いを設けていく良いきっかけになった。 以上のような内容でした。 このレポートを読んで下さっている方にも、何らかのヒントになってくれると思っています。 次回開催も予
- 不妊治療の終結を一緒に考える会のレポート
-

2013.12.18
2020年11月30日(土)体外受精説明会レポート
11月30日(土)に開催された体外受精説明会のレポートです。 【開催日時】 11月30日(土) 14:00~16:30 【ご参加頂いた方】 (アンケートを基に作成しておりますので全体の合計人数よりも少ない個所もございます。) ・参加人数・・・71名 →ご夫婦での参加 ・・・・・・・・・・・・64名(32組) →おひとりでの参加・・・・・・・・・・・・7名 ・クリニックの通院について →当院通院中の方 ・・・・・・・・・・・・30名 →他院通院中の方 ・・・・・・・・・・・・・6名 →どちらも通院されていない方・・・・3名 ・体外受精の経験 →あり ・・・・・・・・・・・・8名 →なし ・・・・・・・・・・・・31名 【頂いたご意見】 ・体外受精について、理解を深めることが出来ました。不安が少し無くなりました。本日はありがとうございました。 ・IVFファイルでも詳しく分かりやすく説明されていたので、あえて説明会に参加しなくてもいいのかなと思いましたが、採卵の動画や排卵誘発の方法についてのメリット・デメリットなど、自分で読んで理解するだけでは難しかった内容も多く、参加して良かったです。クリニックの詳細も通院するだけでは分からないことを知り安心しました。院長先生の若かりし写真の数々、おもしろかったです。 ・おやつがおいしかったです。説明も大変わかりやすかったです。ありがとうございました。 ・良い説明会だと思います。 ・ジュースやお菓子といった心遣いありがとうござました。ライトの光が弱く、資料が見づらかったです。(他の席は明るそうでしたが...) ・映像(動画)による説明など大変わかりやすく、記憶できました。ファイルに既にまとまっているので、初めてでもついていけました。 ・後ろの席はスライドが大変見にくいです。又、暗すぎて目が疲れます。もう少し明るくても良いかと...。しかもライトが壊れていました。隣のと交換しようと思ったら隣のも壊れていました。又、サロンの案内はよけいかと...。予約は半年~一年待ちならなおさらガックリするし、時間のムダです。 ・体外受精について具体的なイメージをつかむ事が出来ました。初めの概要はもう少しゆっくりじっくり伺いたいです。 ・納得のいくよう説明を尽くす姿勢が各スタッフに共通していて安心できた。 ・席が後ろの方だったのでスライドが見え難い時
- 体外受精説明会のレポート
-

2013.12.18
2020年10月26日(土)体外受精説明会レポート
10月26日(土)に開催された体外受精説明会のレポートです。 【開催日時】 10月26日(土) 14:00~16:30 【ご参加頂いた方】 (アンケートを基に作成しておりますので全体の合計人数よりも少ない個所もございます。) ・参加人数・・・71名 →ご夫婦での参加 ・・・・・・・・・・・・62名(31組) →おひとりでの参加・・・・・・・・・・・・9名 ・クリニックの通院について →当院通院中の方 ・・・・・・・・・・・・31名 →他院通院中の方 ・・・・・・・・・・・・・7名 →どちらも通院されていない方・・・・2名 ・体外受精の経験 →あり ・・・・・・・・・・・・5名 →なし ・・・・・・・・・・・・35名 【頂いたご意見】 ・場所の案内を頂きたかった。 ・「収入」...額面どおりの収入 「所得」...収入から経費(サラリーマンの場合は給与控除)の金額を差し引いた残高。 お話の中で「収入」と「所得」を反対の意味に理解しているような箇所がありました。 ・大変勉強になりました。ありがとうございます。 ・今までよくわからなかったことがよく理解できました。夫婦で聞けて良かったと思います。 ・現在他院で治療を受けていますがとても勉強になる内容でした。伺って良かったです。 ・抗ミュラー管ホルモンについての説明を聞きたかった。 ・よくわかりました。ありがとうございました。 ・これまでもらっていた資料など理解できないところが多かったが、今回の説明で理解できた。 ・自分で勉強していた内容を詳しく説明して頂け、分かりにくかったことも理解できました。主人の方が興味を持って受講してくれたので今後の話し合いにも役に立ったと思いました。 ・院長のお話はとても分かりやすく聞けたのですが、他の何名かのスタッフさんはとても眠くなるような感じで、途中の話を聞けずにいました。これからは夫婦で話し合い進めていきたいと思います。 【頂いたご質問】 ・体外受精について Q:AMHが低めなので、強い誘発をしない方が良いでしょうか?中刺激くらいなら大丈夫ですか? A:クロミフェン+hMG/rFSH法を少量打つぐらいなら大丈夫かもしれませんが、生理3日目のFSH,E2によって誘発方法をドクターと相談された方が良いと思います。 Q:採卵は痛いですか? A:実際に私も採卵したことがないので、なんとも言
- 体外受精説明会のレポート
-

2013.11.19
不妊治療の終結を一緒に考える会レポート11月16日(土)開催分
【開催日時】2013年11月16日(土)18:45~20:15 【ゲスト】Fineピアカウンセラー中辻尚子様 【ご参加頂いた方】 →ご夫婦での参加・・・・・・・・・・・・22名(11組) →お一人での参加・・・・・・・・・・・・6名 【司会を担当した心理士報告】 進行は前回同様でしたが、後半は7つのテーブルに分けてお話しの時間を設けました。 そこで話題に上った主なものは、 ◆妻になんて声をかけたらよいか ◆いつまで治療したらよいか ◆凍結胚の破棄について ◆家では治療について話がしづらい ◆離婚の話題が出ることはあるか でした。 最後に、みなさんで振り返り、アンケートを書いていただき終了としました。 以下、アンケート回答の抜粋です。 ・同じ気持ちを持っている人がたくさんいて勇気づけられます。 ・主人の想いが聞けて良かったです。 ・ピアカウンセラーの方自身の終結のお話を、笑いを交えて話されていたのが印象的でした。 ・私も夫婦で話し合えていない部分があると思います。治療もやめる勇気が持てません。本当に子どもが欲しいのか、意地になっていないか、自分の気持ちすらわからなくなる時があります。 ・夫も連れてくれば良かったと思いました。 ・「限界設定」の話しが参考になりました。 (一般的に、何かに挑戦するときはやめる時を一応決めておくと、永遠に続く感が薄れるのでお勧めです。何歳になったら、とか何回とか。その限界が近づいてきたら修正することが出来るので、その時にまた考える、という考え方のことです。) ・スパッとは決められないです。 ・夫側の気持ちが理解できました。 ・決めない、という選択もあるんだなと思いました。 ・揺れてもいいんだ、という言葉が気持ちを楽にしてくれました。 ・人をうらやましく感じても仕方がない、という言葉で少し楽になりました。 ・今のままでいいんだと思いました。 ・男女のコミュニケーションの違いが分かりました。 ・妻の頑張りに感謝を伝えたいと思いました。 涙あり笑いありの1時間半でしたが、あっという間に終了のお時間となりました。 参加して下さった皆様の心の中で、何らかのヒントとしていただけますと幸いです。 次回の開催は来年2月を予定しております。 お待ちしております。
- 不妊治療の終結を一緒に考える会のレポート
-

2013.10.16
体外受精説明会レポート(9月14日(土)開催分)
9月14日(土)に開催された体外受精説明会のレポートです。 【開催日時】 9月14日(土) 14:00~16:30 【ご参加頂いた方】 (アンケートを基に作成しておりますので全体の合計人数よりも少ない個所もございます。) ・参加人数・・・88名 →ご夫婦での参加 ・・・・・・・・・・・・54名(27組) →おひとりでの参加・・・・・・・・・・・・13名 ・クリニックの通院について →当院通院中の方 ・・・・・・・・・・・・26名 →他院通院中の方 ・・・・・・・・・・・・・8名 →どちらも通院されていない方・・・・6名 ・体外受精の経験 →あり ・・・・・・・・・・・・9名 →なし ・・・・・・・・・・・・31名 【頂いたご意見】 ・流れが分かって良かったです。ありがとうございました。 ・患者の意向、都合を優先して考えてくれていることが良く分かりました。 ・プロジェクターが見づらかった。(後方) ・ありがとうございました。次回は夫1人で参加すると思います。 ・動画が多くあり、わかりやすく見れました。 ・選択肢が多いことは分かったが、自分がどの選択をすればいいのかが分かりづらかったので、サンプル例を説明して頂けるとありがたかったです。 【頂いたご質問】 ・体外受精について Q:採卵後、凍結胚を戻すのは早い方がいいのか? A:問題がなければ、採卵の次の周期から戻すことができます。次の周期でも、1年後でも、凍結胚の状態は変わりません。 Q:他院で精子の直進運動率が悪いので、ICSIしかないと言われた。本当にICSIしか方法はないのか? A:クリニックによって、検査の結果が変わることもあるので、初診の予約が来る前に1度、10000円検査を受けてみて、それでもう一度方針を考えてみてはいかがでしょうか? この方は喫煙者でしたので、禁煙をお勧めしました。 ・卵子について Q:卵子の質とはどういうことか? A:染色体の異常があるかないかを主に指します。 ・精子について Q:体調が悪いときの精子は、生まれてくる子に影響するか? A:精子の数が少ないとか運動率が悪いとかの形で影響することはあるが、受精して育ったものに関しては、関係ないです。 ・AMHについて Q:AMHが低いと受精率が悪かったり、質が悪かったりするのか? A:一般に、AMHが低い場合は、卵胞発育が悪かったりはするが、採
- 体外受精説明会のレポート
-

2013.09.02
不妊治療の終結を一緒に考える会レポート(8月17日(土)開催分)
8月17日(土)に開催された不妊治療の終結を一緒に考える会のレポートです。 【開催日時】 8月17日(土) 17:30~19:00 【ゲスト】 Fineピアカウンセラー中辻尚子様 【ご参加頂いた方】 (アンケートを基に作成しておりますので全体の合計人数よりも少ない個所もございます。) ・参加人数・・・39名 →ご夫婦での参加 ・・・・・・・・・・・・28名(14組) →おひとりでの参加・・・・・・・・・・・・11名 ・クリニックの通院について →当院通院中の方 ・・・・・・・・・・・・25名 →他院通院中の方 ・・・・・・・・・・・・0名 →どちらも通院されていない方・・・・0名 (今回ははらメディカルクリニックに通院中の方を対象にしておりました。) 【当日の主な流れ】 ●当院の臨床心理士菅谷よりご挨拶・心理的なお願い ●ゲスト中辻様より「治療終結の体験談」 ・夫婦間での治療に対する認識の違い ・「終結しない」という選択 ・夫婦お互いの考えを見直した ・気持ちの揺れを大切に、自分の味方でいてほしい ●質疑応答 ●事前アンケートの報告 ●質疑応答 Q職場へどのように伝えていたか? Q子どもがいないことへの、他人からの問いかけにどのように返答しているか? Q上記の質問でに対し「怒る」という対処をした方いますか? Q男性としてのコミュニケーションの取り方について ●アンケート回答 ●終了のご挨拶 【司会を担当した心理士報告】 初めての試みでしたので、参加された皆様は「いったいどんな会になるのか?」とドキドキされていたと思います。 そんな中お集まりいただいた会ですが、「治療とどう付き合うか、この正解を見つけるのは難しい」でも「参考になることがあればぜひ共有しましょう」というスタンスで企画しました。 心理学の考え方に「決めない」という対処法があります。これが皆様が「へぇ~」とお感じになった話題の1つかな、と思います。 「やめる」「やめない」「どちらとも決めない」と、選択肢は2つではないのですね。 あとは「ご夫婦の気持ちのすれ違い」についても話題になりました。「何とか力になりたいな」と思うご主人と、「夫がどう考えているのかわからない」と思う奥様と・・・。お互いがお互いを思いやっているのに、うまくかみ合わないことがあります。こうした状況のご夫婦はぜひカップルカウンセリングにいらし
- 不妊治療の終結を一緒に考える会のレポート
-

2013.09.02
体外受精説明会レポート(8月17日(土)開催分)
8月17日(土)に開催された体外受精説明会のレポートです。 【開催日時】 8月17日(土) 14:00~16:30 【ご参加頂いた方】 (アンケートを基に作成しておりますので全体の合計人数よりも少ない個所もございます。) ・参加人数・・・85名 →ご夫婦での参加 ・・・・・・・・・・・・72名(36組) →おひとりでの参加・・・・・・・・・・・・13名 ・クリニックの通院について →当院通院中の方 ・・・・・・・・・・・・32名 →他院通院中の方 ・・・・・・・・・・・・10名 →どちらも通院されていない方・・・・7名 ・体外受精の経験 →あり ・・・・・・・・・・・・9名 →なし ・・・・・・・・・・・・36名 【頂いたご意見】 ・動画で立体的だったので理解しやすかったです。ファイルはバイブル(IVFの)にさせて頂きます。ありがとうございました。 ・画面が見づらかったです。 ・説明する内容が多いと思いますので、かなりバーっと説明された印象はありましたが、きちんと説明して下さったと思います。 ・悩み、不安でいっぱいでしたが、今日ここに来て前向きにがんばろうと思えました。 ・夫が採卵の説明の際に貧血気味になりました(笑)刺激が強すぎたようです。説明など分かりやすくありがたかったです。ぜひトライしたいです。 ・大変わかりやすい説明でした。 ・動画があって良かったです。 ・資料(ファイル、スクリーンともに)文字が小さすぎて見づらかったです。必要資料(つぼ押し)が入っていなかった。 【頂いたご質問】 ・体外受精について Q:AMHが低いが完全自然以外の誘発方法はしてもらえますか? A:CC+HMGまでは、実施できます。 Q:受精方法は、年齢によって決めるのですか? A:当院は、精子所見によって決めています。ただし、ご希望があればそちらを優先しております。 Q:SEET法は、やった方が良いのか? A:子宮側の受け入れ態勢を整えてあげるという意味では有効です。 ただし、受精卵の質をあげてあげることまではできません。 Q:妊娠実績表の妊娠率は出産した方の割合ですか? A:胎嚢確認時の割合です。 ・その他のご質問 Q:生理の初日の判断の仕方がわからないのですが。 A:基礎体温をつけて下さい。体温が下がった日を1日と数えます。
- 体外受精説明会のレポート
-

2013.09.02
体外受精説明会レポート(7月20日(土)開催分)
7月20日(土)に開催された体外受精説明会のレポートです。【開催日時】7月20日(土)14:00~16:30【ご参加頂いた方】(アンケートを基に作成しておりますので全体の合計人数よりも少ない個所もございます。)・参加人数・・・83名→ご夫婦での参加 ・・・・・・・・・・・・66名(33組)→おひとりでの参加・・・・・・・・・・・・17名・クリニックの通院について→当院通院中の方 ・・・・・・・・・・・・31名→他院通院中の方 ・・・・・・・・・・・・8名→どちらも通院されていない方 ・・・・・・・・・・・・8名・体外受精の経験→あり ・・・・・・・・・・・・10名→なし ・・・・・・・・・・・・25名【頂いたご意見】・もう少し時間を短縮して頂いた方が良い。スタッフ全員でケアをしてくれる印象を受けたので、実践されている事を期待したいです。・培養の説明と実績報告併せての説明があると分かりやすいと思いました。スライド資料にメモが取れると振返って考えやすいと思いました。・詳しく聞けて良かったですが、料金など表が小さく細かすぎるかと思います。もう少し大きくしてほしいです。病院もサロンも、もっと予約が取りやすくなればいいと思います。勉強にはなりましたが、少し心がついてゆかない感じにもなりました。・他院の説明会にも何度か参加しましたが、一番分かりやすかったです。【頂いたご質問】・採卵についてQ:麻酔の種類と薬品名を教えてほしい。A:静脈麻酔。ソセゴンとプロポフォールを使用しております。Q:排卵でOPU中止となった場合、はらメディカルクリニックでは、どのようにしていますか?A:人工授精(AIH)へ変更になることが多いです。・精子についてQ:顕微授精の際は、どういう精子を選んでいるのですか?A:形態的に良好で元気にまっすぐ動いている精子は染色体の異常がすくないという報告があるので、そういった精子を探させていただいております。・その他のご質問Q:3年前に感染症や、卵管造影などの検査をしたが、またすべてやらないといけないのか?A:ホルモン検査、精子検査、感染症などはやっていただいた方がいいと思います。卵管造影は、体外受精をご希望の場合は、早急に検査しないといけないわけではないと思います。
- 体外受精説明会のレポート
-

2013.04.26
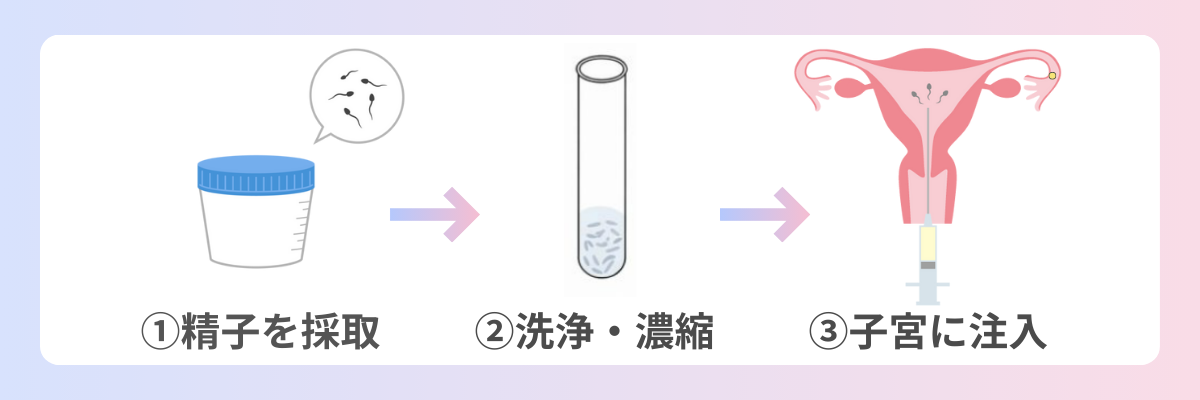
精子の調整方法について
こんにちは。本日のコラムは培養部が担当いたします。みなさまにお渡ししているピンク色の精子の所見が記載されているカードには、原精液と調製後の2つの精子の状態が記載されています。精子の調整ってどういう意味?と思われる方が沢山いらっしゃるかと思います。そこで今回は精子の調整方法についてお話させていただきます。当院では、「精子密度勾配遠心法」という方法で精子の調整を行っています。密度勾配遠心法とは、試料を乗せて遠心分離すると、溶媒よりも重いものは沈んでいき、軽いものは浮いていきます。そして自分と同じ密度の場所に行くと浮きも沈みもしないため、集まって層を作ります。これを利用して精子の調整を行います。まず、射出直後の精液はすぐに調整することはできません。射出直後はドロドロした状態ですが、30分経つとサラサラした状態になります。このサラサラした状態になることを液化といいます。この液化した状態で初めて精液の調整ができます。射出後の精液には白血球や細菌などの異物が混じっています。本来は排卵直前に出て来る頚管粘液がこれらの子宮内への侵入を防ぎます。もしこれらが子宮内に侵入すると、感染を引き起こす原因となります。また、受精の妨げにもなります。しかし、人工授精、体外受精の場合は、この頚管粘液の部分をショートカットすることになるので、これら取り除く必要があります。そこで、精子密度勾配遠心用培地と呼ばれる培養液を使います。これを使用し遠心すると、精子と白血球や細菌などの異物を分離することができます。また、精子も生きている精子と、死んでいる精子や奇形の精子とを分離することができます。遠心後に分離された、生きていてかつ正常な形の精子をきれいに洗い、精子の調整は終了となります。この、より良い精子を分離する方法を「精子密度勾配遠心法」と言います。そして、精子の調製後に人工授精、体外受精、精子の凍結が行われます。ただし、この精子密度勾配遠心法はあくまでも理論上の話です。100%の確率で良い精子だけを分離することはできませんのでご了承ください。このように私達培養部は、卵だけでなく精子も大切にお預かりしています。不安なことがございましたら、お気軽にお声かけ下さい。