記事・コラム
1 - 10 件を表示 : 全 170 件
-

2026.04.28
はらメディカルクリニックの精子提供について
精子提供とは 精子提供とは、無精子のご夫婦がお子さんを授かるための不妊治療に使用する精子を、第三者が提供することを指します。精子を提供する人のことを、精子ドナー(精子提供者)といいます。 精子バンクについて 精子バンクとは、精子ドナー(精子提供者)から提供された精子を凍結保存し、適切に保管・管理する仕組みです。 日本では、学会の見解により、民間の精子バンクを使用した治療は認められておらず、学会に登録された医療機関のみが実施できます。当院は、日本産科婦人科学会に登録された、国内でも数少ない精子バンクを院内に有する医療機関の一つです。 当院の精子バンクの特徴は、ドナー精子の凍結保存・管理・治療での使用までを院内で一貫して行っている点です。提供された精子はすべて当院の治療にのみ使用され、外部への提供は行いません。これにより、安全性とドナーの権利保護を両立した管理体制を確保しています。 提供精子が必要な夫婦 ドナーから提供された精子は、法律上、「提供精子がなければ妊娠できない無精子の夫をもつ法律婚のご夫婦」にのみ使用されます。無精子症は日本人男性の約1%にみられます。中でも、もともと精子をつくる機能自体が著しく低下している非閉塞性無精子症が多いとされています。 精子提供者の条件 精子提供は、医療の安全性と、提供から生まれる人の福祉を尊重するため、以下の基準を満たす方にお願いしています。 基本条件 20歳から38歳までにドナー登録し、提供は40歳未満まで 日本国籍を有する者*1 適正身長・体重 専門学校生・大学生、あるいはこれを卒業した者*2 生活習慣 喫煙していない、または過去の喫煙歴が1年以内で、直近3か月間は禁煙している 麻薬や覚せい剤などの使用歴がない 犯罪歴がない 精子所見 WHOの基準を満たす良好精子 DNA断片化率が低い 感染症検査 以下の感染症がすべて陰性であること(定期的な再検査あり) B型肝炎 C型肝炎 HIV 梅毒 HTLV-1 クラミジア 遺伝的リスク 家族歴に重大な遺伝性疾患がない 染色体(Gバンド)が正常型である その
- AID・IVF-D
-

2026.04.28
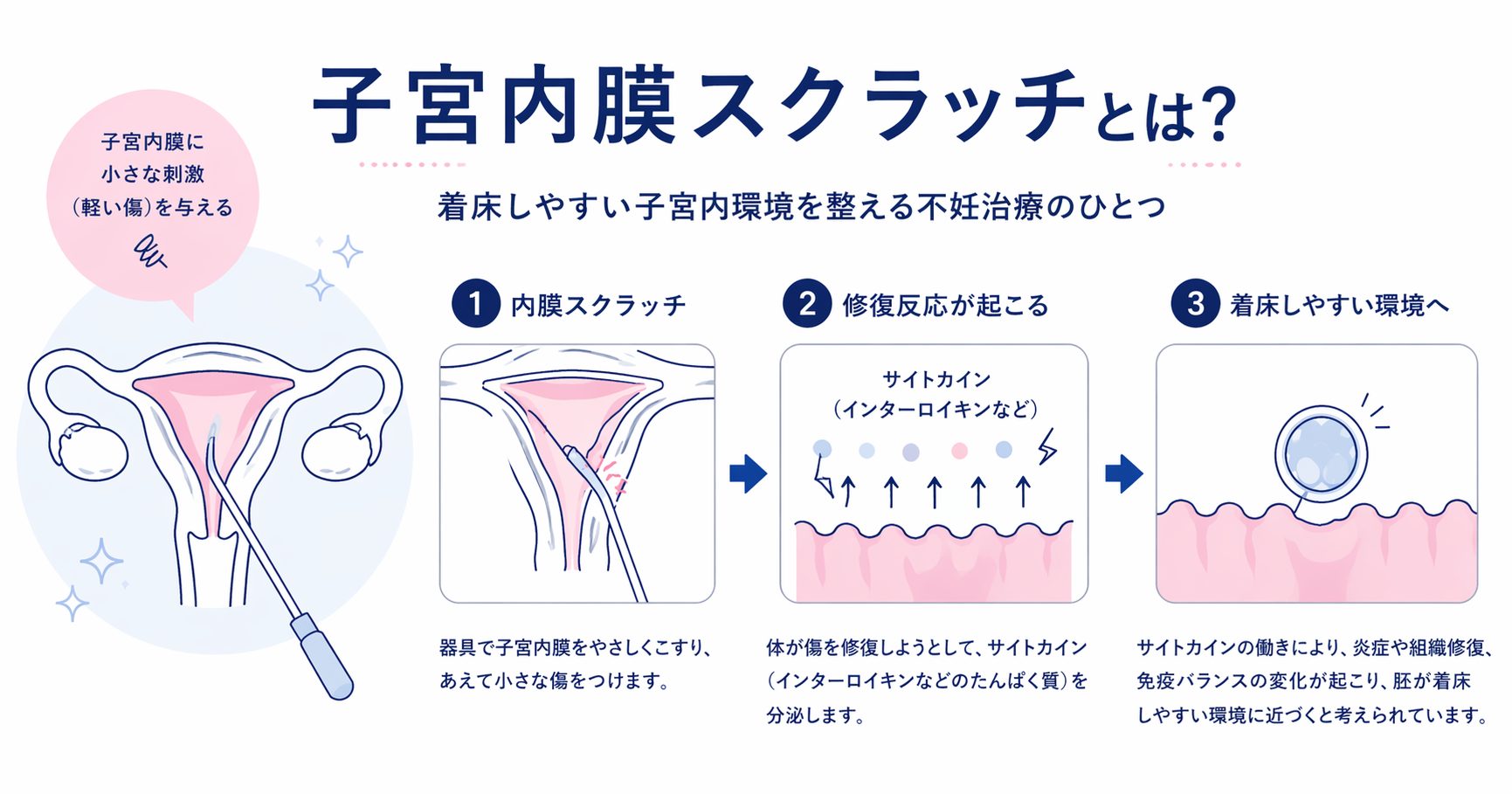
子宮内膜スクラッチとは?不妊治療で行う目的、効果を解説
子宮内膜スクラッチ(子宮内膜擦過術)とは 子宮内膜スクラッチ(子宮内膜擦過術)とは、子宮内膜にあえて小さな刺激(軽い傷)を与えることで、着床しやすい子宮内環境を整えることを目的とした不妊治療の一つです。先進医療として位置づけられており、主に体外受精(IVF)や顕微授精(ICSI)における胚移植前に検討されることがあります。 良好な胚を移植しても妊娠に至らない場合、子宮内膜の状態が影響している可能性があり、そのようなケースに対する選択肢の一つとして用いられることがあります。 子宮内膜スクラッチ(子宮内膜擦過術)の基本と仕組み 通常、受精卵(胚)は子宮内膜に着床することで妊娠が成立します。子宮内膜スクラッチは、この着床の成立に関わる子宮内の環境に着目し、意図的に子宮内膜に刺激を加えることで着床しやすい状態を目指す処置です。 子宮内膜に小さな傷がつくと、体はそれを修復しようとして、インターロイキンなどのサイトカインと呼ばれるたんぱく質を分泌します。これらは炎症や組織修復に関与する物質ですが、同時に胚の着床過程にも関わっていると考えられています。 そのため、子宮内膜スクラッチによってこうした物質の分泌が促されることで、胚が着床しやすい環境に近づく可能性があるとされています。 どのようなケースで検討されるか 子宮内膜スクラッチは、着床しやすい環境を整えることを目的として行われる処置であり、特に体外受精において複数回の胚移植を行っても妊娠に至らない場合(反復着床不全)に検討されることがあります。 一部の研究では、着床率や妊娠率の向上が示唆されていますが、結果にはばらつきがあり、すべての方に同様の効果が認められるわけではありません。そのため、治療の適応については、これまでの経過や検査結果を踏まえて医師と相談のうえ判断することが重要です。 子宮内膜スクラッチの方法 先端がやわらかい細い棒状の器具を子宮内に挿入し、子宮内膜の表面をやさしくこすることで、ごく小さな刺激を加えます。外来で短時間で行うことができる処置です。 処置の流れ 処置は以下のような流れで行われます。 処置自体はシンプルで、特別な麻酔を必要としないケースが一般的です。 所要時間と痛みの目安 処置にかかる時間は5
- 体外受精
- 先進医療・オプショナル治療
-

2026.04.23
人工授精の費用はいくら?保険適用・回数別シミュレーション【医師監修】
人工授精の費用は、保険適用の場合1回あたり約5,500円前後です。2022年4月の保険適用拡大により、以前(1〜3万円)と比べて自己負担が大幅に軽減されました。 この記事では、保険適用時の費用内訳、回数別の累計費用シミュレーション、費用を抑えるための制度活用まで医師が解説します。 人工授精の費用:保険適用で1周期いくらかかるか? 人工授精は2022年4月から保険適用となり、窓口負担は3割になりました。「処置代だけ」が保険の対象ではなく、同じ周期中の診察・検査・薬代も保険診療の範囲内で計算されます。 保険適用時の費用内訳 はらメディカルクリニックにおける1周期の費用シミュレーションは以下のとおりです。 項目 保険診療(3割負担) 一般不妊治療管理料(3か月ごと) 750円 診察・検査・薬(超音波検査など) 約3,680円 人工授精(処置料) 5,460円 精子調整費用(当日) 210円 1周期合計(目安) 約9,890円 人工授精の保険適用条件は? 保険が使えるケース・使えないケース 2022年4月以降、一般不妊治療(タイミング法・人工授精)は以下の条件を満たすカップルであれば保険適用の対象です。 条件 人工授精の保険適用 婚姻状況 法律婚または事実婚 年齢制限 なし(体外受精は年齢制限あり) 回数制限 なし(体外受精は回数制限あり) 治療計画 医師による治療計画の作成・同意が必要 一方、保険が適用されないケースは主に以下のとおりです。 保険適用外の排卵誘発剤を使用する場合 保険適用外の検査や処置を同月に受ける場合(混合診療の禁止により、保険診療と保険外診療の同月併用は原則不可) AID(提供精子を用いた人工授精)は全額自費 年齢制限・回数制限はある?体外受精との違いも解説 人工授精(AIH)には、保険適用における回数制限も年齢制限もありません。 これは、回数・年齢の両方に上限が設定されている体外受精・顕微授精とは大きく異なる点です。 人工授精 体外受精・顕微授精 年齢制限 なし 治療開始時4
- 人工授精
-

2026.04.19
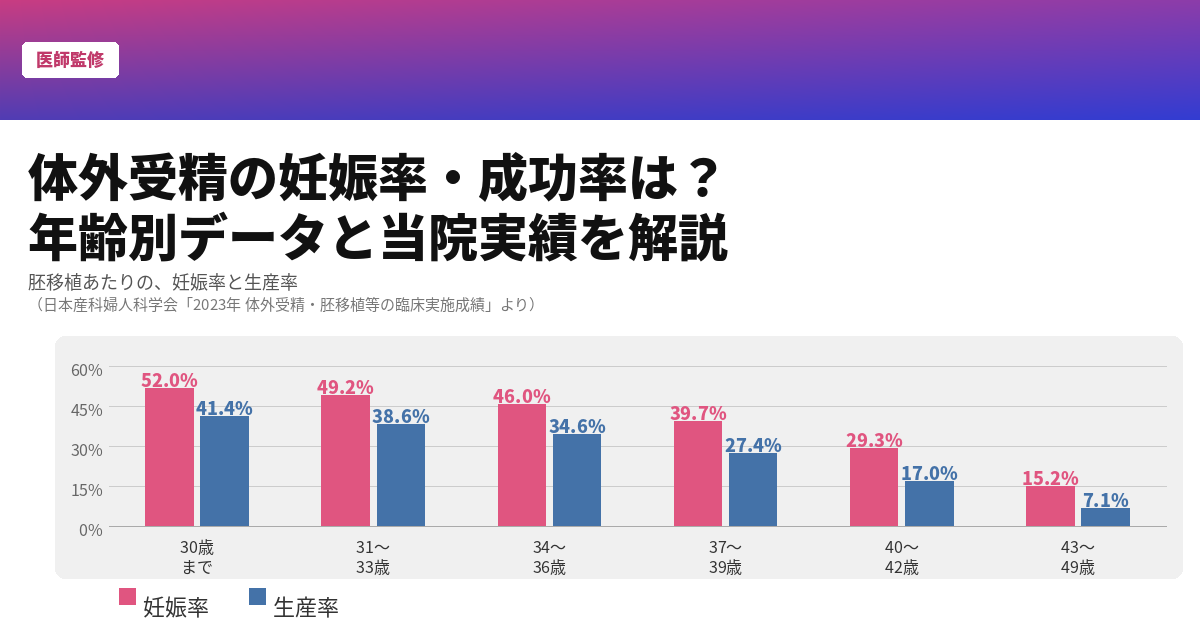
体外受精の妊娠率は? 年齢別データと当院実績を解説【医師監修】
体外受精を検討するにあたって、「自分の年齢でどのくらい妊娠できるのか」は、多くの方が最初に気になることのひとつではないでしょうか。 この記事では、日本産科婦人科学会(または、日産婦)の2023年全国データをもとに、年齢別の妊娠率・生産率を解説します。また、当院であるはらメディカルクリニックの実績についても詳しくご紹介します。 体外受精の妊娠率を左右する「年齢」 体外受精の妊娠率に最も大きく影響するのは、女性の年齢です。 女性は生まれた時点で一生分の卵子を持っており、その数は年齢とともに減少し続けます。同時に、卵子の質も加齢によって低下するため、受精や着床に至りにくくなります。このことは体外受精においても同様で、治療法が同じであっても、年齢が高いほど妊娠率は下がり、流産率は上がります。 「治療を始めるタイミングが早いほど、より多くの選択肢がある」という点を、まず念頭に置いておくことが大切です。 年齢別体外受精妊娠率・生産率(日産婦データ) 日本産科婦人科学会の「2023年 体外受精・胚移植等の臨床実施成績」では、全国の体外受精・顕微授精のデータが年齢別に公開されています。胚移植あたりの、妊娠率と生産率は以下の通りです。 年齢 妊娠率 生産率 30歳まで 52.0% 41.4% 31~33歳 49.2% 38.6% 34~36歳 46.0% 34.6% 37~39歳 39.7% 27.4% 40~42歳 29.3% 17.0% 43~49歳 15.2% 7.1% 「妊娠率」と「生産率」の違いに注目 「妊娠率」とは、一般的に超音波検査で胎嚢が確認された割合です。一方「生産率」は、妊娠後に赤ちゃんが無事に生まれた割合を指します。妊娠しても流産となる場合があるため、特に年齢が高い方は生産率にも注目することが大切です。 日本産科婦人科学会のデータによると、37歳から流産率は25%を超え、40歳を過ぎると急激に高まります(40歳35.6%、43歳48.5%)。妊娠率と生産率の差が大きくなる年齢帯であることを、ぜひ念頭に置いておいてください。 当院の累積妊娠率(2023〜2024年)
- 体外受精
-

2026.04.13
不妊治療の妊娠率は?年齢・治療法別(タイミング法・人工授精・体外受精)に解説
不妊治療をはじめるにあたって、「どの治療でどのくらい妊娠できるのか」は、多くの方が最初に知りたいことのひとつではないでしょうか。 この記事では、不妊治療の妊娠率を、治療法(タイミング法・人工授精・体外受精)と年齢の両軸からデータをもとに解説します。また、当院の実績についてもサマリーでご紹介します。 不妊治療の妊娠率を左右する「年齢」という要因 不妊治療の妊娠率に最も大きく影響するのは、女性の年齢です。 女性は生まれた時点で一生分の卵子を持っており、その数は年齢とともに減少し続けます。同時に、卵子の質も加齢によって低下するため、受精や着床に至りにくくなります。 文部科学省が保健教育本に掲載した「年齢と妊娠しやすさの関係」の引用元論文では、20〜24歳を基準(1.0)とすると、25歳~29歳では約0.9、30歳~34歳では約0.8、35歳~39歳では約0.6、40歳~44歳では約0.3と、年齢が上がるにつれ低下することが示されています。 このことは、不妊治療においても同様です。治療法が同じであっても、年齢が高いほど妊娠率は下がり、流産率は上がります。「治療を始めるタイミングが早いほど、より多くの選択肢がある」という点を、まず念頭に置いておくことが大切です。 治療法別の妊娠率 不妊治療は、一般的な医療と異なり、検査で原因が特定できないことや、原因が分かっても直接治すことが難しい場合があります。そのため、妊娠に至る確率を高めることを目的に、「タイミング法」「人工授精」「体外受精」のいずれかを選択して開始します。 タイミング法の妊娠率 タイミング法は、排卵日を医学的に予測し、妊娠しやすいタイミングで性交渉を行う方法です。自然妊娠にもっとも近く、身体的・経済的な負担が少ないため、不妊治療の最初のステップとして行われることが多い方法です。 タイミング法の妊娠率は、原因不明の不妊症の場合、1回の月経周期あたり約5~10%と言われています。原因不明不妊カップルを対象とした前向き研究では、自然妊娠による累積妊娠率は約6か月で45〜50%に達し、その後の増加のペースは緩やかになること(横ばい)が示されています。 当院のタイミング法の成績(2023〜2024年) 当院でタイミング法を行い妊娠に至っ
- タイミング法
- 人工授精
- 体外受精
-

2026.04.02
AIによる胚評価 iDAScore|先進医療(タイムラプス培養)での活用
iDAScore は、AIが胚の発育過程の画像を解析し、それぞれの胚について妊娠継続に至る可能性をスコアとして示す評価システムです。 体外受精では、「どの胚から移植するか」という判断が、妊娠までの時間や心身の負担に大きく関わります。保険診療の体外受精は移植回数に制限があるため、この判断はより重要になります。 また、当院では、お一人おひとりに合わせた卵巣刺激を行っているため、一度の採卵で良好な胚盤胞が複数得られることが多くあります。その結果、同じグレードの胚の中でどれを優先するか判断に迷うことも少なくありません。 こうした場面で、胚ごとの妊娠継続の可能性を客観的に捉えるための指標として、iDAScore v2.0を導入しています。 iDAScoreとは? iDAScore(アイダスコア)は、タイムラプス培養で得られる胚の発育過程の画像をAIが解析し、それぞれの胚が妊娠し継続する可能性を「1.0〜9.9」で示す評価指標です。タイムラプス培養では、胚を取り出すことなく培養器内で連続的に観察でき、その発育の過程すべてが記録されます。iDAScoreはこのデータをもとに、胚ごとの違いを客観的に評価します。 従来のグレード(見た目)による評価に加えて、妊娠継続の可能性を踏まえた判断材料の一つとして活用されます。 従来の培養士評価(見た目)とiDAScoreの違い 従来は、胚培養士が発育の特定のタイミングをもとに、胚の見た目をガードナー分類(4ABなど)で評価します。一方、iDAScoreは発育の過程全体をAIが一貫して解析するため、胚ごとの妊娠継続の可能性を客観的に捉えることができます。 それぞれに一長一短があるため、当院では両方の評価を組み合わせて総合的に判断しています。 iDAScoreの精度 当院では以前からAIによる胚評価に注目してきましたが、初期のモデルは信頼性の面で課題があると考え、導入を見送ってきました。しかし、最新のiDAScore v2.0では学習データの拡充により、継続妊娠の予測精度の向上が論文で確認されています。 継続妊娠の予測精度(AUC) iDAScoreの精度は、「AUC(Area Under the Curve)」というAIを含む予測モデルの性能評価に広く用い
- 体外受精
- 先進医療・オプショナル治療
- 顕微授精
-

2026.03.31
子宮鏡検査とは?痛み・流れ・適した方を詳しく解説
子宮鏡検査は、子宮の中を直接観察できる内視鏡検査です。超音波検査では見えにくい子宮内の状態を確認できるため、不妊治療において重要な役割を担っています。「痛いのでは?」「どんな検査?」と不安に感じる方も多いため、本記事ではわかりやすく解説します。 子宮鏡検査とは 子宮鏡検査とは、細いカメラ(内視鏡)を子宮の中に入れ、子宮内の状態を直接観察する検査です。超音波検査では、子宮の形や厚みなどはある程度確認できますが、子宮内膜の細かな状態までは詳しく見ることができません。 画像提供 オリンパスマーケティング そこで行われるのが子宮鏡検査です。子宮内に生理食塩水を流して空間を広げながら、カメラで内部を観察することで、 子宮内膜の状態 ポリープや筋腫の有無 子宮の形の異常 などをより正確に確認することができます。 これにより、子宮内膜や子宮の形、異常の有無を詳細に確認することができます。 不妊治療で子宮鏡検査を行う理由 妊娠が成立するためには、受精卵(胚)の状態だけでなく、子宮の環境が整っていることも重要です。たとえば、子宮内膜ポリープ、慢性子宮内膜炎、子宮内の癒着、といった異常があると、胚がうまく着床できない可能性があります。 子宮鏡検査では、こうした「見えにくい原因」を直接確認することができ、必要に応じて治療につなげることができます。 原因がはっきりしない不妊や、着床不全が続く場合に検討されることが多い検査です。 検査の流れと所要時間 子宮鏡検査は入院不要で行うことができ、短時間で終了します。 子宮鏡検査の流れ 検査自体は5〜10分程度です。検査中はモニターを見ながら説明を受けることもでき、その日のうちに結果を聞ける点も特徴です。 子宮鏡検査は痛い? 多くの方が気になるのが「痛み」についてです。子宮鏡検査で使用するスコープは直径3〜5mmほどと非常に細く、柔らかい素材でできているため、強い痛みを感じることはあまりありません。 ただし、 生理食塩水を入れるときの軽い圧迫感 カメラ操作時の違和感 検査後の軽い下腹部痛 などを感じる場合があります。痛みの程度は個人差がありますが、「軽い生理痛程度」と表現されることが多いです。不安
- 不妊治療
- 不妊症の検査・治療
- 検査
- 着床不全・PGT-A/SR(着床前診断)
-

2026.03.26
妊娠反応が陽性といわれた方へ
妊娠判定で「陽性」と言われたとき、うれしさと同時に「本当に大丈夫だろうか」「このまま妊娠は続くのだろうか」といった不安を感じる方は少なくありません。 妊娠初期は体の変化も大きく、さまざまな症状が現れます。ここでは、よくある症状や注意すべきポイントについて解説します。 妊娠初期の下腹部痛・ひきつれ感は大丈夫? 妊娠初期には、下腹部の張りや痛み、ひきつれるような感覚を感じることがあります。もともと子宮は鶏の卵ほどの大きさですが、妊娠に伴い急激に大きくなります。その過程で、 子宮が周囲の組織を圧迫する 子宮を支える靭帯が引き伸ばされる といった変化が起こり、痛みや違和感として感じられます。これらは多くの場合、正常な妊娠経過によるものです。強い痛みがなければ、無理をせず安静に過ごしましょう。 妊娠後の通院・分娩施設への転院について 妊娠が確認された後は、分娩を行う医療機関への転院が必要になります。 なお、 体外受精での妊娠かどうか 不妊治療を受けていたかどうか は、必ずしも伝える必要はありません。紹介状を希望されない場合は、お近くの医療機関で妊娠証明書を取得し、分娩施設へ提出することも可能です。 妊娠初期の出血はよくある?受診の目安 妊娠中の出血は不安になりやすい症状ですが、妊娠6週頃までに約7割の方が出血を経験するとされています。 特に、 トイレでティッシュに付く程度の出血 少量の茶色い出血 であれば、過度に心配する必要はありません。 妊娠初期の流産について知っておいてほしいこと つらいお話ではありますが、流産は決して珍しいことではありません。 その多くは、胎児の染色体異常によるものであり、 不妊治療をしたから起こる 常生活(運動・食事)が原因 というものではありません。 年齢と流産率の目安 年齢 流産の確率 35歳前後 13〜16% 40歳以上 20〜30% 44歳以上 40%以上 妊娠初期の流産は、医学的には避けられないケースが多いとされています。 流産は防げる?治療はある? 残念ながら、流産を止める治療や薬は現在ありません。胎嚢の成長が
- 不妊治療
- 体外受精
- 高齢出産
-

2026.03.24
体外受精とは?対象者や治療方法・手順、成功率、費用について
体外受精(IVF)や顕微授精(ICSI)は、不妊治療の中でも妊娠率が高い方法です。現在、日本で生まれた赤ちゃんの約10人に1人がこれらの治療によって誕生しています(出展1,2)。本記事では、体外受精・顕微授精の違いや適応条件、治療の流れ、成功率、費用、オプショナル治療、当院の特徴まで、初めての方にもわかりやすく解説します。 体外受精とは 体外受精とは、膣から針を刺して卵巣から卵子を取り出し、その卵子と精子を体外で受精させ、受精卵を妊娠しやすい時期に子宮に戻す方法です。 なお、「体外受精(IVF)」と「顕微授精(ICSI)」は、どちらも体外で受精させる方法ですが、IVFは精子と卵子を自然に出会わせる方法、ICSIは1つの精子を卵子に注入する方法という違いがあります。 体外受精はなぜ妊娠率が高い?自然妊娠や人工授精との違い 2022年の国内における体外受精の胚移植あたりの妊娠率は36%(出展2)でした。一方、タイミング療法や人工授精では1回あたりの妊娠率は5〜10%前後(出展3)です。この数字からも、体外受精は妊娠率が高い治療法であることがわかります。 妊娠率が高い理由 体外受精の妊娠率が高いのは、自然妊娠や人工授精で妊娠の妨げになりやすい機能をショートカットできるからです。 自然妊娠や人工授精で妊娠するためには、次の①〜⑤のすべての機能が必要です。逆に言えば、これらはタイミング法や人工授精で妊娠を妨げる要因とも言えます。 人工授精の役割と限界 人工授精では、濃縮した精子を子宮に注入するため、①はクリアできていると考えられます。しかし、④「受精が本当にできているか」はまったくわかりません。 また、現在の医療では、以下の3つの障害は検査する手段がありません。③ の卵子のピックアップ障害④ の卵管内での受精障害⑤ の卵管内での分割障害 いずれも「卵管の機能」に関わる部分です。卵管造影検査で卵管の通過性(通っているか)は調べられても、卵管の機能性までは確認できません。 体外受精なら受精・分割した胚を移植できる 体外受精では、①〜⑤を体外でコントロールできます。そのため、妊娠に向けて合理的で効率的な治療と言えるのです。 体外受精はどんな人が対象?判断の目安 体外受
- 不妊治療
- 体外受精
- 先進医療・オプショナル治療
- 顕微授精
-

2026.03.18
妊活は何から始めたらいい?妊娠しやすいタイミングや体づくりのポイントを解説
妊活とは、妊娠に向けた活動のことです。カップルで妊娠するための環境を整える準備をしていきます。 妊活を始めたいけど、何から始めたらいいかわからない人も多いのではないでしょうか。夫婦で妊活をしようと決めたら、まず行なうべきことや、妊娠に向けてどのような工夫を取り入れていけばいいのかを確認しましょう。 この記事では、妊活の始め方やはじめる時期、妊娠しやすいタイミングのポイントにくわえて、不妊治療専門の医療機関で行なわれる治療について簡単に解説します。 妊活で一番大切なことは? 一番大切なのは、妊活はカップル二人で取り組むという意識を、最初にしっかりと確認し合うことです。妊活においては多くの選択があります。どの選択を選ぶか、1つの選択をどの程度続けるか、お金をどこまでかけるかなどの重要な決断は、カップルの妊娠率や妊娠するまでの時間を左右します。 これらの決断をカップルで共有することで、お互いが納得した上で進むことができますし、一緒にのり越えた経験は、その後の子育てにおいてもポジティブな影響をもたらすと思います。 まずは、お二人の現在の状態を正しく知ることも一つの方法です。ブライダルチェックなどの検査を受けることで、今後の方針をより具体的に考えやすくなります。 妊活が上手くいかない時って、どんな時? 下のグラフは、不妊の原因の割合を表したものです。グラフからわかるとおり、不妊の原因は男女どちらにも考えられます。また、不妊の原因を特定することはほとんどのケースで出来ません。だからこそ、妊活が上手くいかない時には、自分のせいとか、相手のせいと考えるのではなく、カップルが二人三脚で取り組んでいきましょう。 妊活をはじめる時期はいつがいい? 妊活はカップルが避妊をせずに性交渉をするところからはじまることが多いと思います。一般的に、不妊ではない20代~30代の男女が妊娠を希望し、避妊せずに性交をした場合の妊娠確率は20~30%と考えられています。そのまま妊活を続けると、累積妊娠率は、約半年で約80%、約1年後には約90%という研究結果があります。 もし、1年以上妊活を続けても妊娠しない場合は、日本における不妊症という定義に当てはまりますので、妊活の方法をかえていきましょう。 妊娠にタイムリミッ
- タイミング法