記事・コラム
1 - 10 件を表示 : 全 165 件
-

2026.04.02
AIによる胚評価 iDAScore|先進医療(タイムラプス培養)での活用
iDAScore は、AIが胚の発育過程の画像を解析し、それぞれの胚について妊娠継続に至る可能性をスコアとして示す評価システムです。 体外受精では、「どの胚から移植するか」という判断が、妊娠までの時間や心身の負担に大きく関わります。保険診療の体外受精は移植回数に制限があるため、この判断はより重要になります。 また、当院では、お一人おひとりに合わせた卵巣刺激を行っているため、一度の採卵で良好な胚盤胞が複数得られることが多くあります。その結果、同じグレードの胚の中でどれを優先するか判断に迷うことも少なくありません。 こうした場面で、胚ごとの妊娠継続の可能性を客観的に捉えるための指標として、iDAScore v2.0を導入しています。 iDAScoreとは? iDAScore(アイダスコア)は、タイムラプス培養で得られる胚の発育過程の画像をAIが解析し、それぞれの胚が妊娠し継続する可能性を「1.0〜9.9」で示す評価指標です。タイムラプス培養では、胚を取り出すことなく培養器内で連続的に観察でき、その発育の過程すべてが記録されます。iDAScoreはこのデータをもとに、胚ごとの違いを客観的に評価します。 従来のグレード(見た目)による評価に加えて、妊娠継続の可能性を踏まえた判断材料の一つとして活用されます。 従来の培養士評価(見た目)とiDAScoreの違い 従来は、胚培養士が発育の特定のタイミングをもとに、胚の見た目をガードナー分類(4ABなど)で評価します。一方、iDAScoreは発育の過程全体をAIが一貫して解析するため、胚ごとの妊娠継続の可能性を客観的に捉えることができます。 それぞれに一長一短があるため、当院では両方の評価を組み合わせて総合的に判断しています。 iDAScoreの精度 当院では以前からAIによる胚評価に注目してきましたが、初期のモデルは信頼性の面で課題があると考え、導入を見送ってきました。しかし、最新のiDAScore v2.0では学習データの拡充により、継続妊娠の予測精度の向上が論文で確認されています。 継続妊娠の予測精度(AUC) iDAScoreの精度は、「AUC(Area Under the Curve)」というAIを含む予測モデルの性能評価に広く用い
- 体外受精
- 先進医療・オプショナル治療
- 顕微授精
-

2026.03.31
子宮鏡検査とは?痛み・流れ・適した方を詳しく解説
子宮鏡検査は、子宮の中を直接観察できる内視鏡検査です。超音波検査では見えにくい子宮内の状態を確認できるため、不妊治療において重要な役割を担っています。「痛いのでは?」「どんな検査?」と不安に感じる方も多いため、本記事ではわかりやすく解説します。 子宮鏡検査とは 子宮鏡検査とは、細いカメラ(内視鏡)を子宮の中に入れ、子宮内の状態を直接観察する検査です。超音波検査では、子宮の形や厚みなどはある程度確認できますが、子宮内膜の細かな状態までは詳しく見ることができません。 画像提供 オリンパスマーケティング そこで行われるのが子宮鏡検査です。子宮内に生理食塩水を流して空間を広げながら、カメラで内部を観察することで、 子宮内膜の状態 ポリープや筋腫の有無 子宮の形の異常 などをより正確に確認することができます。 これにより、子宮内膜や子宮の形、異常の有無を詳細に確認することができます。 不妊治療で子宮鏡検査を行う理由 妊娠が成立するためには、受精卵(胚)の状態だけでなく、子宮の環境が整っていることも重要です。たとえば、子宮内膜ポリープ、慢性子宮内膜炎、子宮内の癒着、といった異常があると、胚がうまく着床できない可能性があります。 子宮鏡検査では、こうした「見えにくい原因」を直接確認することができ、必要に応じて治療につなげることができます。 原因がはっきりしない不妊や、着床不全が続く場合に検討されることが多い検査です。 検査の流れと所要時間 子宮鏡検査は入院不要で行うことができ、短時間で終了します。 子宮鏡検査の流れ 検査自体は5〜10分程度です。検査中はモニターを見ながら説明を受けることもでき、その日のうちに結果を聞ける点も特徴です。 子宮鏡検査は痛い? 多くの方が気になるのが「痛み」についてです。子宮鏡検査で使用するスコープは直径3〜5mmほどと非常に細く、柔らかい素材でできているため、強い痛みを感じることはあまりありません。 ただし、 生理食塩水を入れるときの軽い圧迫感 カメラ操作時の違和感 検査後の軽い下腹部痛 などを感じる場合があります。痛みの程度は個人差がありますが、「軽い生理痛程度」と表現されることが多いです。不安
- 不妊治療
- 不妊症の検査・治療
- 検査
- 着床不全・PGT-A/SR(着床前診断)
-

2026.03.26
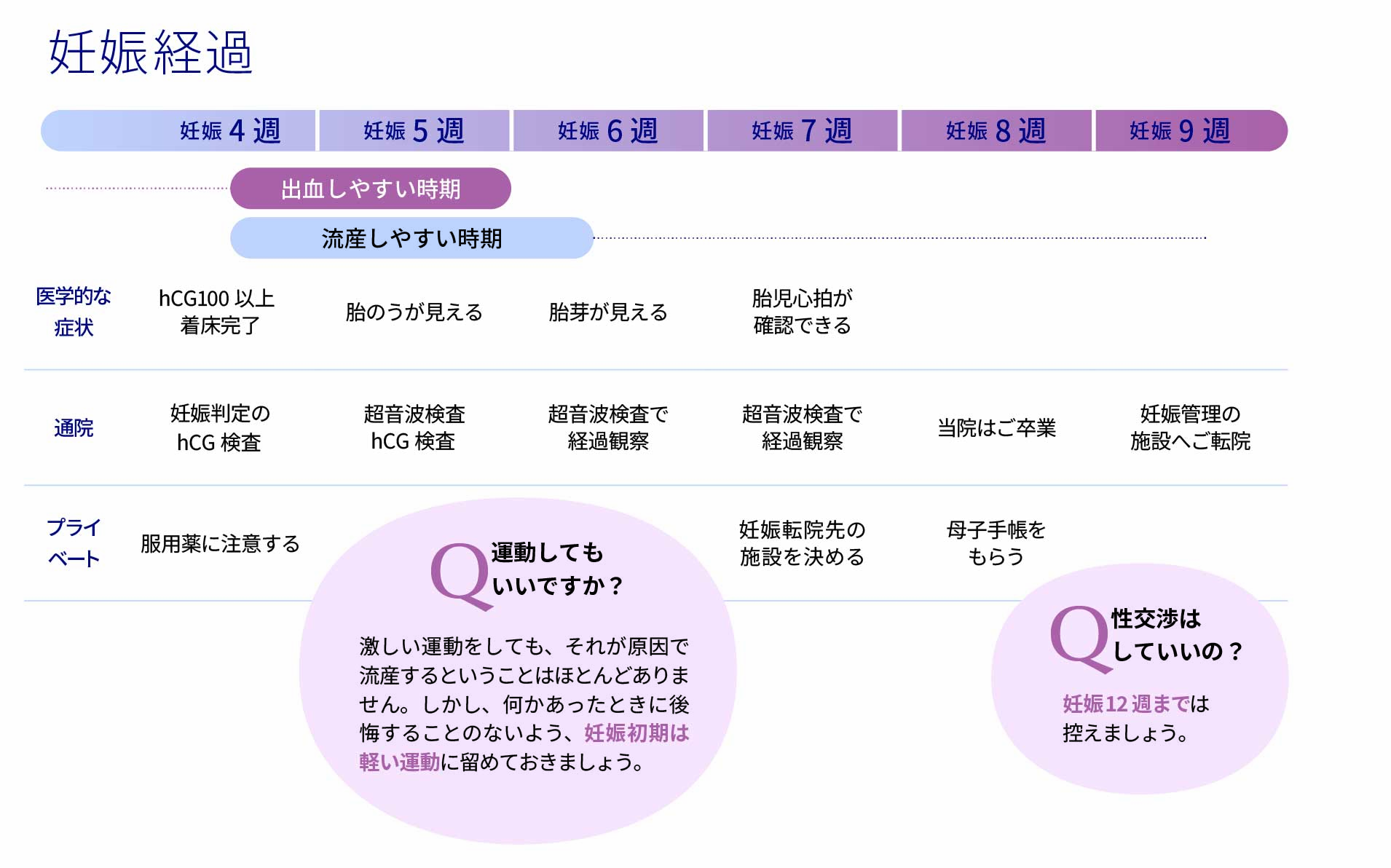
妊娠反応が陽性といわれた方へ
妊娠判定で「陽性」と言われたとき、うれしさと同時に「本当に大丈夫だろうか」「このまま妊娠は続くのだろうか」といった不安を感じる方は少なくありません。 妊娠初期は体の変化も大きく、さまざまな症状が現れます。ここでは、よくある症状や注意すべきポイントについて解説します。 妊娠初期の下腹部痛・ひきつれ感は大丈夫? 妊娠初期には、下腹部の張りや痛み、ひきつれるような感覚を感じることがあります。もともと子宮は鶏の卵ほどの大きさですが、妊娠に伴い急激に大きくなります。その過程で、 子宮が周囲の組織を圧迫する 子宮を支える靭帯が引き伸ばされる といった変化が起こり、痛みや違和感として感じられます。これらは多くの場合、正常な妊娠経過によるものです。強い痛みがなければ、無理をせず安静に過ごしましょう。 妊娠後の通院・分娩施設への転院について 妊娠が確認された後は、分娩を行う医療機関への転院が必要になります。 なお、 体外受精での妊娠かどうか 不妊治療を受けていたかどうか は、必ずしも伝える必要はありません。紹介状を希望されない場合は、お近くの医療機関で妊娠証明書を取得し、分娩施設へ提出することも可能です。 妊娠初期の出血はよくある?受診の目安 妊娠中の出血は不安になりやすい症状ですが、妊娠6週頃までに約7割の方が出血を経験するとされています。 特に、 トイレでティッシュに付く程度の出血 少量の茶色い出血 であれば、過度に心配する必要はありません。 妊娠初期の流産について知っておいてほしいこと つらいお話ではありますが、流産は決して珍しいことではありません。 その多くは、胎児の染色体異常によるものであり、 不妊治療をしたから起こる 常生活(運動・食事)が原因 というものではありません。 年齢と流産率の目安 年齢 流産の確率 35歳前後 13〜16% 40歳以上 20〜30% 44歳以上 40%以上 妊娠初期の流産は、医学的には避けられないケースが多いとされています。 流産は防げる?治療はある? 残念ながら、流産を止める治療や薬は現在ありません。胎嚢の成長が
- 不妊治療
- 体外受精
- 高齢出産
-

2026.03.24
体外受精とは?対象者や治療方法・手順、成功率、費用について
体外受精(IVF)や顕微授精(ICSI)は、不妊治療の中でも妊娠率が高い方法です。現在、日本で生まれた赤ちゃんの約10人に1人がこれらの治療によって誕生しています(出展1,2)。本記事では、体外受精・顕微授精の違いや適応条件、治療の流れ、成功率、費用、オプショナル治療、当院の特徴まで、初めての方にもわかりやすく解説します。 体外受精とは 体外受精とは、膣から針を刺して卵巣から卵子を取り出し、その卵子と精子を体外で受精させ、受精卵を妊娠しやすい時期に子宮に戻す方法です。 なお、「体外受精(IVF)」と「顕微授精(ICSI)」は、どちらも体外で受精させる方法ですが、IVFは精子と卵子を自然に出会わせる方法、ICSIは1つの精子を卵子に注入する方法という違いがあります。 体外受精はなぜ妊娠率が高い?自然妊娠や人工授精との違い 2022年の国内における体外受精の胚移植あたりの妊娠率は36%(出展2)でした。一方、タイミング療法や人工授精では1回あたりの妊娠率は5〜10%前後(出展3)です。この数字からも、体外受精は妊娠率が高い治療法であることがわかります。 妊娠率が高い理由 体外受精の妊娠率が高いのは、自然妊娠や人工授精で妊娠の妨げになりやすい機能をショートカットできるからです。 自然妊娠や人工授精で妊娠するためには、次の①〜⑤のすべての機能が必要です。逆に言えば、これらはタイミング法や人工授精で妊娠を妨げる要因とも言えます。 人工授精の役割と限界 人工授精では、濃縮した精子を子宮に注入するため、①はクリアできていると考えられます。しかし、④「受精が本当にできているか」はまったくわかりません。 また、現在の医療では、以下の3つの障害は検査する手段がありません。③ の卵子のピックアップ障害④ の卵管内での受精障害⑤ の卵管内での分割障害 いずれも「卵管の機能」に関わる部分です。卵管造影検査で卵管の通過性(通っているか)は調べられても、卵管の機能性までは確認できません。 体外受精なら受精・分割した胚を移植できる 体外受精では、①〜⑤を体外でコントロールできます。そのため、妊娠に向けて合理的で効率的な治療と言えるのです。 体外受精はどんな人が対象?判断の目安 体外受
- 不妊治療
- 体外受精
- 先進医療・オプショナル治療
- 顕微授精
-

2026.03.18
妊活は何から始めたらいい?妊娠しやすいタイミングや体づくりのポイントを解説
妊活とは、妊娠に向けた活動のことです。カップルで妊娠するための環境を整える準備をしていきます。 妊活を始めたいけど、何から始めたらいいかわからない人も多いのではないでしょうか。夫婦で妊活をしようと決めたら、まず行なうべきことや、妊娠に向けてどのような工夫を取り入れていけばいいのかを確認しましょう。 この記事では、妊活の始め方やはじめる時期、妊娠しやすいタイミングのポイントにくわえて、不妊治療専門の医療機関で行なわれる治療について簡単に解説します。 妊活で一番大切なことは? 一番大切なのは、妊活はカップル二人で取り組むという意識を、最初にしっかりと確認し合うことです。妊活においては多くの選択があります。どの選択を選ぶか、1つの選択をどの程度続けるか、お金をどこまでかけるかなどの重要な決断は、カップルの妊娠率や妊娠するまでの時間を左右します。 これらの決断をカップルで共有することで、お互いが納得した上で進むことができますし、一緒にのり越えた経験は、その後の子育てにおいてもポジティブな影響をもたらすと思います。 妊活が上手くいかない時って、どんな時? 下のグラフは、不妊の原因の割合を表したものです。グラフからわかるとおり、不妊の原因は男女どちらにも考えられます。また、不妊の原因を特定することはほとんどのケースで出来ません。だからこそ、妊活が上手くいかない時には、自分のせいとか、相手のせいと考えるのではなく、カップルが二人三脚で取り組んでいきましょう。 妊活をはじめる時期はいつがいい? 妊活はカップルが避妊をせずに性交渉をするところからはじまることが多いと思います。一般的に、不妊ではない20代~30代の男女が妊娠を希望し、避妊せずに性交をした場合の妊娠確率は20~30%と考えられています。そのまま妊活を続けると、累積妊娠率は、約半年で約80%、約1年後には約90%という研究結果があります。 もし、1年以上妊活を続けても妊娠しない場合は、日本における不妊症という定義に当てはまりますので、妊活の方法をかえていきましょう。 妊娠にタイムリミットがあることはよく知られています。女性は加齢に伴い卵子の数と質が低下し、35歳以降は妊孕性(妊娠する力)が低下します。また男性も加齢によって精子の数や運動率など
- タイミング法
-

2026.03.17
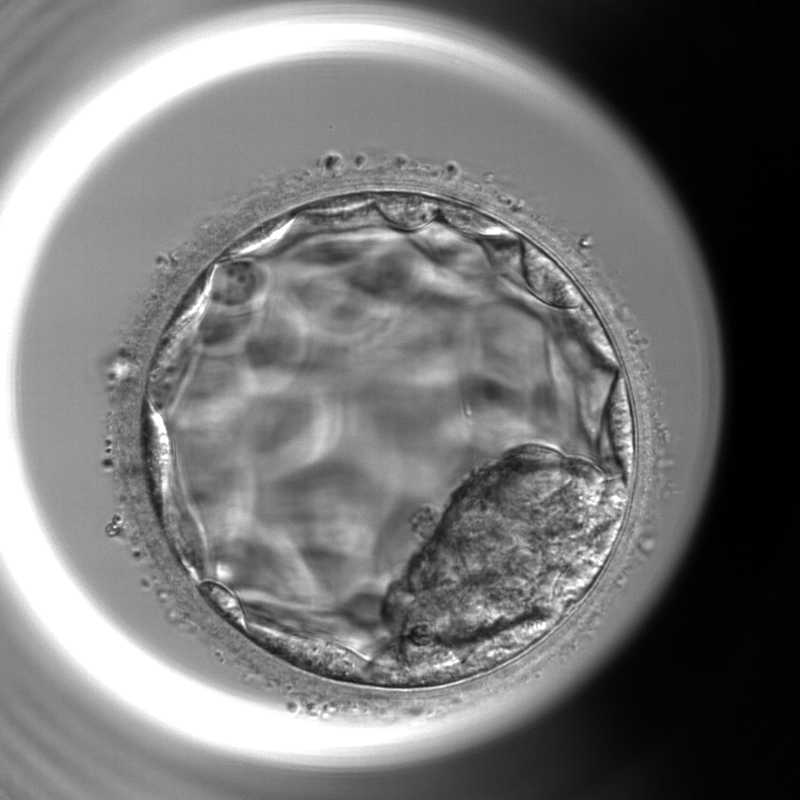
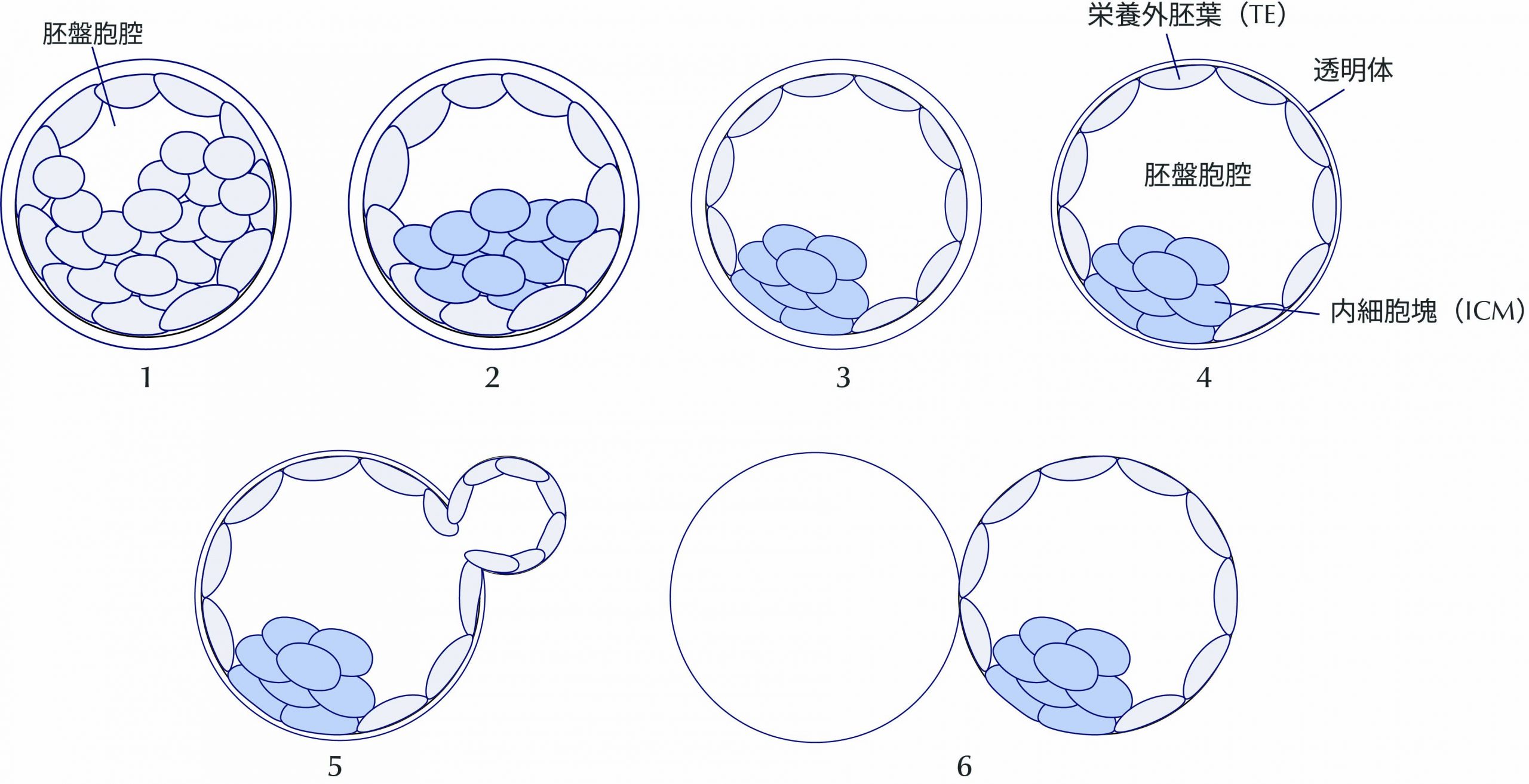
胚培養とは?採卵後の受精卵の発育
胚培養とは 体外受精では、採卵した卵子と精子を受精させたあと、受精卵(胚)を培養器の中で発育させます。この過程を「胚培養」といいます。受精卵は分割を繰り返しながら発育し、通常は採卵から5〜6日ほど培養されます。培養2〜3日目の初期胚で移植する場合もありますが、多くの場合は培養5日目頃の胚盤胞まで発育させて移植や凍結を行います。 採卵後の胚の発育(培養0日目〜6日目) 採卵後、受精した胚(受精卵)は細胞分裂を繰り返しながら発育していきます。体外受精では、この発育過程を培養器の中で管理しながら観察していきます。胚の発育は採卵日を培養0日目(Day0)として数え、通常は培養5日~6日目(Day5〜Day6)頃まで培養され、それぞれの段階で胚の状態を観察し、発育状況を確認します。 培養0日目(Day0) 採卵・受精 採卵したての卵子には、成熟の段階によっていくつかの状態があります。 GV期卵(Germinal Vesicle) 第一減数分裂前期の卵子で、まだ成熟していない状態です。LHサージによって成熟が再開します。 MⅠ期卵(MetaphaseⅠ) 第一減数分裂中期の卵子で、未成熟卵に分類されます。採卵当日中に成熟が確認できれば受精が可能となります。 MⅡ期卵(MetaphaseⅡ) 第二減数分裂中期の卵子で、成熟した卵子です。受精が可能な状態であり体外受精では主にこの段階の卵子を採取することを目標としています。 受精の確認には、極体(Polar Body:PB)という構造を観察します。成熟したMⅡ期卵は、第一極体が放出されている状態です。そして、受精後には第二極体の放出が確認されます。 培養1日目(Day1)受精確認(PNチェック) 採卵の翌日(培養1日目)には、卵子が正常に受精しているかを確認します。このときに観察するのが前核(PN:pronucleus)です。正常に受精した卵子では、卵子由来と精子由来の2つの前核が確認されます。これを2PNと呼び、正常受精の所見とされています。一方で、前核が1つしか見えない場合や、3つ以上確認される場合は正常受精ではない可能性があります。また、前核が確認できない場合もあります。 培養2〜3日目(Day2〜3)初期胚(分割胚)
- 不妊治療
- 体外受精
- 顕微授精
-

2026.03.16
人工授精(AIH)のスケジュール・妊娠率・費用をわかりやすく解説
人工授精(AIH)は、不妊治療の初期段階として行われることが多い治療の一つです。「人工」という言葉から特別な治療を想像されることもありますが、実際には自然妊娠に近い方法で行われます。 この記事では、人工授精がどのような方法で行われるのか、通院のスケジュール、妊娠率の目安、費用などについて、初めての方にもわかりやすく解説します。 人工授精(AIH)とは 人工授精(AIH:Artificial Insemination by Husband)は、採取した精子を洗浄・濃縮し、子宮の中に直接注入する不妊治療です。精子を子宮の中まで届けることで、精子が卵子に出会う確率を高めることを目的としています。 自然妊娠では、精子は腟 → 子宮頸管 → 子宮 → 卵管へと進んでいきますが、人工授精では精子を子宮内に直接注入するため、腟や子宮頸管を通過する過程を省くことができます。 人工授精は、排卵のタイミングに合わせて行う点ではタイミング法と同じですが、精子を洗浄・濃縮して子宮内に注入する点が異なります。一方、体外受精のように体外で受精させる治療ではないため、自然妊娠に比較的近い方法といえます。 人工授精の方法 人工授精は、排卵のタイミングに合わせて行う治療です。処置自体は短時間で終わりますが、その前後にいくつかの工程があります。一般的な人工授精の流れは次の通りです。 スケジュール 人工授精は、排卵のタイミングに合わせて行うため、月経周期に合わせて通院し、卵胞の成長や排卵の時期を確認しながら治療を進めていきます。人工授精のスケジュールは次の通りです。 ①排卵誘発の検討(月経1-5日目) 検査や薬処方がある場合はご通院ください。必要ない方はこの時期の通院は不要です。 ②超音波検査(月経10-12日目頃) 超音波検査で卵胞発育を確認し、排卵日を予想します。卵胞がまだ小さい場合は数日後に再度ご来院いただきます。 ③人工授精当日(排卵前) 排卵日に合わせて、排卵する前に人工授精を行います。人工授精に使用する精子の準備方法は3通りあり、「自宅で採取し持参する」「院内で採精する」「予め凍結した精子を使用する」のいずれかになります。 ④黄体補充(排卵後) 黄体機能不全や、不
- 人工授精
- 費用・助成金
-

2026.03.15
親子会の様子と参加後アンケート(AID・IVF-D)
当院では、AID・IVF-Dで生まれた子どもとご家族が安心して出会える場として、親子会を開催しています。ここでは、これまでの親子会の様子や参加者アンケートの結果、参加者の声などをご紹介します。 参加者の概要 開催回数 2回 参加家族数 54家族169人 参加者地域 北海道、青森県、宮城県、山形県、茨城県、栃木県、埼玉県、千葉県、東京都、神奈川県、愛知県 お子さんの年齢 0歳~4歳 ※定員を超えた場合はキャンセル待ちとし、参加できなかったご家族には翌年の親子会を優先してご案内しています。 親子会の様子 第1回開催(2024.7.21) 子育ての中で感じる喜びや悩み、子育て情報の交換などが自然に行われていました。皆さまが、この時代に合ったさまざまな子育ての工夫をされているのが印象的でした。 また、各グループではテリングについての思いも語られ、笑顔あり、涙ありの時間となりました。同じ背景をもつ家族同士が出会うことで、安心感やつながりを感じられる場となりました。一方で、この人数には会場が手狭だったことが最大の反省点でした。 第2回開催(2025.6.21) 前年の反省を踏まえ、広い会場で土曜日の開催としました。小さなお子さんのご家庭は初参加が中心で、年齢が上のお子さんのご家庭では多くがリピーターでした。 今回は、中学生のお子さんを育てる先輩パパとママがファシリテーターとして参加し、思春期の子どもが自分の出自をどのように受け止めているのかという実体験が共有されました。 ファシリテーター 親子会では、初めて会うご家族同士でも安心して交流できるよう、各グループに先輩パパ・ママがファシリテーターとして入ります。AID・IVF-Dでお子さんを育てている先輩パパ・ママが、ご自身の経験をもとに交流をサポートします。親子会を支える大切な存在です。 親子会のお申込み期間にあわせて、ファシリテーターの募集も行っています。ご関心のある方は、ぜひご検討ください。ご夫婦でも、お一人でもご参加いただけます。初回は見学としてご参加いただき、次回以降にファシリテーターとしてご協力いただきます。 参加後アンケート結果 親子会終了後に実施したアンケート結果の一部をご紹介します。(有効
-

2026.03.09
【2026年最新】体外受精の費用はいくら?保険適用・助成制度・妊娠率を上げる方法
体外受精を含む不妊治療は高額なイメージがあるかもしれませんが、2022年4月から保険適用が拡大され、体外受精についても自己負担は3割に軽減されました。 本記事では、2026年最新の費用目安や助成制度の活用法、さらに妊娠率を高めるためのポイントまでわかりやすく解説します。 体外受精の基本的な流れと特徴 体外受精(顕微授精)の流れは次のとおりです。 1.1回の採卵で複数の卵子をとるため、注射や薬を使用する 2.卵子を成熟させるためにLHサージを起こす 3.卵巣から卵子を取り出す(採卵) 4.体外で卵子と精子を受精させる 5.数日間培養し、妊娠しやすい状態まで発育させる 6.受精卵(胚)を子宮へ戻す(胚移植) 7.胚移植から約10日後、着床の有無を血液検査で確認する 体外受精(顕微授精)は、良好な受精卵を選んで移植できるため、人工授精より高い妊娠率が期待できます。一方で高度な技術を要するため、人工授精と比べて通院回数が増え、費用も高めになります。 体外受精の詳しい治療ステップについては【体外受精の流れはこちら】をご覧ください。 関連記事: 体外受精の保険適用条件|何歳まで・何回まで? 体外受精・顕微授精は、2022年4月から健康保険の対象となり、自己負担は3割に軽減されました。ただし、すべてのケースで保険が使えるわけではなく、年齢と回数に条件が定められています。 治療開始時の女性の年齢が40歳未満 1子につき最大6回まで 治療開始時の女性の年齢が40歳以上43歳未満 1子につき最大3回まで 「1子につき」という表現のとおり、出産を経て次の妊娠を目指す場合は、再び回数がリセットされます。なお、年齢制限は女性にのみ設けられており、男性には制限がありません。不妊治療の保険適用については、以下の記事でも詳しく紹介しています。関連記事: 年齢・回数制限を超えるとどうなる? 保険適用外となった場合、治療は自由診療(全額自己負担)になります。ただし、保険診療で得られた凍結胚は破棄せずに、そのまま自由診療で使用を継続可能です。 そのため、例えば、着床前診断(PGT-A)や着床不全の治療(タクロリムス、ER
- 不妊治療
- 人工授精
- 体外受精
- 排卵誘発
-

2026.02.28
リブランディング2025
当院ではこのたび、1993年から使用してきたロゴを刷新いたしました。このページでは、私たちが自分たちのあり方を見つめ直した1年の取り組みについてお伝えします。 なぜ今なのか 2022年に体外受精が保険適用となって以降、不妊治療の環境は大きく変わりました。保険のルールに左右される治療選択。変わっていく通院のあり方。患者様が求めるものも、確実に変わっていると感じていました。 その中で、私たちは本当に応えられているのか。そもそも、当院だから提供できる不妊治療とは何か。「はらメディカルらしさ」とは何か。この先、どこに向かうのか。 一度、自分たちはどのような姿勢で医療に向き合うのかを、あらためて整理する必要があると思いました。スタッフ全員で、私たちが何を大切にしてきたのかを考え、患者様にもインタビューを行い、時間をかけて話し合いを重ねました。その積み重ねが、リブランディングという形になりました。 私たちが行ったこと まず、患者様の声を聞くことから始めました。メール配信でインタビューにご協力いただける方を募集したところ、260名もの方が手を挙げてくださいました。患者様の治療の中で、当院との接点。通院の中で感じたこと。期待していること。改善が必要だと感じていること。お一人おひとりに、1時間お話を伺いました。 同時に、院長・副院長をはじめ、医師、看護師、受付それぞれが、「はらメディカルとは何か」をあらためて考え、言葉にしていきました。 そして、私たちは何を守り、何を変えるべきかを、部署を越えて集まり、ワークショップを重ねながら話し合いました。普段は感覚的であったことを言葉にしていく作業は、とても難しかったです。 見えてきたこと 話し合いを重ねる中で、私たちが大切にしてきたことが、少しずつはっきりしてきました。 不妊治療は、単なる医療行為ではなく、治療の時間そのものが人生の一部であるということ。だからこそ、結果だけでなく、その過程も納得できる時間であってほしい。私たちが目指してきたのは、「最短」でありながら、「納得できる」不妊治療です。 その考えを、理念としてまとめました。自分のために。人生のために。 この理念を実現するために、私たちが大切にしているのが「最短」です。ここでいう「最短」とは、