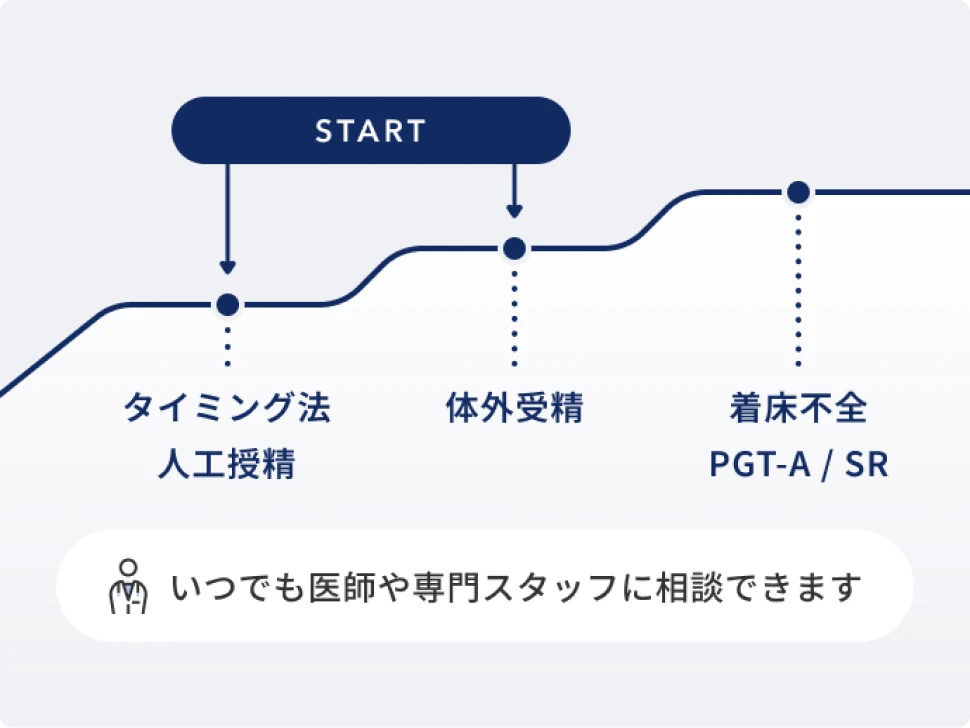
不妊治療
不妊治療は、妊娠しづらい状況に対して原因を取り除いたり、不足を補ったりしながら妊娠の可能性を高める医療です。原因がわからない場合でも、妊娠に近づく方法を選び、進めていきます。
-

タイミング法
超音波検査で排卵を予測し、妊娠しやすい時期に性交渉を行う治療
- 対象
- 精子所見に問題がなく、女性が36歳前後まで、かつ不妊治療が初めての場合
-

人工授精
精子を直接子宮に注入する治療。精子が卵子に到達する距離を縮める
- 対象
- 精子所見によりタイミング法が適切ではなく、かつ女性が37歳前後までの場合、性交渉が困難な場合
-

体外受精・顕微授精
卵子と精子を体外で受精させ、受精卵を子宮に戻す治療。妊娠率が高いことが特徴
- 対象
- タイミング法や人工授精を3~6回実施しても妊娠しない、精子の数や運動率が低い、女性の年齢が高い場合
-

着床不全
妊娠しない・流産する原因の検査と治療
- 対象
- 反復着床不全(RIF)や不育症が疑われる方
-

PGT-A・PGT-SR(着床前遺伝学的検査)
染色体数が正常な胚を選択するめの検査
- 対象
- 妊娠に至らない・流産を繰り返す場合、または35歳以上
-

男性不妊(泌尿器科)
男性不妊の原因にアプローチする治療
- 対象
- 精子の数や運動率が低い、DNA断片化率が高い、性交渉や射精が困難な方
-

AID・IVF-D
当院の精子バンクに登録された第三者ドナー精子を用いた人工授精・体外受精
- 対象
- 無精子症・FtMの法律婚夫婦
-

相談・カウンセリング
治療の疑問や迷いに応じた専門スタッフへの相談窓口
- 対象
- 不妊治療について相談したい方
卵子・精子凍結
現在の精子卵子を凍結し、保存します。外部委託せず、当院内で保管可能です。
-

卵子凍結
加齢による妊娠する力(妊孕性)の低下に備えて、卵子をあらかじめ凍結して保存する方法
- 対象
- 将来の妊娠を希望する未婚女性(既婚女性は卵子ではなく受精卵凍結が適切)
-

精子凍結
精子をあらかじめ凍結して保存する方法
- 対象
- 将来に備えて精子を保存したい方、女性ホルモン投与前のMtFの方
検査
不妊の原因を調べる検査から、体の状態が妊娠に適しているかを調べる検査まで、
患者様の状況や目的に合った検査をご用意しています。
-

不妊症検査
不妊の原因や治療の方針を見定めるための検査
- 対象
- 不妊治療をしている方
-

妊活検診(ブライダルチェック)
将来の妊娠に向けて体の状態を調べる検査
- 対象
- 将来の妊娠・出産に向けて今の体の状態を知りたい方
薬品名一覧
不妊治療では、「妊娠しやすい状態」をつくるために薬を使用します。
排卵や子宮内膜の状態を整えるなど、治療の段階や体の状態に応じて、必要な薬は一人ひとり異なります。
相談・カウンセリング
不妊治療に取り組む中で、診察後の小さな疑問から、治療の振り返り、気持ちの整理や今後の方針まで、立ち止まって考えたいと感じる瞬間があります。
当院では、看護師、胚培養士、心理カウンセラー、医療コーディネーターなど、それぞれの専門性を活かしながら、気持ちに寄り添うだけでなく、妊娠の実現に向けて本当に必要なことを整理し、次の一歩につなげる相談を行っています。